KHẢO SÁT TÌNH HÌNH SỬ DỤNG THUỐC ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TYPE 2 TRÊN BỆNH NHÂN CAO TUỔI ĐIỀU TRỊ NGOẠI TRÚ TẠI PHÒNG KHÁM NỘI TIẾT – BỆNH VIỆN ĐẠI HỌC Y DƯỢC THÀNH PHỐ HỒ CHÍ MINH
Trần Bảo Bình1, Diệp Thị Thanh Bình2,
Trần Quang Nam2, Nguyễn Thị Mai Hoàng1
1Bộ môn Dược lâm sàng – Khoa Dược, Đại học Y Dược TP.HCM
2Phòng khám Nội Tiết – Bệnh viện Đại học Y Dược TP.HCM
ABSTRACT
Investigation on drug treatment in elderly outpatients with type 2 diabetes attending the endocrinology clinic of the University of Medicine and Pharmacy Hospital at Ho Chi Minh city
Background: Type 2 diabetes (DT2) is one of the most common chronic diseases occurred in the elderly. It’s difficult to use antidiabetic drugs for such patients because of elevated risk of drug side effects, especially hypoglycemia. Thus, this study aimed to investigate antidiabetic drug use, glycemic control, the risk and patients’ knowledge about hypoglycemia in elderly patients at the Endocrinology Clinic of the University of Medicine and Pharmacy (UMP) hospital at Ho Chi Minh City. Populations and Methods: Outpatients of 60 years old or above attending the Endocrinology Clinic of UMP hospital from May to June 2017 with a diagnosis of DT2 for at least 6 months, who accepted to participate in this survey were included in this cross-sectional descriptive study. Participants were directly interviewed using an anonymous questionnaire involving characteristics of diseases, medications, glycemic control and drug side effects. Results: This study included 457 patients with an average age and diabetes duration of 69.4±7.5 years and 9.1±7.2 years, respectively. The most prescribed drugs were metformine (62.6%), DPP-4 inhibitors (52.5%) and sulfonylureas (44.0%). Most patients were prescribed drug combination for glycemic control (74.2%). The rate of patients with well controlled fasting blood glucose, HbA1c and both were 66.7%, 47.8% and 36.8%, respectively. There were 45.1% of patients having knowledge about hypoglycemia. Patients treated with insuline had significantly better knowledge of hypoglycemia than patients treated with sulfonylureas and other drugs (57.6% vs 40.3% and 37.5%, p=0.002). The prevalence of patients suffering hypoglycemia during the previous month was 27.8%. This rate was significantly higher in patients treated with insuline compared to sulfonylureas (51.2% vs 39.4%, p=0.017) and other drugs (51.2% vs 18.9%, p=0.008). The results showed that only 24.5% of patients always carry candies or biscuits for diabetics to prevent hypoglycemia. Patients who wanted more information on their drugs, especially on drug side effects, accounted for 58.6%. Conclusions: The frequency of elderly patients well controlling their DT2 was low with a limited knowledge about hypoglycemia. Elderly patients should be provided more information about their drugs and drug side effects, especially hypoglycemia, for better control of the disease.
TÓM TẮT
Đặt vấn đề: Đái tháo đường (ĐTĐ) type 2 là một trong những bệnh mạn tính phổ biến ở người cao tuổi. Việc điều trị bằng thuốc đối với bệnh nhân (BN) cao tuổi gặp phải nhiều khó khăn do nguy cơ tác dụng không mong muốn, đặc biệt là hạ đường huyết. Nghiên cứu này được thực hiện nhằm mô tả việc sử dụng thuốc điều trị ĐTĐ type 2, hiệu quả kiểm soát đường huyết và ghi nhận mức độ phổ biến cũng như hiểu biết về hạ đường huyết của BN ĐTĐ type 2 cao tuổi đang điều trị ngoại trú tại phòng khám Nội Tiết – Bệnh viện Đại Học Y Dược Thành phố Hồ Chí Minh (UMP). Đối tượng và phương pháp nghiên cứu: Nghiên cứu cắt ngang mô tả được tiến hành trên BN từ 60 tuổi trở lên, được chẩn đoán ĐTĐ type 2 và đã điều trị ít nhất 6 tháng, đang điều trị ngoại trú tại phòng khám Nội Tiết – Bệnh viện UMP từ tháng 5 đến tháng 6/2017 và đồng ý tham gia nghiên cứu. BN được phỏng vấn trực tiếp bằng bảng câu hỏi thiết kế sẵn nhằm ghi nhận các thông tin về bệnh, thuốc điều trị, tình hình kiểm soát đường huyết và các tác dụng không mong muốn xảy ra trong quá trình điều trị. Kết quả và bàn luận: Có 457 BN ĐTĐ type 2 tham gia nghiên cứu với tuổi trung bình 69,4 ± 7,5 tuổi và thời gian mắc bệnh trung bình 9,1 ± 7,2 năm. Các thuốc hạ đường huyết được dùng nhiều nhất là metformin (62,6%), ức chế DPP-4 (52,5%) và sulfonylurea (44,0%). Đa số BN được chỉ định phối hợp thuốc để kiểm soát đường huyết (74,2%). Tỷ lệ BN kiểm soát tốt đường huyết đói, HbA1C và cả 2 thông số này lần lượt là 66,7%; 47,8% và 36,8%. Tỷ lệ BN biết về hạ đường huyết là 45,1%, trong đó BN dùng insulin có hiểu biết về hạ đường huyết tốt hơn so với BN dùng sulfonylurea (57,6% so với 40,3%, p=0,002) và những thuốc khác (57,6% so với 37,5%, p=0,002). Tỷ lệ BN có hạ đường huyết trong vòng 1 tháng trước là 27,8%, trong đó bệnh nhân dùng insulin có tần suất hạ đường huyết cao hơn so với sulfonylurea (51,2% so với 39,4%, p=0,017) và những thuốc khác (51,2% so với 18,9%, p=0,008). Chỉ có 24,5% BN luôn mang kẹo hoặc bánh dành cho BNĐTĐ theo bên mình để đề phòng hạ đường huyết. Có 58,6% BN mong muốn được cung cấp nhiều thông tin hơn về thuốc, đặc biệt là tác dụng phụ của thuốc. Kết luận: Tỷ lệ BN cao tuổi đã kiểm soát tốt ĐTĐ vẫn còn chưa cao với hiểu biết về tình trạng hạ đường huyết còn hạn chế. BN cần được cung cấp nhiều thông tin hơn về thuốc và tác dụng phụ của thuốc, đặc biệt là tình trạng hạ đường huyết để có thể kiểm soát ĐTĐ hiệu quả và an toàn hơn.
Chịu trách nhiệm chính: Trần Bảo Bình
Ngày nhận bài: 13/12/2017
Ngày phản biện khoa học: 31/12/2017
Ngày duyệt bài: 07/1/2018
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) type 2 là một trong những bệnh mạn tính thường gặp nhất ở người cao tuổi. Các biến chứng của ĐTĐ đặc biệt thường xảy ra nặng nề hơn trên nhóm bệnh nhân (BN) này. [1] Mặt khác, BN ĐTĐ từ 60 tuổi trở lên có tỷ lệ nhập viện cấp cứu do tình trạng hạ đường huyết cao hơn so với BN còn trẻ. [2] Tình trạng này có thể ảnh hưởng lớn đến sức khỏe của BN, dẫn đến gia tăng chi phí điều trị cũng như gia tăng tỷ lệ tử vong. [3]
Tuy nhiên, đối tượng BN ĐTĐ cao tuổi lại chưa được nghiên cứu nhiều ở Việt Nam. Vì vậy, chúng tôi tiến hành khảo sát nhằm mô tả tình hình sử dụng thuốc điều trị ĐTĐ type 2 trên BN cao tuổi điều trị ngoại trú tại phòng khám Nội tiết – Bệnh viện Đại học Y Dược Thành phố Hồ Chí Minh (UMP), tỷ lệ BN kiểm soát đường huyết theo khuyến cáo của Hiệp hội ĐTĐ Hoa Kỳ (ADA) 2017 và ghi nhận mức độ phổ biến của hạ đường huyết cũng như hiểu biết của BN về nguy cơ này.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Nghiên cứu cắt ngang mô tả được thực hiện trên BN ĐTĐ type 2 cao tuổi điều trị ngoại trú tại phòng khám Nội tiết – Bệnh viện UMP từ tháng 5 đến tháng 6/2017. Tiêu chuẩn chọn mẫu là BN từ 60 tuổi trở lên được chẩn đoán ĐTĐ type 2 đã điều trị ít nhất 6 tháng và đồng ý tham gia nghiên cứu. BN được giải thích mục đích của nghiên cứu và được mời trả lời đầy đủ bộ câu hỏi được thiết kế sẵn bao gồm các thông tin chung của BN (tuổi, giới tính, chiều cao, cân nặng, tiền sử gia đình, thời gian mắc bệnh ĐTĐ, các bệnh và biến chứng mắc kèm), thuốc điều trị ĐTĐ type 2 được chỉ định, các xét nghiệm gồm giá trị đường huyết đói, HbA1C tại thời điểm khảo sát, tần suất và biểu hiện của hạ đường huyết dựa trên hiểu biết của BN. Những BN từ chối tham gia nghiên cứu hoặc không hoàn thành toàn bộ bảng câu hỏi sẽ bị loại khỏi nghiên cứu.
Trong nghiên cứu này, BN được xem là kiểm soát đường huyết tốt nếu đạt mục tiêu được trình bày trong Bảng 1.
Bảng 1. Mục tiêu đường huyết đơn giản hóa theo tiêu chuẩn của ADA 2017 [4]
| Tuổi | Đường huyết đói (mmol/L) | HbA1C (%) |
| 60 – < 80 | 5,0 – 7,2 | ≤ 7,5% |
| ≥ 80 | 5,6 – 10,0 | ≤ 8,5% |
Dựa trên hiểu biết của BN, tình trạng hạ đường huyết trong quá trình điều trị bằng thuốc cũng được ghi nhận bằng bộ câu hỏi định tính với các câu hỏi mở sau:
- 1. “Cô/bác đã từng được dặn dò về hạ đường huyết chưa? Cô/bác được dặn dò như thế nào?” Với câu hỏi này, BN được ghi nhận là có hiểu biết về hạ đường huyết nếu có thể kể một vài triệu chứng tiêu biểu của hạ đường huyết, hoặc có thể giải thích như thế nào là hạ đường huyết.
- 2. “Cô/bác đã từng bị hạ đường huyết hay chưa? Nếu có, triệu chứng của cô/bác đã gặp khi bị hạ đường huyết ra sao?” Với câu hỏi này, BN được ghi nhận là đã từng bị hạ đường huyết nếu BN kể được những triệu chứng của hạ đường huyết mà BN đã từng gặp phải.
Trong trường hợp BN không có nhận thức về tình trạng hạ đường huyết, tình trạng hạ đường huyết cũng được ghi nhận nếu BN xác nhận đã từng có các biểu hiện hạ đường huyết mà chúng tôi cung cấp.
- 3. “Cô/bác có bị hạ đường huyết trong quá trình điều trị hay không? Tình trạng này có xuất hiện trong vòng 1 tháng vừa qua hay không?”
- 4. “Khi bị hạ đường huyết, Cô/bác đã xử trí như thế nào?”
- 5. “Sau khi áp dụng các biện pháp xử trí trên, Cô/bác có thấy đỡ hơn không?”
Dữ liệu được xử lý thống kê mô tả bằng phần mềm SPSS 22 với độ tin cậy 95%.
Phép kiểm chi bình phương được sử dụng để so sánh các tỷ lệ bị hạ đường huyết của từng nhóm BN sử dụng các thuốc khác nhau.
Khác biệt được coi là có ý nghĩa thống kê khi p < 0,05.
3. KẾT QUẢ
3.1. Đặc điểm của đối tượng nghiên cứu
Có 457 BN tham gia vào nghiên cứu này với tuổi trung bình 69,4 ± 7,5 tuổi và thời gian mắc bệnh trung bình 9,1 ± 7,2 năm. Đa số bệnh nhân là nữ (68,7%).
Các đặc điểm khác của BN được trình bày trong Bảng 2.
Bảng 2. Đặc điểm của đối tượng nghiên cứu
| Đặc điểm | Tỷ lệ % |
| Tình trạng cân nặng:
– Bình thường – Thừa cân – Béo phì |
46,0 26,9 27,1 |
| Tiền sử gia đình mắc bệnh ĐTĐ | 30,0 |
| Hút thuốc lá | 14,4 |
| Rượu bia | 15,8 |
| Tập thể dục
– Từ 5-7 ngày/tuần – Từ 30 phút/ngày trở lên |
74,0
62,4 52,5 |
| Bệnh kèm:
– Tăng huyết áp – Rối loạn lipid máu – Bệnh xương-khớp – Bệnh mạch vành – Tai biến mạch máu não |
80,1 66,3 13,8 10,5 6,6 |
3.2.Tình hình sử dụng thuốc điều trị ĐTĐ type 2 trên BN cao tuổi
3.2.1. Các thuốc điều trị ĐTĐ type 2 được sử dụng trên BN cao tuổi
Các thuốc điều trị ĐTĐ type 2 được ghi nhận dựa vào đơn thuốc mới nhất của BN. Đa số bệnh nhân trong nghiên cứu được chỉ định phối hợp thuốc để kiểm soát ĐTĐ, phổ biến nhất là phối hợp 2 thuốc (40,7%). Trong số các thuốc được chỉ định, metformin là thuốc được dùng phổ biến nhất (62,6%), kế đến là nhóm ức chế dipeptidyl peptidase-4 (DPP-4), sulfonylurea và insulin với các tỷ lệ lần lượt là 52,5%; 44,0% và 38,7%. Trong nhóm ức chế DPP-4, thuốc được sử dụng nhiều nhất là vildagliptine (20,6%) và sitagliptine (16,4%). Thuốc được chỉ định phổ biến nhất của nhóm sulfonylurea là gliclazide MR (30,6%).
Bảng 3. Tỷ lệ các thuốc điều trị ĐTĐ type 2 được sử dụng
| Thuốc | Tần số | Tỷ lệ % | ||
| Đơn trị | Phối hợp | Tổng | ||
| Metformin | 286 | 6,1 | 56,5 | 62,6 |
| Ức chế DPP-4 | 240 | 7,2 | 45,3 | 52,5 |
| Sulfonylurea | 201 | 2,2 | 41,8 | 44,0 |
| Insulin | 177 | 9,4 | 29,3 | 38,7 |
| Khác :
– Repaglinide – Acarbose – Dapagliflozine – Liraglutide |
21 19 32 1 |
0,7 0,0 0,2 0,0 |
3,9 4,2 6,8 0,2 |
4,6 4,2 7,0 0,2 |
| Số thuốc |
| Tỷ lệ |
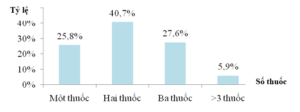
Hình 1. Số thuốc ĐTĐ được sử dụng
3.2.2. Các phối hợp thuốc được sử dụng
Các phối hợp thuốc ghi nhận trong nghiên cứu được trình bày trong Hình 2 dưới đấy.
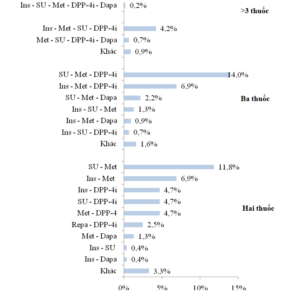
Hình 2. Tỷ lệ các phối hợp thuốc được sử dụng
(Ins: insulin, SU: sulfonylurea, Met: metformin, DPP-4i: ức chế DPP-4, Dapa: dapagliflozine, Repa: repaglinide)
Hai phối hợp thuốc được sử dụng nhiều nhất là phối hợp ba thuốc sulfonylurea kết hợp metformin và 1 thuốc ức chế DPP-4 (14,0%) và phối hợp hai thuốc sulfonylurea với metformin (11,8%).
3.2.3. Liều trung bình và thời điểm sử dụng thuốc
Nhóm nghiên cứu cũng ghi nhận liều và thời điểm sử dụng thuốc được chỉ định trong đơn thuốc của BN. Kết quả được trình bày trong Bảng 4.
Bảng 4. Liều trung bình và thời điểm sử dụng thuốc
| Thuốc | Liều (mg/ngày)* | Thời điểm sử dụng thuốc | ||
| Trước bữa ăn | Trong bữa ăn |
Sau bữa ăn |
||
| Metformin | 1120,7 ± 505,6
(500,0 – 2500,0) |
9,4% | 90,6% | |
| Ức chế DPP-4
– Sitagliptine – Vildagliptine – Saxagliptine – Linagliptine |
77,7 ± 25,0 (50,0 – 100,0) 66,7 ± 23,7 (50,0 – 100,0) 4,4 ± 1,1 (2,5 – 5,0) 5,1 ± 0,8 (5,0 – 10,0) |
22,1% | 77,9% | |
| Sulfonylurea
– Gliclazide MR – Glimepiride – Glyburide |
49,0 ± 23,6 (30,0 – 120,0) 2,8 ± 1,9 (0,5 – 8,0) 10,3 ± 3,7 (5,0 – 15,0) |
99,0% | 1,0% | |
| Khác
– Acarbose – Dapagliflozine – Repaglinide |
89,5 ± 45,9 (50,0 – 200,0) 10,0 ± 0,0 (10,0 – 10,0) 2,6 ± 1,3 (1,0 – 6,0) |
26,3% 12,5% 95,2% |
63,2%
|
10,5% 87,5% 4,8% |
* Trung bình ± độ lệch chuẩn (giá trị nhỏ nhất – giá trị lớn nhất)
3.3 Tình hình kiểm soát đường huyết
Có 410 BN (89,7%) được đo đường huyết đói tại thời điểm khảo sát với mức đường huyết đói trung bình 9,1 ± 4,5 mmol/L. Chỉ có 210 BN (46,0%) được đo HbA1C tại thời điểm khảo sát với giá trị trung bình 7,9 ± 1,7%. Tỷ lệ BN hiện kiểm soát tốt đường huyết và HbA1C được trình bày trong Hình 3.
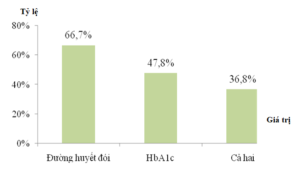
Hình 3. Tỷ lệ BN kiểm soát tốt đường huyết
3.4 Tình trạng hạ đường huyết
3.4.1. Nhận thức của BN về hạ đường huyết
Số BN có hiểu biết về hạ đường huyết chiếm 45,1% dân số nghiên cứu. Trong đó, có 51,9% BN đã từng bị hạ đường huyết trong suốt quá trình điều trị. Hình 4 trình bày kết quả so sánh hiểu biết của BN về hạ đường huyết ở 3 nhóm dùng insulin, dùng sulfonylurea và dùng các thuốc khác.
| Tỷ lệ |
| Thuốc |
| p=0,002 |
| p=0,627 |
| p=0,002 |
Hình 4. Tỷ lệ BN có hiểu biết về hạ đường huyết
Tỷ lệ BN được điều trị bằng insulin có hiểu biết về hạ đường huyết cao hơn có ý nghĩa thống kê so với BN được điều trị bằng sulfonylurea (57,6% so với 40,3%, p=0,002) và so với BN đang điều trị bằng các thuốc khác (57,6% so với 37,5%, p=0,002).
3.4.2. Tỷ lệ BN bị hạ đường huyết
Có 237 BN cho biết đã từng bị hạ đường huyết (51,9%), trong đó 127 BN có bị hạ đường huyết trong vòng 1 tháng vừa qua (27,8%). Đặc biệt, có 7 BN (1,5%) liên tục gặp phải những triệu chứng điển hình của hạ đường huyết như chóng mặt, vã mồ hôi, bụng đói cồn cào, run rẩy tay chân,…. Trong đó, có 3 BN vừa mới chuyển đến khám tại phòng khám, 1 BN đang được điều trị bằng insulin và 3 BN đang được điều trị bằng sulfonylurea. Kết quả so sánh tỷ lệ BN bị hạ đường huyết trong vòng 1 tháng qua ở các nhóm dùng insulin, sulfonylurea và các thuốc điều trị ĐTĐ type 2 khác được trình bày trong Hình 5 dưới đây.
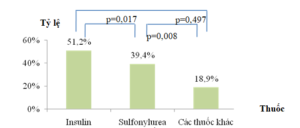
Hình 5. Tỷ lệ BN bị hạ đường huyết trong tháng vừa qua
Tỷ lệ BN được điều trị bằng insulin bị hạ đường huyết nhiều hơn có ý nghĩa thống kê so với BN được điều trị bằng sulfonylurea (51,2% so với 39,4%, p=0,017) hoặc bằng các thuốc điều trị ĐTĐ type 2 khác (51,2% so với 18,9%, p=0,008).
3.4.3.Các triệu chứng hạ đường huyết thường gặp
Chúng tôi ghi nhận lại các triệu chứng hạ đường huyết được mô tả ở nhóm BN đã từng bị hạ đường huyết. Trong đó, phổ biến nhất là các biểu hiện đói bụng (36,1%), vã mồ hôi (34,6%), run (26,5%), chóng mặt (26,3%) và mệt mỏi (21,0%).
Các triệu chứng hạ đường huyết đã ghi nhận được trình bày trong Hình 6.
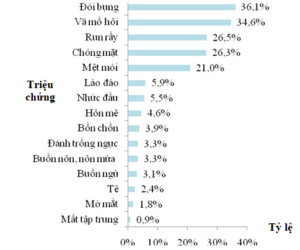
Hình 6. Các triệu chứng hạ đường huyết thường gặp
3.4.4.Các biện pháp cải thiện tình trạng hạ đường huyết của BN
Ở 237 BN đã từng bị hạ đường huyết, khi được hỏi về cách xử trí, BN cho biết đã áp dụng nhiều biện pháp khác nhau. Kết quả được trình bày trong Bảng 5.
Bảng 5. Các biện pháp cải thiện tình trạng hạ đường huyết của BN
| Biện pháp | Tần số | Tỷ lệ % |
| Dùng kẹo/ bánh cho người ĐTĐ | 58 | 24,5 |
| Uống nước đường | 75 | 31,6 |
| Uống sữa | 23 | 9,7 |
| Ăn tinh bột (cơm, cháo, phở, bún,…) | 116 | 48,9 |
| Ăn trái cây | 16 | 6,8 |
| Chỉ nghỉ ngơi | 11 | 4,6 |
| Tự ngưng thuốc | 4 | 1,7 |
| Báo với bác sĩ | 50 | 21,1 |
| Phải nhập viện | 28 | 11,8 |
Trong số những BN đã từng bị hạ đường huyết, chỉ có 24,5% BN luôn mang theo kẹo hoặc bánh dành cho người ĐTĐ để dùng khi bị hạ đường huyết. Đặc biệt nghiêm trọng, số BN đã từng phải nhập viện vì hạ đường huyết trong tình trạng hôn mê là 11,8%. Sau khi xử trí, có 94,5% BN cho biết đã cải thiện các triệu chứng và đã cảm thấy khá hơn.
3.5 Nhu cầu được cung cấp thông tin về thuốc
Trong mẫu dân số khảo sát, có 58,6% BN mong muốn được cung cấp thêm thông tin về thuốc, đặc biệt là về tác dụng phụ của thuốc. Trong đó, có 62,7% BN mong muốn được cung cấp thông tin trực tiếp từ các bác sĩ và dược sĩ khi đến phòng khám để điều trị.
4. BÀN LUẬN
4.1. Về tình hình sử dụng thuốc điều trị ĐTĐ
Trong nghiên cứu của chúng tôi, metformin là thuốc được sử dụng nhiều nhất (62,6%), kế đến là nhóm thuốc ức chế DPP-4 (52,5%) và nhóm sulfonylurea (44,0%). Theo nhiều khuyến cáo trên thế giới, metformin là lựa chọn đầu tay trong việc điều trị ĐTĐ type 2 ngoại trừ các trường hợp BN có chống chỉ định với thuốc. Kết quả này cũng tương tự với nghiên cứu của Lê Văn Chi (metformin là thuốc được sử dụng nhiều nhất với 57,4% BN được chỉ định). [5]
Nhóm thuốc được chỉ định phổ biến thứ hai trong nghiên cứu này là các thuốc ức chế DPP-4. Đây là nhóm thuốc còn khá mới với những ưu điểm đã được chứng minh như có khả năng kiểm soát tốt đường huyết sau ăn và ít nguy cơ hạ đường huyết hơn so với sulfonylurea. Ngoài ra, cũng có bằng chứng cho thấy nhóm thuốc này thể giúp cải thiện triệu chứng suy giảm trí nhớ và cải thiện chuyển hóa xương ở người cao tuổi. [6]
Mặc dù có một số nhược điểm như gây tăng cân, tăng nguy cơ hạ đường huyết cũng như bằng chứng an toàn trên tim mạch chưa rõ ràng [6], nhóm sulfonylurea vẫn là một trong các lựa chọn điều trị ĐTĐ phổ biến tại Việt Nam nhờ ưu điểm về giá thành và kinh nghiệm sử dụng. So với các sulfonyurea khác như glyburide hay glimepiride thường gây ra tình trạng hạ đường huyết và tăng cân nên thường tránh sử dụng ở BN cao tuổi, hoạt chất được chỉ định chủ yếu tại phòng khám Nội tiết – bệnh viện UMP là gliclazide, có ái lực với các thụ thể của sulfonylurea trên tế bào β tụy thấp hơn, do đó ít gây hạ đường huyết hơn. [6][7] Hơn nữa, việc chọn lựa dạng bào chế phóng thích có kiểm soát (MR) cũng giúp giảm thiểu nguy cơ hạ đường huyết và đảm bảo an toàn hơn cho đối tượng BN cao tuổi. Ngoài ra, nghiên cứu ADVANCE với 5 năm theo dõi đã chứng minh không xảy ra tình trạng tăng cân khi BN đang điều trị tích cực với gliclazide MR so với cân nặng khởi điểm và giảm được 13% tỷ lệ mắc bệnh tim mạch dù không có ý nghĩa thống kê. [7] Với ưu điểm ít gây ra hạ đường huyết và không làm tăng tử suất tim mạch trên BN ĐTĐ, danh sách thuốc thiết yếu của Tổ chức Y tế Thế giới cập nhật năm 2017 đã đề nghị metformin và gliclazide MR như hai loại thuốc chủ lực trong điều trị ĐTĐ type 2 và vẫn được ưu tiên sử dụng hiện nay. [8]
Nghiên cứu của chúng tôi cho thấy đa số BN ĐTĐ type 2 cao tuổi được điều trị bằng việc phối hợp thuốc, chủ yếu là phối hợp hai thuốc (40,7%) và ba thuốc (25,8%). Kết quả này tương tự với nghiên cứu của Mohamed và cộng sự với đa số BN được điều trị bằng phối hợp hai thuốc (71,0%). [9] Tuy nhiên, theo nghiên cứu của Lê Văn Chi, đa số BN được điều trị bằng một thuốc duy nhất (35,2%). [5] Sự khác biệt này có thể là do đối tượng nghiên cứu của chúng tôi là BN cao tuổi, cần sử dụng nhiều thuốc hơn để có thể kiểm soát tốt đường huyết. Hai phối hợp thuốc được sử dụng nhiều nhất là sulfonylurea kết hợp metformin với 1 thuốc ức chế DPP-4 (14,0%) và phối hợp sulfonylurea với metformin (11,8%). Việc lựa chọn phối hợp thuốc để điều trị trên đối tượng BN cao tuổi phụ thuộc chủ yếu vào tình trạng đường huyết của BN cũng như kinh nghiệm của bác sĩ.
Theo kết quả khảo sát, đa số BN trong nghiên cứu này được chỉ định thời điểm dùng thuốc hợp lý là metformin uống sau bữa ăn; sulfonylurea, repaglinide uống trước bữa ăn và acarbose uống trong hoặc ngay sau bữa ăn. Tuy nhiên, vẫn còn một tỷ lệ nhỏ BN được chỉ định thời điểm dùng thuốc chưa đúng với hướng dẫn sử dụng như dùng metformin trước bữa ăn (9,4%), sulfonylurea và repaglinide sau bữa ăn
(lần lượt là 1,0% và 4,8%) hoặc dùng acarbose trước bữa ăn (26,3%). Ngoài ra, có 1 trường hợp chỉ định quá liều linagliptine (10 mg/ngày so với liều khuyến cáo là 5 mg/ngày). [10] Nhìn chung, đa số BN cao tuổi tại phòng khám Nội tiết – bệnh viện UMP được chỉ định thuốc phù hợp. Tuy vậy, cần tăng cường công tác kiểm duyệt đơn thuốc ngoại trú để đảm bảo tránh được các sai sót liên quan đến liều và thời điểm dùng thuốc.
- Tình hình kiểm soát đường huyết
Trong nghiên cứu của chúng tôi, tỷ lệ BN hiện đang kiểm soát tốt đường huyết đói và HbA1C lần lượt là 66,7% và 47,8%. Nghiên cứu của Lê Văn Chi có tỷ lệ BN kiểm soát tốt HbA1C thấp hơn nghiên cứu của chúng tôi (16,7%). [5] Điều này có thể phản ánh hiệu quả điều trị khá tốt tại bệnh viện UMP. Tuy nhiên, việc chỉ 46,0% BN được đo HbA1C tại thời điểm khảo sát cũng là một hạn chế khiến chúng tôi chưa thể đánh giá toàn diện về hiệu quả kiểm soát thông số này.
Ti lệ BN kiểm soát tốt ĐTĐ theo mục tiêu đường huyết được khuyến cáo bởi ADA 2017 vẫn còn khiêm tốn (36,8%). Điều này cho thấy kiểm soát tốt đường huyết ở người cao tuổi vẫn luôn là một thách thức đối với nhà điều trị do ngoài việc sử dụng thuốc, các biện pháp thay đổi lối sống như tập thể dục, điều chỉnh chế độ ăn uống, thói quen dùng rượu bia, thuốc lá cũng như kiểm soát cân nặng là vô cùng cần thiết. Tuy nhiên, rất khó để có thể kiểm soát tốt các yếu tố này, đặc biệt là với BN cao tuổi. Trong nghiên cứu này, tỷ lệ BN thừa cân, béo phì còn khá cao (54,0%). Kết quả cho thấy tỷ lệ BN có tập thể dục khá khả quan (74,0%). Tuy nhiên, khi xét về thời gian vận động theo khuyến cáo dành cho BN ĐTĐ cao tuổi [11] thì tỷ lệ này khiêm tốn hơn với chỉ 52,5% BN tập thể dục ít nhất 30 phút/ngày và 62,4% BN tập thể dục ít nhất 5 ngày/tuần.
Trong nghiên cứu này, chúng tôi không khảo sát về mức độ tuân thủ dùng thuốc cũng như các biện pháp thay đổi lối sống của BN như chế độ ăn uống, mức độ kiểm soát biến chứng cũng như các bệnh lý kèm theo ở BN cao tuổi. Điều này cũng góp phần hạn chế việc đánh giá hiệu quả kiểm soát bệnh cũng như tìm ra các yếu tố liên quan giúp kiểm soát bệnh tốt hơn.
- Tình trạng hạ đường huyết
Nghiên cứu của chúng tôi cho thấy, chỉ khoảng một nửa số BN cao tuổi (45,1%) có hiểu biết về tình trạng hạ đường huyết thông qua bác sĩ, bạn bè, người thân hoặc tự tìm hiểu trên internet. Tuy nhiên, cũng có nhiều BN có hiểu biết về tình trạng hạ đường huyết do bản thân đã từng bị hạ đường huyết trong quá trình điều trị bằng thuốc. Kết quả nghiên cứu cho thấy tỷ lệ BN được điều trị bằng insulin có hiểu biết về tình trạng hạ đường huyết cao hơn có ý nghĩa thống kê so với những BN được điều trị bằng sulfonylurea (p=0,002) hoặc bằng thuốc điều trị ĐTĐ khác (p=0,002).
Tuy nhiên, tỷ lệ BN điều trị bằng sulfonylurea lại biết về hạ đường huyết nhiều hơn không có ý nghĩa so với những BN điều trị bằng thuốc khác (p=0,627). Điều này có thể là do hạ đường huyết là một tác dụng phụ nguy hiểm và thường gặp của insulin. Do đó, có thể những BN được điều trị bằng thuốc này đã được bác sĩ dặn dò kỹ hơn. Ngoài ra, kết quả nghiên cứu cũng chỉ ra rằng tỷ lệ BN đã từng bị hạ đường huyết trong nhóm dùng insulin cao hơn có ý nghĩa thống kê so với các nhóm thuốc khác (p<0,05). Như vậy, các BN dùng insulin có thể có nhiều kinh nghiệm bị hạ đường huyết hơn và do đó có hiểu biết nhiều hơn so với các nhóm BN còn lại.
Cần phải chú ý rằng hạ đường huyết cũng là một tác dụng phụ thường gặp của các thuốc trong nhóm sulfonylurea (trừ gliclazide MR [7]), đặc biệt là ở BN cao tuổi. Tuy nhiên, hiểu biết của BN đang sử dụng sulfonylurea về hạ đường huyết lại chưa cao (40,3%).
Việc sử dụng các thuốc điều trị ĐTĐ, đặc biệt là các thuốc dễ gây hạ đường huyết như insulin và sulfonylurea, nên được giám sát cẩn thận trên đối tượng BN cao tuổi. Do đó, BN cao tuổi cần được cung cấp những thông tin chính xác, phù hợp với khả năng nhận thức của BN về tác dụng phụ của thuốc, đặc biệt là hạ đường huyết, để giúp BN có những biện pháp phòng tránh hiệu quả và có thể kiểm soát tình trạng hạ đường huyết được tốt hơn.
- Các biện pháp xử lý tình trạng hạ đường huyết của BN
Theo nghiên cứu này, chúng tôi nhận thấy rằng chỉ có 24,5% BN có thói quen mang theo bên mình kẹo hoặc bánh dành cho người ĐTĐ để xử trí khi có hạ đường huyết. Hơn nữa, chỉ có 31,6% BN biết dùng nước đường để giải quyết tình trạng hạ đường huyết khi gặp phải. Cần chú ý rằng, mặc dù có nhiều hơn số lượng BN biết về tình trạng hạ đường huyết (45,1%) nhưng không phải tất cả các BN trong số họ đều có những biện pháp đúng để phòng tránh hạ đường huyết kịp thời.
Theo Hiệp hội Đái Tháo Đường Canada, để có thể xác định đúng tình trạng hạ đường huyết và có những biện pháp xử lý đúng, BN cần phải đo đường huyết mao mạch của mình ngay tại thời điểm nghi ngờ hạ đường huyết xảy ra. Nếu kết quả đường huyết < 4 mmol/L, bệnh nhân cần được bổ sung ngay 20g glucose dưới dạng kẹo glucose hay nước đường. Nếu đường huyết ≥ 4 mmol/L, việc uống sữa hay ăn trái cây ngọt có thể được chấp nhận. [12] Tuy nhiên, đa số BN tại Việt Nam, nhất là những BN cao tuổi, thường không có thói quen đo đường huyết mao mạch tại nhà. Do đó, BN có nguy cơ không đánh giá được mức độ hạ đường huyết, dẫn đến không có những biện pháp xử lý phù hợp. Thực tế, có 4,6% BN không có biện pháp xử lý nào để cải thiện tình trạng hạ đường huyết khi gặp phải, cũng như có 1,7% BN đã tự ngưng dùng thuốc một thời gian. Những cách xử trí này có thể dẫn đến hậu quả hết sức nặng nề, khiến BN không thể kiểm soát được tình trạng bệnh, có thể tạo ra gánh nặng về chi phí điều trị hoặc ảnh hưởng đến tính mạng của BN. Nghiên cứu cũng ghi nhận 11,8% BN đã từng phải nhập viện vì bị hạ đường huyết trong tình trạng hôn mê, không loại trừ sau khi áp dụng các biện pháp xử trí hạ đường huyết không thích hợp.
Một kết quả đáng ngạc nhiên là có đến 94,5% số BN cho biết đã cải thiện các triệu chứng sau khi xử trí. Kết quả này có vẻ mâu thuẫn với tỷ lệ BN có cách xử trí đúng. Điều này có thể cho thấy khả năng BN đã không phân biệt được chính xác hạ đường huyết với các tình trạng khác do chỉ dựa trên triệu chứng mà không đo đường huyết cụ thể. Trong khi đó, có nhiều biểu hiện hạ đường huyết ghi nhận được ở các BN này rất khó phân biệt với những rối loạn thông thường của tuổi già như mệt mỏi (21,0%), chóng mặt (26,3%),… Ngoài ra, việc có cải thiện triệu chứng hay không còn phụ thuộc khá nhiều vào chủ quan của người bệnh do chúng tôi không yêu cầu người bệnh mô tả rõ các triệu chứng cải thiện như thế nào hoặc ở mức độ nào.
Những năm gần đây, việc giải quyết tình trạng hạ đường huyết khi sử dụng thuốc điều trị ĐTĐ type 2 là vấn đề đang thu hút nhiều sự quan tâm. Cùng với việc sử dụng các thuốc dễ gây hạ đường huyết như insulin và sulfonylurea, tuổi già và sự suy giảm chức năng thận trên đối tượng BN cao tuổi đều là những yếu tố nguy cơ cao làm gia tăng tình trạng hạ đường huyết. [13] Do đó, cần phải nâng cao hiểu biết của BN, giúp BN hiểu rõ được mức độ nghiêm trọng của tình trạng hạ đường huyết, nâng cao sự tuân thủ trong điều trị cũng như có những biện pháp khắc phục tình trạng hạ đường huyết đúng và kịp thời, ví dụ như giúp BN có thói quen đo đường huyết mao mạch thường xuyên, luôn mang theo kẹo bên mình để sử dụng khi gặp những triệu chứng của hạ đường huyết, không bỏ bữa sau khi dùng thuốc,… Đây cũng chính là mục tiêu mà chúng tôi muốn nhấn mạnh khi thực hiện nghiên cứu này.
5. KẾT LUẬN
Kết quả nghiên cứu cho thấy đa số BN cao tuổi được điều trị bằng phối hợp hai thuốc hoặc phối hợp ba thuốc để có thể kiểm soát tốt đường huyết. Tỷ lệ BN cao tuổi đã kiểm soát tốt ĐTĐ vẫn còn chưa cao. Chỉ có hơn 30% BN đã kiểm soát tốt ĐTĐ theo khuyến cáo của ADA 2017.
Hiểu biết của BN cao tuổi về tình trạng hạ đường huyết vẫn còn hạn chế. Số lượng BN có những biện pháp phù hợp để phòng tránh và cải thiện tình trạng hạ đường huyết khi gặp phải vẫn còn thấp. Do đó, BN cần được cung cấp nhiều thông tin hơn về thuốc và về tác dụng phụ của thuốc, đặc biệt là tình trạng hạ đường huyết, để có thể kiểm soát ĐTĐ hiệu quả và an toàn hơn.
TÀI LIỆU THAM KHẢO
- Kirkman MS et al (2012), “Diabetes in older adults. Diabetes Care 2012”, 35, 2650-2664.
- Budnitz DS, Lovegrove MC, Shehab N, et al. (2011), “Emergency hospitalizations for adverse drug events in older Americans”, N Engl J Med, 365, 2002-2012.
- Budnitz DS et al (2011), “Emergency hospitalizations for adverse drug events in older Americans, N Engl J Med, 365, 2002-2012.
- American Diabetes Association (2017), “Standards of medical care in diabetes”, Older adults”, 37, 81-85.
- Lê Văn Chi và cộng sự (2010), “Tình hình sử dụng thuốc hạ glucose máu ở bệnh nhân đái tháo đường týp 2”, Trường Đại học Y Dược Huế, 3-10.
- Masahiro Fukuda et al.(2011),“Survey of Hypoglycemia in Elderly People With Type 2 Diabetes Mellitus in Japan”, J Clin Med Res, 7(12), 967-978.
- ADVANCE Collaborative Group (2008). “Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes.” N Eng J Med 358, pp 2560-2572.
- WHO (2017). “Modern list of essential drugs”.
- Mohamed, Mafauzy (2008),“An audit on diabetes management in Asian patients treated by specialists”, the Diabcare – Asia 1998 – 2003 studies, 24(2), 507 – 514.
- Inzucchi SE, Bergenstal RM et al. (2015), “Management of hyperglycemia in type 2 diabetes, 2015: a patient-centered approach: update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes”, Diabetes Care, 38, 140-149.
- Sheri Colberg (2013), “Exercise and Diabetes: A Clinician’s Guide to Prescribing Physical Activity”(Chapitre 23).
- L’Association Canadienne du Diabète (2006), “Lignes directrices de pratique clinique 2001 pour la prévention et le traitement de l’hypoglycémie liée au diabète de l’Association canadienne du diabète”, Révisé par Louise Tremblay, infirmière, service d’enseignement diabétique de Diabète Québec.
- Jaap AJ et al. (1998), “Perceived symptoms of hypoglycemia in elderly type 2 diabetic patients treated with insulin”, Diabet Med, 15(5), 398-401.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam