TỈ LỆ HỘI CHỨNG CHUYỂN HÓA VÀ MỘT SỐ YẾU TỐ LIÊN QUAN Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2
Văn Hữu Tài*, Văn Thị Mỹ Hồng**, Mai Văn Mỹ***
* Trường Đại học Tây Nguyên, **Trường Trung học phổ thông Phù Cát 3,
Bình Định,. ***Sở Y tế Đắk Nông
SUMMARY
The prevalence and some associated factors with metabolic syndrome in patiens with type 2 diabetes
Background:Metabolic syndrome was very common in patients with type 2 diabetes and increased risk of cardiovascular events and mortality.Objectives:To determine prevalence of and some associated factors with metabolic syndrome in patients with type 2 diabetestreated at outpatient internal medicine clinic, Đắk Lắk General Hospital in 2015.Method:Using descriptive cross – sectional design with continuous sampling method in the study period to determine the prevalence of metabolic syndrome, then multivariate regression analysis was taken to identify some factors independently associated with metabolic syndrome in type 2 diabetes patients.All patients in the study sample were interviewed, and examined the contents of prepared questionnaire. Metabolic syndrome was diagnosised according to American Heart Association (AHA) modified for adult Asian in 2005.Results:The prevalence of metabolic syndrome in patients with type 2 diabeteswas80.0 % in which common components were hypertension (80.0 %) and elevated triglycemia (67.1%). There arefourfactorsindependentlyassociatedwith metabolic syndrome and had being higher prevalencein patients with type 2 diabeteswere: Female (PR = 1.1); Overweight – Obese (PR = 1.2); hypertension (PR = 1.5); and hyperuricemia (PR = 1.2).
Keywords:Metabolic syndrome, associated factors, type 2 diabetes.
Chịu trách nhiệm chính: Văn Hữu Tài
Ngày nhận bài: 14.11.2016
Ngày phản biện khoa học: 27.11.2016
Ngày duyệt bài: 1.12.2016
I. ĐẶT VẤN ĐỀ
Hội chứng chuyển hóa (HCCH) là một trong những vấn đề sức khỏe cộng đồng được quan tâm nhất ở thế kỷ XXI và là tập hợp những yếu tố nguy cơ của hai bệnh lý tim mạch và đái tháo đường (ĐTĐ) type 2. HCCH gia tăng nguy cơ tai biến tim mạch gấp 3 lần, gia tăng nguy cơ 5 lần chuyển thành bệnh ĐTĐ type 2 và nguy cơ tử vong gấp 2 – 6 lần[7].
Một số nghiên cứu cho thấy tỉ lệ HCCH ở bệnh nhân ĐTĐ type 2 chiếm tỉ lệ khá cao 55 – 85% [1],[2],[3] và bệnh nhân ĐTĐ có tỉ lệ HCCH gấp 2 – 5 lần so với bệnh nhân không có ĐTĐ [8]. Một số nghiên cứu cắt ngang cũng cho thấy các yếu tố liên quan với HCCH ở bệnh nhân ĐTĐ type 2 là giới tính, nhóm tuổi, nhóm tuổi, béo phì, bệnh lý kèm theo [1],[2],[3]. Sự xuất hiện của HCCH trên bệnh nhân ĐTĐ type 2 cũng làm gia tăng bệnh suất và tử suất cho người bệnh [8].
Hiện tại, chưa thấy nghiên cứu nào về HCCH thực hiện ở bệnh nhân ĐTĐ type 2 điều trị ngoại trú tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk. Chính vì vậy, chúng tôi thực hiện đề tài này với mục tiêu nghiên cứu :
– Xác định tỉ lệ và đặc điểm HCCH ở bệnh nhân ĐTĐ type 2 điều trị ngoại trú tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk năm 2015.
– Xác định một số yếu tố liên quan độc lập với HCCH ở bệnh nhân ĐTĐ type 2 điều trị ngoại trú tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk năm 2015.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Địa điểm và thời gian nghiên cứu: Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk năm 2015.
2.2 Đối tượng nghiên cứu
2.2.1 Tiêu chuẩn chọn bệnh:Tất cả bệnh nhân được chẩn đoán là ĐTĐ type 2, đến khám và điều trị tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk năm 2015 theo tiêu chuẩn của Hội đái tháo đường Hoa Kỳ năm 2015 [6] và/hoặc bệnh nhân trước đó được chẩn đoán xác định ĐTĐ type 2 và hiện tại đang điều trị thuốc hạ đường huyết với bất kỳ giá trị đường huyết nào tại thời điểm tham gia nghiên cứu.
2.2.2 Tiêu chuẩn loại trừ: Loại trừ các thể ĐTĐ khác (Type 1, thai kỳ, type đặc biệt khác).ĐTĐ type 2 mà không làm được xét nghiệm để phục vụ nghiên cứu hoặc bệnh nhân không đồng ý tham gia nghiên cứu.
2.3 Phương pháp nghiên cứu:
2.3.1. Thiết kế nghiên cứu: Cắt ngang mô tả.
2.3.2 Mẫu nghiên cứu
- Cỡ mẫu: Cỡ mẫu được tính theo mục tiêu chính của đề tài là xác định tỉ lệ HCCH ở bệnh nhân ĐTĐ type 2 và được tính bằng công thức:
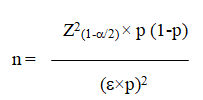
Trong đó:
n: Cỡ mẫu tối thiểu cần điều tra để ước lượng tỉ lệ HCCH ở bệnh nhân ĐTĐ type 2. α: Xác suất sai lầm loại 1, chọn α = 0,05 thì Z(1-α/2) = 1,96. p: Trị số mong muốn của tỉ lệ HCCH, chọn p = 65,1% (Tỉ lệ HCCH ở bệnh nhân ĐTĐ type 2 tại Bệnh viện Đa khoa Tỉnh Bình Định, [3]). d: Độ chính xác (sai số cho phép), chọn d = 0,08. Thay số, tính được n= 137 (lấy tròn, n = 140).
- Phương pháp chọn mẫu: Chọn mẫu liên tiếp trong thời gian nghiên cứu.
2.3.3 Thu thập số liệu
- Các biến số chính trong nghiên cứu:HCCH: Xác định theo Hội ĐTĐ Hoa Kỳ năm 2005 [5]: Khi có ít nhất 3 trong 5 tiêu chuẩn: Huyết áp ³ 130/85 hoặc đang điều trị thuốc để hạ huyết áp; vòng bụng tăng (Vòng bụng ở nam ³ 90 cm, ở nữ ³ 80 cm); triglycerid máu ³ 1,7 mmol/l hoặc đang dùng thuốc điều trị hạ triglycerid máu; giảm HDLC máu (Nam <1,0 mmol/l; nữ <1,3 mmol/l) hoặc đang dùng thuốc điều trị tăng HDLC máu; đường máu lúc đói ³ 5,6 mmol/l hoặc đang điều trị thuốc hạ glucose máu. Thừa cân – béo phì: Xác định theo thang phân loại BMI của Tổ chức Y tế thế giới dành cho các quốc gia Châu Á: BMI ³ 23 kg/m2. Tăng huyết áp: Xác định theo Hội Tim mạch Việt Nam năm 2015: Huyết áp tâm thu ³ 140 mmHg hoặc/và huyết áp tâm trương ³ 90 mmHg hoặc/và bệnh nhân trước đó được chẩn đoán là tăng huyết áp và hiện tại đang điều trị thuốc để hạ huyết áp hàng ngày. Tăng acid uric máu: Acid uric máu > 420 mmol/l đối với nam và > 360 mmol/l đối với nữ hoặc bệnh nhân đã được chẩn đoán tăng acid uric máu và hiện tại đang điều trị thuốc để hạ acid uric máu.
- Biện pháp hạn chế sai lệch thông tin: Tập huấn và thống nhất tất cả các thành viên của tổ điều tra về kỹ năng phỏng vấn, phương pháp đo lường và ghi chép các chỉ số nghiên cứu theo phiếu điều tra soạn sẵn. Phiếu điều tra được thử nghiệm và chỉnh sửa kỹ qua nghiên cứu thử trước khi điều tra chính thức. Phỏng vấn mặt đối mặt. Sử dụng các loại phương tiện đo cùng loại. Có giám sát trong quá trình điều tra.
2.3.4. Phân tích số liệu: Phần mềm STATA 10.0 và phần mềm R 2.15.2. Lựa chọn yếu tố liên quan với HCCH đưa vào mô hình đa biến bằng phương pháp BMA (Bayesian Model Averaging) trong phần mềm R; sau đó xác định độ lớn mối liên quan bằng hồi qui Poisson trong phần mềm STATA .
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung của mẫu nghiên cứu
Bảng 3.1. Đặc điểm chung của mẫu nghiên cứu (n= 140)
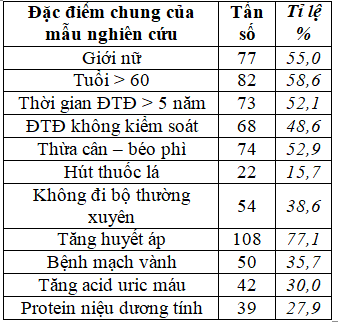 Mẫu nghiên cứu của chúng tôi bao gồm 140 bệnh nhân, hay gặp bệnh nhân nữ (55,0%) và trên 60 tuổi (58,6%). Các yếu tố liên quan và bệnh lý phối hợp hay gặp là: Tăng huyết áp (77,1%), thừa cân – béo phì (52,9%), ĐTĐ không kiểm soát (48,6%), bệnh mạch vành (35,7%), tăng acid uric máu (30,0%), protein niệu dương tính (27,9%).
Mẫu nghiên cứu của chúng tôi bao gồm 140 bệnh nhân, hay gặp bệnh nhân nữ (55,0%) và trên 60 tuổi (58,6%). Các yếu tố liên quan và bệnh lý phối hợp hay gặp là: Tăng huyết áp (77,1%), thừa cân – béo phì (52,9%), ĐTĐ không kiểm soát (48,6%), bệnh mạch vành (35,7%), tăng acid uric máu (30,0%), protein niệu dương tính (27,9%).
3.2 Tỉ lệ và đặc điểm HCCH ở bệnh nhân ĐTĐ type 2
Bảng 3.2 Tỉ lệ và đặc điểm HCCH
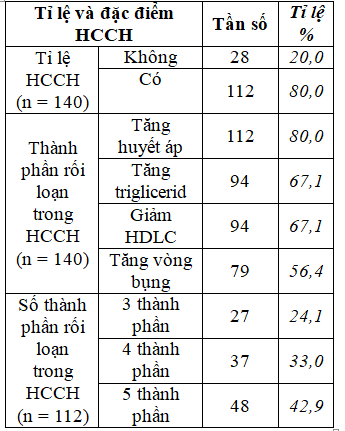 Bệnh nhân bị ĐTĐ type 2 tới điều trị ngoại trú có tỉ lệ mắc HCCH cao, chiếm 80,0%. Trong các thành phần cấu thành nên HCCH, đa số bệnh nhân có tăng huyết áp chiếm 80,0%, tỉ lệ tăng triglycerid và giảm HDLC tương đương nhau chiếm 67,1%, tỉ lệ tăng vòng bụng có tỉ lệ thấp hơn 56,4%. Tỉ lệ rối loạn cả 5 thành phần của HCCH chiếm tỉ lệ cao nhất 42,9%, kế đến là rối loạn 4 thành phần chiếm 33,0%, rối loạn 3 thành phần chiếm tỉ lệ thấp hơn chiếm 24,1%.
Bệnh nhân bị ĐTĐ type 2 tới điều trị ngoại trú có tỉ lệ mắc HCCH cao, chiếm 80,0%. Trong các thành phần cấu thành nên HCCH, đa số bệnh nhân có tăng huyết áp chiếm 80,0%, tỉ lệ tăng triglycerid và giảm HDLC tương đương nhau chiếm 67,1%, tỉ lệ tăng vòng bụng có tỉ lệ thấp hơn 56,4%. Tỉ lệ rối loạn cả 5 thành phần của HCCH chiếm tỉ lệ cao nhất 42,9%, kế đến là rối loạn 4 thành phần chiếm 33,0%, rối loạn 3 thành phần chiếm tỉ lệ thấp hơn chiếm 24,1%.
3.3 Mối liên quan giữa một số yếu tố và HCCH ở bệnh nhân ĐTĐ type 2
Bảng 3.20 Mối liên quan giữa một số yếu tố với HCCH qua phân tích đa biến.
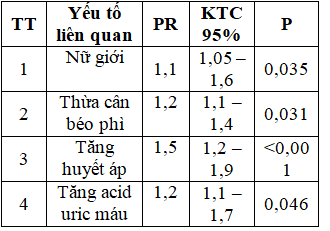 Qua phân tích đa biến, có 4 yếu tố liên quan độc lập với HCCH ở bệnh nhân ĐTĐ type 2 là: Giới nữ, thừa cân – béo phì, tăng huyết áp và tăng acid uric máu.
Qua phân tích đa biến, có 4 yếu tố liên quan độc lập với HCCH ở bệnh nhân ĐTĐ type 2 là: Giới nữ, thừa cân – béo phì, tăng huyết áp và tăng acid uric máu.
IV. BÀN LUẬN
4.1. Về mẫu nghiên cứu
Bảng 3.2 trong nghiên cứu của chúng tôi cho thấy mẫu nghiên cứu chúng tôi bao gồm 140 bệnh nhân ĐTĐ type 2, tỉ lệ nữ/nam = 1,1. Mẫu nghiên cứu của các tác giả khác, hay gặp tỉ lệ bệnh nhân nữ hay gặp hơn bệnh nhân nam như nghiên cứu của Lê Thanh Đức [2], nữ gấp 3 lần nam, của tác giả Mai Lê Hiệp [4], nữ gấp 2 lần nam. Tỉ lệ nhóm tuổi > 60 tuổi chiếm 58,6%, tương tự với mẫu nghiên cứu của các tác giả khác với bệnh nhân ĐTĐ type 2 hay gặp ở bệnh nhân lớn tuổi. Thời gian bị ĐTĐ trung bình khoảng 5 năm, 48,6% là đái tháo đường không kiểm soát, thừa cân béo phì cũng khoảng 52,9%. Đa số bệnh nhân có tiền sử tăng huyết áp trước đó chiếm 77,1%, tỉ lệ hút thuốc lá không quá cao 15,7%, phần lớn bệnh nhân có thói quen đi bộ thường xuyên 61,4%. Điều này có lẽ do người dân ý thức được bệnh của mình, tác hại của việc hút thuốc lá cũng như lợi ích của thói quen đi bộ thường xuyên. Tỉ lệ tăng acid uric máu chiếm 30,0%, không thấy đề cập trong mẫu nghiên cứu của các tác giả khác.
4.2 Về tỉ lệ và đặc điểm HCCH ở bệnh nhân ĐTĐ type 2
4.2.1. Tỉ lệ HCCH
Bảng 3.2 trong nghiên cứu của chúng tôi cho thấy tỉ lệ HCCH theo tiêu chuẩn chẩn đoán của Hội ĐTĐ Hoa Kỳ năm 2005 trong nghiên cứu của chúng tôi tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk chiếm 80%. Tỉ lệ này cao hơn so với nghiên cứu của Võ Bão Dũng tại Bình Định 65,1% (p<0,001) nhưng thấp hơn so với nghiên cứu của tác giả Lê Thanh Đức [2] 88,4% (p<0,001) và Nguyễn Thành Công [1] 86,0% (p<0,001). Sự khác biệt có thể do các mẫu nghiên cứu có đặc điểm khác nhau và tiêu chuẩn chẩn đoán HCCH theo từng nghiên cứu cũng không giống nhau. Hội ĐTĐ Hoa Kỳ năm 2015 [6] cho rằng, ĐTĐ type 2 được xem như HCCH. Tỉ lệ HCCH trong nghiên cứu của chúng tôi và của các tác giả khác chiếm tỉ lệ khá cao ở bệnh nhân ĐTĐ type 2 cho thấy trong thực hành chẩn đoán, điều trị và tiên lượng bệnh nhân ĐTĐ type 2 cần phải luôn tầm soát và chẩn đoán HCCH giúp cho việc điều trị và tiên lượng tốt hơn cho người bệnh.
4.2.2. Tỉ lệ thành phần rối loạn trong HCCH
Bảng 3.2 trong nghiên cứu của chúng tôi cho thấy hay gặp nhất là tăng huyết áp chiếm 80%, sau đó là tăng triglycerid (67,1%), giảm HDLC (67,1%) và tăng vòng bụng (56,4%). Kết quả này tương tự như nghiên cứu của Võ Bảo Dũng [3], Lê Thanh Đức [2]và Nguyễn Thành Công [1]. Theo tác giả Alberti [5], điều trị HCCH, ngoài thay đổi lối sống là phương pháp cơ bản và quan trọng nhất có thể thay đổi tất cả các thành phần trong HCCH mà còn dựa vào từng thành phần rối loạn của HCCH mà có chỉ định điều trị thuốc hoặc can thiệp thích hợp.
4.2.3. Về tỉ lệ số thành phần rối loạn trong HCCH
Bảng 3.2 trong nghiên cứu của chúng tôi cho thấy số thành phần trong HCCH hay gặp nhất là rối loạn 5 thành phần (42,9%), 4 thành phần (33,0%) và 3 thành phần (24,1%). Kết quả này tương tự như nghiên cứu của tác giả Lê Thanh Đức với tỉ lệ rối loạn 5 thành phần là 49,1%. Theo tác giả Alberti [5], càng nhiều số thành phần trong HCCH rối loạn thì nguy cơ biến cố tim mạch càng gia tăng.
4.3. Về mối liên quan độc lập với HCCH ở bệnh nhân ĐTĐ type 2
Bảng 3.3 trong nghiên cứu của chúng tôi cho thấy sau khi phân tích đa biến, có 4 yếu tố liên quan thuận và độc lập với HCCH ở bệnh nhân ĐTĐ type 2 là: Nữ giới, thừa cân – béo phì, tăng huyết áp và tăng acid uric máu. Tỉ lệ xuất hiện HCCH cao hơn ở giới nữ, tương tự như các nghiên cứu của Nguyễn Thành Công [1], Mai Lê Hiệp [4], Mohsen [9] ở bệnh nhân ĐTĐ type 2. Ở phụ nữ sau tuổi mãn kinh có những thay đổi trọng lượng và phân bố mỡ cơ thể, có khuynh hướng tăng cân, bắt đầu từ năm đầu tiên và biểu hiện bằng sự tái phân bố mỡ cơ thể từ dạng béo vùng thấp đến dạng béo bụng kiểu nam giới. Thừa cân – béo phì liên quan độc lập với HCCH, tương tự với nghiên cứu của tác giả Redon [10] trong đó béo phì là một thành phần trong tiêu chuẩn đoán của Tổ chức Y tế thế giới và sự gia tăng thừa cân – béo phì là một trong những yếu tố góp phần làm gia tăng mạnh HCCH trên toàn cầu hiện nay. Tăng huyết áp là yếu tố làm gia tăng mạnh tỉ lệ HCCH ở bệnh nhân ĐTĐ type 2 và tăng acid uric máu trước đây được ATP III xem như một thành phần của HCCH nhưng thành phần này bị lãng quên theo thời gian [5]. Tuy nhiên, thừa cân – béo phì, tăng huyết áp và tăng acid uric máu có thể thay đổi hoặc kiểm soát được nếu như có sự điều trị thích hợp, tích cực và kiên trì nhằm giảm biến chứng và cải thiện tiên lượng ở bệnh nhân ĐTĐ type 2.
V. KẾT LUẬN VÀ KIẾN NGHỊ
Qua nghiên cứu 140 bệnh nhân ĐTĐ type 2 điều trị ngoại trú tại Phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk bằng thiết kế cắt ngang mô tả, chúng tôi có kết luận và kiến nghị như sau:
5.1 Tỉ lệ và đặc điểm HCCH ở bệnh nhân ĐTĐ type 2:
– Tỉ lệ HCCH: 80,0%.
– Tỉ lệ các thành phần rối loạn trong HCCH: Tăng huyết áp (80,0%); tăng triglycerid máu (67,1%); giảm HDLC máu (67,1%); tăng vòng bụng (56,4%).
– Tỉ lệ số thành phần rối loạn trong HCCH: 3 thành phần (24,1%); 4 thành phần (33,0%); 5 thành phần (42.9%).
5.2 Một số yếu tố liên quan độc lập với HCCH bệnh nhân ĐTĐ type 2
– Nữ giới có tỉ lệ HCCH gấp 1,1 lần so với nam giới.
– Thừa cân – béo phì có tỉ lệ HCCH gấp 1,2 lần so với người không có thừa cân béo phì.
– Tăng huyết áp có tỉ lệ HCCH gấp 1,5 lần so với người không có tăng huyết áp.
– Tăng acid uric máu có tỉ lệ HCCH gấp 1,2 lần những người không có tăng acid uric máu.
TÓM TẮT
Đặt vấn đề:Hội chứngrất thường gặp ở bệnh nhân đái tháo đường type 2 và làm gia tăng biến cố tim mạch và tử vong đối với người bệnh.Mục tiêu:Xác định tỉ lệ hội chứng chuyển hóa và một số yếu liên quan ở bệnh nhân đái tháo đường type 2, điều trị ngoại trú tại phòng khám Nội, Bệnh viện Đa khoa Tỉnh Đắk Lắk năm 2015.Phương pháp nghiên cứu:Sử dụng thiết kế mô tả cắt ngang với phương pháp chọn mẫu liên tiếp trong thời gian nghiên cứu để xác định tỉ lệ hội chứng chuyển hóa, sau đó dùng phân tích đa biến để xác định một số yếu tố liên quan độc lập với hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2. Tất cả bệnh nhân trong mẫu nghiên cứu đều được phỏng vấn và thăm khám theo nội dung của bộ câu hỏi soạn sẵn. Hội chứng chuyển hóa được chẩn đoán theo Hội tim mạch Hoa Kỳ (AHA) năm 2005 có điều chỉnh đối với người châu Á. Kết quả: Tỉ lệ hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2 là 80,0%; trong đó hay gặp là tăng huyết áp (80,0%) và tăng triglycerid (67,1%). Có 4 yếu tố liên quan độc lập với hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2 là: Nữ giới với PR = 1,1. Thừa cân – béo phì với PR = 1,2. Tăng huyết áp với PR = 1,5. Tăng acid uric máu với PR = 1,2.
Từ khóa:Hội chứng chuyển hóa,yếu tố liên quan, đái tháo đường type 2.
TÀI LIỆU THAM KHẢO
- Nguyễn Thành Công và Nguyễn Thy Khuê (2006). “Hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2”. Tạp chí y học TP. Hồ Chí Minh, 10 (1), tr. 66-70.
- Lê Thanh Đức, Nguyễn Văn Trí và Nguyễn Đức Công (2011). “Hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2 tại Bệnh viện Đa khoa Vĩnh Long”. Tạp chí y học TP. Hồ Chí Minh, 15 (Phụ bản số 1), tr. 271-276.
- Võ Bảo Dũng (2004). “Hội chứng chuyển hóa ở bệnh nhân đái tháo đường type 2 tại Bệnh viện Đa khoa Tỉnh Bình Định, 2003-2004”. Hội nghị nội tiết đái tháo đường miền Trung mở rộng lần thứ 4, tr. 231-235.
- Mai Lê Hiệp (2006). “Xác định và theo dõi diễn biến hội chứng chuyển hóa ở 3469 bệnh nhân đái tháo đường, 326 bệnh nhân rối loạn đường huyết và 724 người đến kiểm tra sức khỏe trong 7 năm (1998-2005)”. Kỷ yếu toàn văn các đề tài nghiên cứu khoa học, Hội nghị đái tháo đường và nội tiết, TP. Hồ Chí Minh mở rộng lần thứ III, tr. 63-74.
- Alberti, K. G., Eckel, R. H., Grundy, S. M., Zimmet, P. Z., Cleeman, J. I., Donato, K. A., et al. (2009). “Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity”. Circulation, 120 (16), pp. 1640-1645.
- American Diabetes Association (2015). “Standards of Medical Care in Diabetes—2015”. Diabetes Care, 38 (Supplement 1), S1-S93.
- International Diabetes Federation (2014). IDF diabetes atlas, 6th, 2014 Update.
- Isomaa, B., Almgren, P., Tuomi, T., Forsen, B., Lahti, K., Nissen, M., et al. (2001). “Cardiovascular morbidity and mortality associated with the metabolic syndrome”. Diabetes Care, 24 (4), pp. 683-689.
- Mohsen, J. and Masoud, A. (2007). “Metabolic syndrome in type 2 diabetes mellitus in isfahan, iran: prevalence and risk factors”. Metab Syndr Relat Disord, 5 (3), pp. 243-254.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



