Trong bài viết này sẽ đề cập đến thuật ngữ : Pulmocrinology đây là một thuật ngữ khá mới trong y văn Việt Nam, do vậy người dịch xin được phép dịch là Bệnh phổi nội tiết, nếu sau này thuật ngữ này phổ biến và được dịch đúng hơn bởi các chuyên gia, người dịch sẽ thay đổi lại. Xin chân thành cảm ơn quý bạn đọc!
I. TÓM TẮT
Sự tác động qua lại lẫn nhau giữa hệ hô hấp và hệ nội tiết làm thay đổi và ảnh hưởng đến cơ chế bệnh sinh và sự biểu hiện của một số quá trình bệnh. Rối loạn chức năng ở hệ nội tiết dẫn đến nhiều rối loạn khác nhau ở phổi, bao gồm các bệnh nhiễm trùng đường hô hấp khác nhau. Mặt khác, các tình trạng bệnh lý ở phổi như bệnh phổi tắc nghẽn mạn tính và chứng ngưng thở khi ngủ do tắc nghẽn có thể tạo ra các rối loạn chuyển hóa và rối loạn nội tiết nghiêm trọng. Các biểu hiện khác nhau như suy thượng thận nguyên phát, viêm tuyến yên và tăng calci máu có thể là kết quả của các tình trạng bệnh lý u hạt mãn tính như bệnh lao và bệnh sarcoidois. Các hậu quả về nội tiết khác nhau của COVID-19 gây ra cũng đang trở nên rõ ràng hơn. Các khối u của phổi có thể tiết ra các hormone khác nhau làm phát sinh một số hội chứng cận u nội tiết. Bài tổng quan này tập trung vào sự tương tác có liên quan về mặt lâm sàng giữa hai hệ thống đa dạng nhưng có mối quan hệ mật thiết với nhau này. Chúng tôi đề xuất thuật ngữ “pulmocrinology” để mô tả mối quan hệ trong sinh lý bệnh, các đặc điểm lâm sàng và phương pháp điều trị các rối loạn phổi và nội tiết khác nhau.
II. GIỚI THIỆU
Lĩnh vực nội tiết và hô hấp thường xuyên phải đối phó với vô số bệnh mãn tính cũng như cấp tính. Sự phổ biến của các rối loạn liên quan đến các hệ thống này đã tăng đều đặn trong vài thập kỷ qua. Do đó, chúng tôi thường gặp các tình huống lâm sàng trong thực hành hàng ngày, nơi sự tương tác giữa hai hệ thống này ảnh hưởng đến sự biểu hiện và điều trị bệnh. Lĩnh vực ” pulmocrinology” bao gồm các tương tác lâm sàng hai chiều, nhiều mặt giữa hệ thống hô hấp và hệ thống nội tiết. Bài tổng quan này chúng tôi hy vọng sẽ giúp cho các bác sĩ lâm sàng hiểu và nhận ra mối quan hệ đa dạng giữa các rối loạn khác nhau thuộc hai hệ thống này. Chúng tôi hy vọng rằng việc xác định sớm và xử trí thích hợp các tương tác quan trọng nhưng thường bị bỏ qua sẽ tối ưu hóa kết quả điều trị của bệnh nhân.
III. CÁC BIỂU HIỆN NỘI TIẾT CỦA RỐI LOẠN Ở PHỔI
a. Bệnh về đường hô hấp
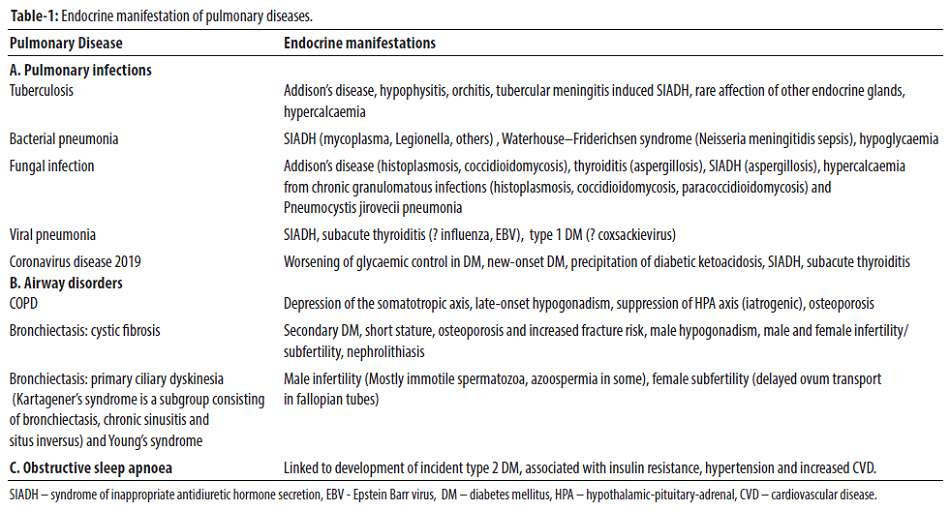
Đường hô hấp đóng vai trò là cửa ngõ xâm nhập cũng như tâm điểm lây nhiễm của nhiều loại mầm bệnh bao gồm một số loại virus, vi khuẩn, nấm và ký sinh trùng. Hội chứng tăng tiết hormone chống bài niệu không thích hợp (SIADH) là một biểu hiện được nhận biết của nhiễm trùng phổi. Legionella, Mycoplasma và lao (TB) là những sinh vật thường gặp.
Dạng nhiễm trùng phổi thường gặp trong thực hành lâm sàng là viêm phổi mắc phải cộng đồng (CAP). Ảnh hưởng của CAP trên trục hạ đồi-tuyến yên-thượng thận (HPA) không được xác định. Các tranh cãi tồn tại hiện nay liên quan đến việc đánh giá trục HPA và vai trò của điều trị glucocorticoid bổ trợ cho CAP. Một hướng dẫn gần đây đã khuyến cáo phản đối việc sử dụng thường quy glucocorticoid cho CAP và nên cân nhắc việc sử dụng trong sốc nhiễm trùng huyết kháng trị.
Bệnh lao đã được báo cáo là ảnh hưởng đến hầu hết các tuyến nội tiết chính. Các biểu hiện hiếm gặp nhưng được công nhận rõ ràng của bệnh lao là bệnh Addison và viêm tuyến yên. Tăng calci máu do đại thực bào sản xuất quá mức 1,25-dihydroxyvitamin D là một tình trạng bệnh lý nội tiết khác phát sinh từ bệnh lao nhưng cũng có thể xảy ra trong các bệnh nhiễm trùng u hạt khác do nấm gây ra như Histoplasmosis, Coccidioidomycosis và Paracocci-dioidomycosis.
Rối loạn đường huyết thường là biến chứng nhiễm trùng đường hô hấp nặng. Hạ đường huyết xảy ra ở người lớn và trẻ em bị CAP có liên quan đến việc tăng tỷ lệ tử vong. Nhiễm trùng đường hô hấp, bao gồm cả nhiễm virus như COVID-19, thường làm trầm trọng hơn việc kiểm soát đường huyết. Nhiễm COVID-19 cũng có thể gây ra tình trạng không bình thường về nội tiết khác như được mô tả trong Bảng 1.
b. Bệnh về đường thở
Các rối loạn đường thở dưới phổ biến bao gồm bệnh phổi tắc nghẽn mãn tính (COPD), hen phế quản và giãn phế quản. COPD có thể gây ra sự suy giảm của trục somatotropic và cũng gây ra thiểu năng sinh dục ở nam giới (chủ yếu là thiểu năng sinh dục do suy tuyến sinh dục). Glucocorticoid được sử dụng để điều trị COPD có thể gây ức chế trục HPA và loãng xương. Loãng xương cũng có thể xảy ra bởi các lý do không phải do điều trị trong COPD. Rối loạn di truyền như xơ nang và rối loạn vận động đường mật nguyên phát, bao gồm cả hội chứng Kartagener, có thể gây ra cả giãn phế quản và rối loạn chức năng nội tiết.
c. Rối loạn nhịp thở liên quan đến giấc ngủ
Ngưng thở khi ngủ do tắc nghẽn (OSA) là một chứng rối loạn hô hấp liên quan đến giấc ngủ nội bật bởi các đợt ngưng thở và giảm thở lặp đi lặp lại trong khi ngủ. OSA có liên quan đến tăng huyết áp, kháng insulin, tăng đường huyết và tăng nguy cơ chuyển hóa tim mạch. Phương pháp điều trị chính của OSA là duy trì áp lực đường thở dương liên tục (CPAP). Lợi ích có thể có của CPAP đối với các thông số đường huyết và nguy cơ tim mạch cần được xác nhận trong các nghiên cứu mở rộng hơn và là nó cũng là một chủ đề để nghiên cứu.
IV. CÁC BIỂU HIỆN HÔ HẤP CỦA RỐI LOẠN NỘI TIẾT
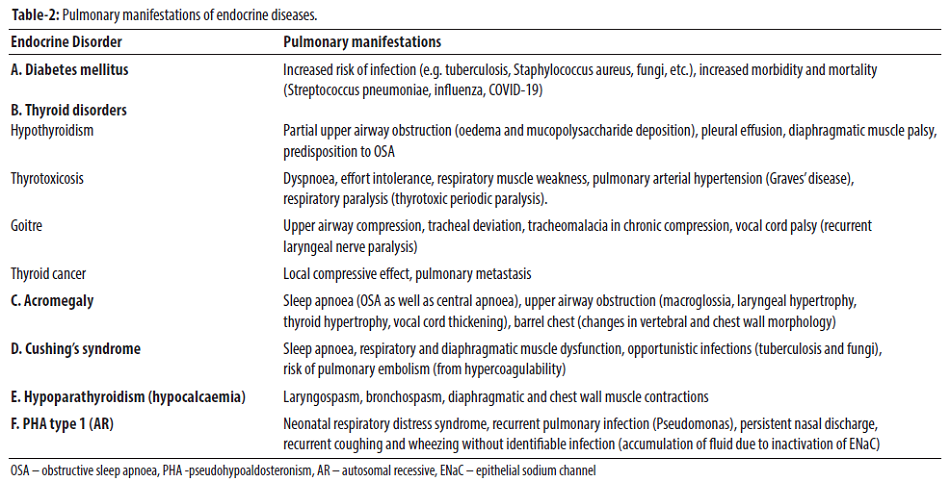
Rối loạn nội tiết có thể ảnh hưởng đến hệ thống hô hấp theo nhiều cách khác nhau. Đái tháo đường (Diabetes mellitus: DM), rối loạn tuyến giáp, và bất thường về bài tiết glucocorticoid và hormone tăng trưởng có thể làm thay đổi sinh lý bệnh ở hệ thống hô hấp. Độc giả nên tham khảo các bài đánh giá chuyên sâu của Lencu et al. và Milia et al. để thảo luận chi tiết về các biểu hiện ở hệ hô hấp của các rối loạn nội tiết.
Kiểm soát đường huyết kém ở những bệnh nhân đái tháo đường là một yếu tố nguy cơ của nhiễm trùng đường hô hấp. Trong một phân tích tổng hợp, dữ liệu từ bốn nghiên cứu tiền cứu đã chứng minh rằng bệnh nhân đái tháo đường có nguy cơ mắc lao hoạt động cao hơn 3,59 lần so với những người không bị đái tháo đường. Đái tháo đường cũng làm tăng khả năng nhiễm trùng do Staphylococcus aureus, vi khuẩn gram âm và nấm. Tỷ lệ tử vong và tỷ lệ mắc bệnh cao hơn đã được báo cáo trong đái tháo đường sau khi nhiễm vi khuẩn Streptococcus pneumoniae, cúm và COVID-19. Nên tiêm phòng định kỳ chống lại các bệnh cúm và phế cầu cho những bệnh nhân đái tháo đường. Các biểu hiện ở phổi của các rối loạn nội tiết khác đã được tóm tắt trong Bảng 2.
V. CĂN NGUYÊN Ở PHỔI CỦA CÁC BỆNH NỘI TIẾT
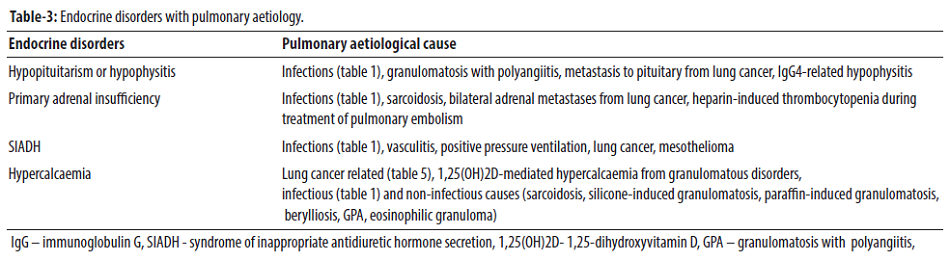
Tuyến yên có thể bị tổn thương trong các bệnh phổi khác nhau, và hậu quả là suy tuyến yên có thể ảnh hưởng đến nhiều trục hormone. Viêm tuyến yên và suy tuyến yên có thể xảy ra do lao, bệnh sarcoidosis, nhiễm nấm, u hạt với viêm đa mạch (còn gọi là u hạt Wegener), di căn đến tuyến yên do ung thư phổi, viêm tuyến yên liên quan đến IgG4, v.v. Suy tuyến thượng thận thứ phát, một trong những thành phần quan trọng của suy tuyến yên, có thể có hậu quả đe dọa tính mạng nếu không được chẩn đoán và điều trị kịp thời. Suy thượng thận nguyên phát có thể do các rối loạn ở phổi như lao, nhiễm nấm, xuất huyết thượng thận hai bên, v.v. Các bệnh phổi cũng có thể gây rối loạn điện giải như hạ natri máu và tăng calci máu. Các bệnh lý nội tiết có mối liên hệ sinh bệnh học với các rối loạn hô hấp được tóm tắt trong Bảng 3.
VI. CĂN NGUYÊN NỘI TIẾT CỦA CÁC BỆNH HÔ HẤP
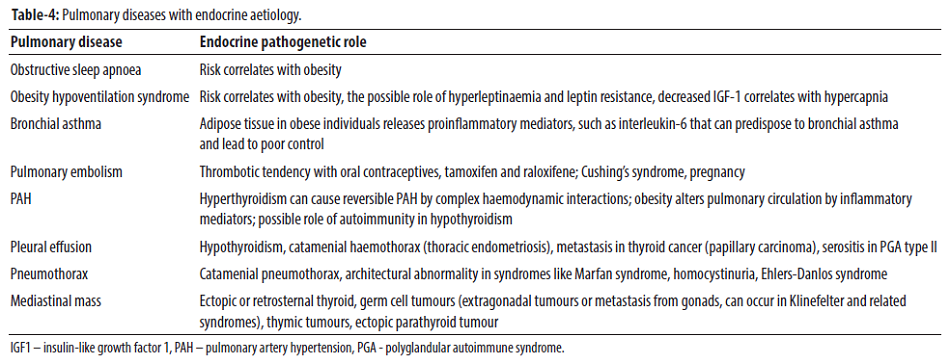
Sự thay đổi trong hệ nội tiết thường đóng một vai trò sinh lý bệnh thiết yếu trong sự phát triển của các rối loạn ở hệ hô hấp. Béo phì, một tình trạng nội tiết phổ biến rộng rãi, đóng một vai trò quan trọng trong bệnh sinh và sự tiến triển của OSA. Một bệnh lý khác thường cùng tồn tại với OSA ở những người béo phì là hội chứng giảm thông khí do béo phì (OHS) hoặc hội chứng Pickwickian. Một tiêu chí thiết yếu để chẩn đoán OHS là chỉ số khối cơ thể (BMI) ≥ 30 kg/m2 mặc dù BMI thông thường cao hơn nhiều (BMI trung bình là 44 kg/m2). Tăng natri máu (gây ra bởi tình trạng thiếu oxy không liên tục) và kháng leptin được cho là đóng một vai trò thiết yếu trong cơ chế bệnh sinh của OHS và OSA. Mức độ yếu tố tăng trưởng giống insulin-1 (IGF1) trong huyết thanh thấp tương quan với sự tăng CO2 trong OHS, cho thấy vai trò có thể có của IGF1 trong kiểm soát thông khí. Béo phì cũng có khuynh hướng phát triển bệnh hen suyễn ở người lớn và trẻ em. Cả hai đều là tình trạng lâu dài có liên quan đến sinh lý thông qua một quá trình viêm mãn tính. Rối loạn chức năng nội tiết cũng có thể góp phần gây ra các bệnh hô hấp khác như tăng áp động mạch phổi, tràn dịch màng phổi, tràn khí màng phổi, khối u trung thất và bệnh u lympho bào (Bảng 4).
VII. UNG THƯ VÀ BỆNH PHỔI NỘI TIẾT
Sự tương tác giữa ung thư phổi và nội tiết diễn ra trên nhiều mặt. Ung thư phổi có thể làm phát sinh vô số hội chứng nội tiết cận u (Bảng 5)
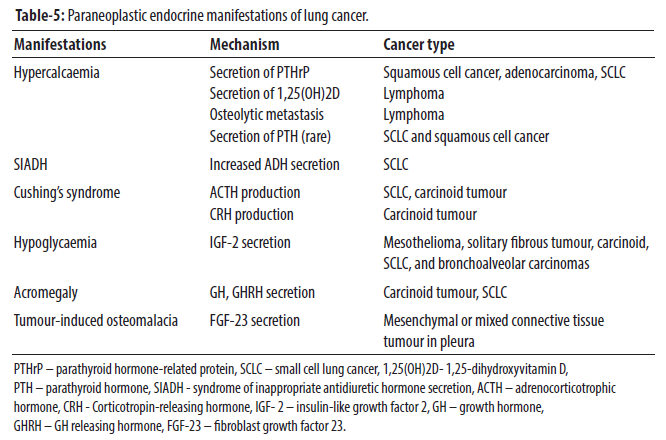
Nó cũng có thể di căn đến các tuyến nội tiết như thượng thận và tuyến yên và làm suy giảm bài tiết hormone. Mặt khác, các khối u nội tiết có thể tiết ra các hormone làm thay đổi hoạt động của hệ hô hấp và tự di căn đến phổi (Bảng 6).
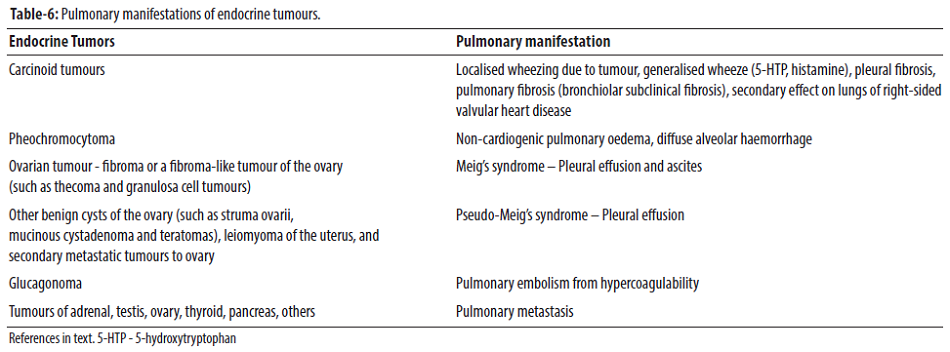
Liệu pháp chống ung thư cho bệnh ung thư phổi đã phát triển đáng kể trong vài thập kỷ qua với sự ra đời của nhiều phân tử mới hơn và liệu pháp nhắm đích. Cả hai loại thuốc chống ung thư thông thường và mới hơn, được sử dụng để điều trị ung thư phổi đôi khi gây ra các phản ứng bất lợi về nội tiết. Bạn đọc có thể tham khảo bài đánh giá của Kalra và các cộng sự, nơi các tác dụng nội tiết đáng kể của liệu pháp chống ung thư đã được tóm tắt.
VIII. TƯƠNG TÁC THUỐC TRONG BỆNH PHỔI NỘI TIẾT
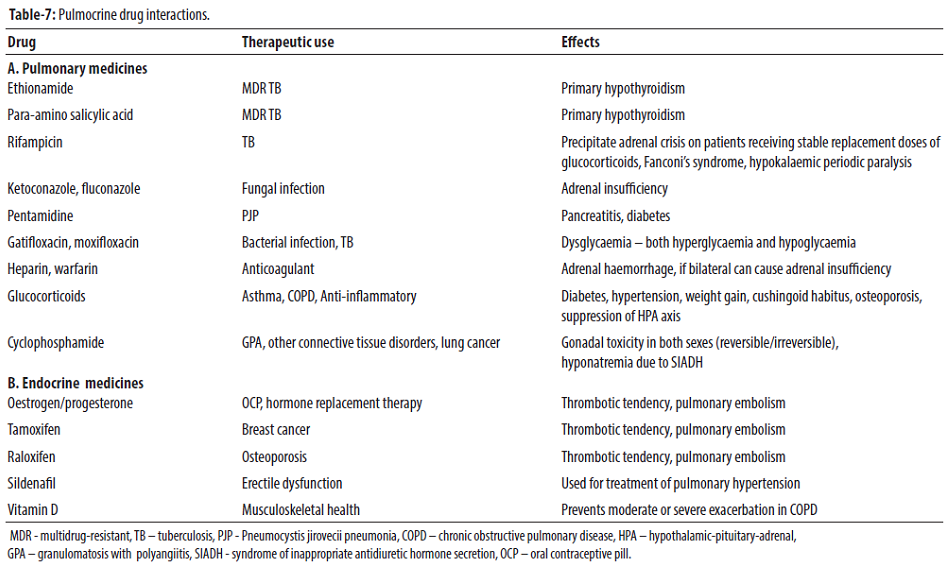
Các loại thuốc được sử dụng để điều trị bệnh phổi, bao gồm cả thuốc chống ung thư, đôi khi tác động xấu đến chức năng nội tiết. Ketoconazole và Fluconazole có thể ức chế tổng hợp steroid tuyến thượng thận và gây suy tuyến thượng thận. Các tác dụng không mong muốn nội tiết của glucocorticoid, một loại thuốc điều trị rối loạn phổi thường gặp, thường gặp trong thực hành lâm sàng. Cyclophosphamide và các loại thuốc chống ung thư khác có thể dẫn đến rối loạn nội tiết.
Estrogen và các loại thuốc liên quan có liên quan đến thuyên tắc phổi. Mặt khác, các loại thuốc như sildenafil ban đầu được kê đơn cho các rối loạn nội tiết như rối loạn cương dương, được phát hiện có vai trò điều trị trong việc kiểm soát tăng áp động mạch phổi. Cuối cùng, điều trị thiếu hụt vitamin D (với nồng độ 25-hydroxyvitamin D ban đầu < 25 nmol / L) đã được chứng minh bảo vệ chống lại đợt cấp vừa hoặc nặng ở bệnh nhân COPD. Tương tác thuốc thường gặp trong bệnh phổi nội tiết đã được tóm tắt trong Bảng 7.
IX. KẾT LUẬN
Hệ thống phổi và nội tiết liên quan với nhau theo một cách phức tạp. Dễ bị nhiễm trùng đường hô hấp là một biến chứng được công nhận của bệnh nhân đái tháo đường kém kiểm soát. Béo phì đóng một vai trò quan trọng trong cơ chế bệnh sinh của OSA và OHS, nhưng bản thân rối loạn hô hấp liên quan đến giấc ngủ lại tác động tiêu cực đến nguy cơ chuyển hóa tim mạch. Các bệnh di truyền như xơ nang và rối loạn vận động đường mật nguyên phát thường có rối loạn hô hấp và nội tiết đi kèm. Các tình trạng u hạt đường hô hấp bao gồm cả bệnh lao, có thể làm phát sinh một loạt các bệnh nội tiết. Các hội chứng cận u nội tiết khác nhau đã được ghi nhận đầy đủ trong các tài liệu y học. Cuối cùng, việc không xác định được các tương tác thuốc trong bệnh phổi nội tiết có thể ảnh hưởng đến kết quả điều trị. Nỗ lực của chúng tôi đề xuất thuật ngữ “Pulmocrinology” là một nỗ lực để xem xét một cách có hệ thống các mối tương tác rộng lớn giữa các quá trình bệnh lý thuộc hai hệ thống này. Việc hiểu rõ hơn và xác định rõ hơn các khía cạnh khác nhau của “Pulmocrinology” sẽ tối ưu hóa việc chăm sóc bệnh nhân.
X. THAM KHẢO
1. Hannon MJ, Thompson CJ. The syndrome of inappropriate antidiuretic hormone: prevalence, causes and consequences. Eur J Endocrinol. 2010;162 Suppl 1:S5-12. doi:10.1530/EJE-09-1063
2. Metlay JP, Waterer GW, Long AC, et al. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. An Official Clinical Practice Guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019;200:e45-e67. doi:10.1164/rccm.201908-1581ST
3. Shek CC, Natkunam A, Tsang V, Cockram CS, Swaminathan R. Incidence, causes and mechanism of hypercalcaemia in a hospital population in Hong Kong. Q J Med. 1990;77:1277-1285. doi:10.1093/qjmed/77.3.1277
4. Tebben PJ, Singh RJ, Kumar R. Vitamin D-Mediated Hypercalcemia: Mechanisms, Diagnosis, and Treatment. Endocr Rev. 2016;37:521-547. doi:10.1210/er.2016-1070
5. Mortensen EM, Garcia S, Leykum L, Nakashima B, Restrepo MI, Anzueto A. Association of Hypoglycemia with Mortality for Subjects Hospitalized with Pneumonia. Am J Med Sci. 2010;339. doi:10.1097/MAJ.0b013e3181ca43fe
6. Pal R, Bhadada SK. COVID-19 and diabetes mellitus: An unholy interaction of two pandemics. Diabetes Metab Syndr. 2020;14:513-517. doi:10.1016/j.dsx.2020.04.049
7. Laghi F, Antonescu-Turcu A, Collins E, Segal J, Tobin D E, Jubran A, Martin MJ, Hypogonadism in men with chronic obstructive pulmonary disease: prevalence and quality of life. Am J Respir Crit Care Med. 2005;171:728-733. doi:10.1164/rccm.200501-037OC
8. Laghi F, Adiguzel N, Tobin MJ. Endocrinological derangements in COPD. Eur Respir J. 2009;34:975-996. doi:10.1183/ 09031936.00103708
9. Blackman SM, Tangpricha V. Endocrine Disorders in Cystic Fibrosis. Pediatr Clin North Am. 2016;63:699-708. doi:10.1016/j.pcl.2016. 04.009
10. Reutrakul S, Mokhlesi B. Obstructive Sleep Apnea and Diabetes: A State of the Art Review. Chest. 2017;152:1070-1086. doi:10.1016/j.chest.2017.05.009
11. Lencu C, Alexescu T, Petrulea M, Lencu M. Respiratory manifestations in endocrine diseases. Clujul Med. 2016;89:459-463. doi:10.15386/cjmed-671
12. Milla CE, Zirbes J. Pulmonary complications of endocrine and metabolic disorders. Paediatr Respir Rev. 2012;13:23-28. doi:10.1016/j.prrv.2011.01.004
13. Al-Rifai RH, Pearson F, Critchley JA, Abu-Raddad LJ. Association between diabetes mellitus and active tuberculosis: A systematic review and meta-analysis. PLoS ONE. 2017;12:e0187967. doi:10.1371/journal.pone.0187967
14. Guo W, Li M, Dong Y, et al. Diabetes is a risk factor for the progression and prognosis of COVID-19. Diabetes Metab Res Rev. Published online March 31, 2020:e3319. doi:10.1002/dmrr.3319
15. Charmandari E, Nicolaides NC, Chrousos GP. Adrenal insufficiency. Lancet. 2014;383:2152-2167. doi:10.1016/S0140-6736(13)61684-0
16. de Athayde RAB, de Oliveira JRB, Lorenzi G, Genta PR. Obesity hypoventilation syndrome: a current review. J Bras Pneumol. 2018;44:510-518. doi:10.1590/S1806-37562017000000332
17. Monneret D, Borel J-C, Pepin J-L, et al. Pleiotropic role of IGF-I in obesity hypoventilation syndrome. Growth Horm IGF Res. 2010;20:127-133. doi:10.1016/j.ghir.2009.11.004
18. Sorino C, Negri S, Spanevello A, Feller-Kopman D. The pleura and the endocrine system. Eur J Intern Med. 2020;72:34-37. doi:10.1016/j.ejim.2019.12.034
19. Zardi EM, Pipita ME, Afeltra A. Mediastinal syndrome: A report of three cases. Exp Ther Med. 2016;12:2237-2240. doi:10.3892/etm.2016.3596
20. Prizant H, Hammes SR. Minireview: Lymphangioleiomyomatosis (LAM): The “Other” Steroid-Sensitive Cancer. Endocrinology. 2016;157:3374-3383. doi:10.1210/en.2016-1395
21. Efthymiou C, Spyratos D, Kontakiotis T. Endocrine paraneoplastic syndromes in lung cancer. Hormones (Athens). 2018;17:351-358. doi:10.1007/s42000-018-0046-0
22. Kalra S, Priya G, Bhattacharya S, Sahay R. Oncocrinology. J Pak Med Assoc. 2020;70:757-761.
23. Gialeraki A, Valsami S, Pittaras T, Panayiotakopoulos G, Politou M. Oral Contraceptives and HRT Risk of Thrombosis. Clin Appl Thromb Hemost. 2018;24:217-225. doi:10.1177/1076029616683802
24. Jolliffe DA, Greenberg L, Hooper RL, et al. Vitamin D to prevent exacerbations of COPD: systematic review and meta-analysis of individual participant data from randomised controlled trials. Thorax. 2019;74:337-345. doi:10.1136/thoraxjnl-2018-212092
Nguồn: https://pubmed.ncbi.nlm.nih.gov/34057973/
Bài viết được dịch thuật và biên tập bởi CLB Nội tiết trẻ trên DEMACVN.COM – Vui lòng không reup khi chưa được cho phép!
Người dịch: ToanTran.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam