UNG THƯ BIỂU MÔ TUYẾN GIÁP KHÔNG PHẢI THỂ TỦY
MANG TÍNH GIA ĐÌNH
BS Trần Hòa
Khoa Giải Phẫu Bệnh – Bệnh viện C Đà Nẵng
SUMMARY
Familial non-medullary thyroid carcinoma:
Familial non-medullary thyroid cancer(FNMTC) comprises about 5-15% of NMTC is a heterogeneous of diseases including both non-syndromic and syndrom forms, Non-syndromic FNMTC tends to manifest paillary thyroid carcinoma,usually multifocal and bilateral.Several high-penetrance genes for FNMTC have been indentified but they are often confined to a few or single families and other susceptibility loci appear to play a small part ,conferring only small increments in risk . Familial susceptibility is like to be due to a combination of genetic and environmental influences. The current focus of research in FNMTC is to charactetise the susceptibility genes and their role in carcinogenesis. FNMTC can also occur as a part of multitumor genetic syndromes such as familial adenomatous polyposis ,Cowden’s syndrome, Werner’s sydrome and Carney complex. There tend to present at an early age and are multicentric and bilateral with distinct pathology. The clinical evaluaion of these patients is similar to that for most patients with a thyroid nodule.
Chịu trách nhiệm chính: Trần Hòa
Ngày nhận bài: 01/4/2019
Ngày phản biện khoa học: 16/4/2019
Ngày duyệt bài: 30/4/2019
Vấn đề di truyền trong ung thư biểu mô tuyến giáp thường được đề cập trong ung thư biểu mô thể tủy.Tuy nhiên,khoảng thập niên 80 của thế kỷ 20 vấn đề di truyền trong ung thư biểu mô tuyến giáp loại biệt hóa đã được lưu tâm và ghi nhận khi mà ung thư tuyến giáp là một trong các loại ung thư có tần suất mắc bệnh tăng nhanh mà hầu hết là ung thư tuyến giáp PTC người ta ước tính có đến 1% dân số nước Mĩ sẽ bị ung thư tuyến giáp trong phần còn lại của cuộc đời.
Những nghiên cứu dịch tễ cho thấy rằng nguy cơ bị ung thư tuyến giáp tăng từ 5 – 10 lần cao hơn ở những cá nhân thế hệ 1 trong những gia đình có người bị Kung thư tuyến giáp so với người bình thường. Nguy cơ càng cao hơn khi có anh chị em ruột bị bệnh.
1 số lớn trường hợp bị FNMTC có tính chất lâm sàng không giống với những trường hợp bị K giáp lẻ tẻ thường thể hiện ở lứa tuổi mắc bệnh sớm hơn, đảo ngược giới tính kích thước u lớn, nhiều u, tính chất sinh học u có độ ác cao, hay tái phát thời gian sống không bệnh của bệnh nhân FNMTC thấp hơn so với 1 bệnh lẻ tẻ.
Đã có nhiều nghiên cứu xác định có sự thay đổi Nhiễm sắc thể liên quan đến FNMTC. Trong 1 thống kê ở Mĩ cho thấy có trên 3 thành viên trong 1 gia đình ở thế hệ 1 có ảnh hưởng đến 94% trường hợp ung thư, chỉ 2 thành viên trong gia đình ảnh hưởng đến 62 – 69% trường hợp ung thư có đột biến gen.
Những tiến bộ có ý nghĩa nghiên cứu về những hiểu biết phân tử ở những người tăng sinh tuyến giáp bắt đầu từ những năm cuối của thập kỉ 1980, đột biến điểm RAS được phát hiện đầu tiên vào năm 1988, sau đó là PAX8-PPAR8 fusion ở trên bệnh nhânung thư biểu mô thể náng(FTC) và U tuyên nang (FA).
Mặc khác có 1 tỷ lệ có ý nghĩa ở ung thư biểu mô thể nhú(PTC) đặc biệt là nhóm biến đổi kinh điển có thể hiện đột biến RET-PTC fusion và BRAFV600E, 43% ung thư biểu mô thể nhú có thay đổi nang (FVPTC) có đọt biến RAS và tăng/giảm Akin ở 1 phần nhiễm sắc thể ở bệnh nhân FA/FTC
Vào năm 2014 nhóm FVPTC có tỉ lệ đột biến cao RAS và dấu hiệu phân tử giống RAS không giống với các phân nhóm khác của PTC được phát hiện.
Trong bệnh lý FNMTC được biểu hiện ở 2 nhóm bệnh:
*FNMTC có liên quan đến 1 số hội chứng ung thư gia đình
* FNMTC không liên quan đến 1 số hội chứng ung thư gia đình
A. NHỮNG TRƯỜNG HỢP FNMTC CÓ LIÊN QUAN ĐẾN 1 SỐ HỘI CHỨNG UNG THƯ GIA ĐÌNH:
1.Hội chứng Cowden (CS)
Hội chứng này có liên quan đến 1 số u lành hoặc u ác ở 1 loạt cơ quan trong cơ thể và là rối lọan mang tính trội, nguyên nhân do đột biến ở PTEN: gen ức chế u khu trú ở nhiễm sắc thể 10q23.3 hoặc 10q22-23 . Ngoài ra còn phát hiện thêm một só gen khác ví dụ như gen SDH, PIK3CA, AKT1,KUN và SEC23B. Đột biến này không gặp trong những trường hợp ung thư giáp lẻ tẻ.
Về mặt lâm sàng được mang những đặc điểm như hình thái và phát triển nhiều tổn thương dạng nghịch phôi và carcinoma giáp, vú và nội mạc tử cung. Ung thư giáp là tiêu chuẩn để chẩn đoán hội chứng này, có ít nhất là 2/3 bệnh nhân bị CS có tác động hình thành các bệnh lí tuyến giáp bao gồm phình giáp đa nhân, đa nhân dạng tuyến , u tuyến, FC và ít gặp hơn là ung thư biểu mô thể nhú (PTC). Đa số các tổn thương giáp đều có nguồn gốc từ tế bào nang, hình thái học thể hiện đa ổ, hai bên và thay đổi từ lành đến ác
CS có liên quan dến đa nhân giáp dạng tuyến ở 2 bên với nhiều nốt lan tỏa hầu hết là nốt nhỏ nhưng vẫn có những nốt lớn hơn 2 cm, các nốt này có sự khác biệt về mức độ phát triển, có các rìa mỏng thoái hóa của những nang giáp bình thường. Trong một số trường hợp có bệnh nhân có đến trên 100 nốt dạng tuyến tuyến giáp, những nốt này không có vỏ bao, đồng nhất, chấc và có màu vàng nâu , thiếu vắng dịch nhầy và không thể hiện biến đổi thứ phát so với người bình thường nhưng nhân giáp trong hội chứng CS bệnh nhân có nhiều nốt hơn.
Về xét nghiệm mô học có biểu hiện u tuyến, phình giáp tuyến,nốt quá sản, thể hiện trên một nền viêm tuyến giáp mãn tính lympho bào cũng thường thấy.
Các nốt dạng tuyến thường đặc, nhiều tế bào và tạo nên bởi những nang tuyến nhỏ, thiếu vắng nhiều dịch keo giáp và được phân bổ cạnh nhau ở những vị trí khác. Một vài nốt có thể có những rìa xơ mỏng không liên tục tương tự như vỏ bao.
Nhuộm hóa mô miễn dịch cho thấy 63% mất hoàn toàn sự bộc lộ PTEN, 38% mất một phần. Sự bộc lộ PTEN thường được áp dụng để chẩn đoán loại trừ CS.
Ung thư biểu mô thể nang(FTC) là đặc điểm quan trọng và hoàn chỉnh cho hội chứng CS, tổn thương vẫn thể hiện đa ổ và tiến triển từ nhũng U tuyên nang( FA) trước đó, FTC luôn chiếm tỉ lệ cao so với các loại khác ở những bệnh nhân ung thư tuyến giáp lẻ tẻ. Chẩn đoán tổn thương giáp thường được thực hiện nhiều năm trước khi chẩn đoán CS.
Trong một số bệnh nhân CS ban đầu thường được biểu hiện những hình ảnh bệnh học không hiếm gặp trên những bệnh nhân trẻ tuổi( thường ở lưá tuổi trước 20), hầu hết là đa ổ. Khoảng 10% bệnh nhân Cs sẽ bị ung thư tuyến giáp trong cuộc đời còn lại, 35% bệnh nhân bị CS có bệnh tuyến giáp sẽ tiến triển thành ung thư tuyến giáp. Hiện nay tiêu chuẩn chính đẻ chẩn đoán CS là FC chiếm từ 10-15% và phình giap đa ổ( bao gồm nhân giáp dạng tuyến đa ổ) và FA là tiêu chuẩn phụ chiếm 50-70% trường hợp.
Ngoài ra tổn thương da cũng được ghi nhận trong CS, thường biểu hiện u bao lông và những trường hợp u nghịch phôi mạch máu mô mềm, biểu hiện này ở da có thể là biểu hiện đầu tiên ở CS.
Sàng lọc tuyến giáp bằng siêu âm là vấn đề cần đặt ra một cách thường quy ở những bệnh nhân CS.
2. Đa polyp dạng tuyến gia đình (FAP)
Ở những bệnh nhân này ngoài nguy cơ bị ung thư đại trực tràng và các tổn thương tăng sinh khác, một số FAP có gia tăng nguy cơ ung thư tuyến giáp. Nguyên nhân FAP là do đột biến gen APC ở 5q21. Từ 1 – 12% bệnh nhân FAP tiến triển thành ung thư tuyến giáp và ung thư tuyến giáp có liên quan với FAP luôn tìm thấy ở nữ và thể hiện đột biến điểm ở gen APC, sự đột biến 1 cách có ý nghĩa khi xảy ra ở trước codon 1220. Bệnh nhân bị ung thư tuyến giáp có FAP thường trẻ hơn so với bệnh nhân thông thường, lứa tuổi trung bình được chẩn đoán ở giữa lứa tuổi 20. PTC lại là dạng ung thư tuyến giáp thường gặp trong FAP và thường là đa ổ. PTC có biến đổi dạng sàng(CMV- PTC) thường có liên quan với FAP, khi ghi nhận biến thể này điều quan trọng là phải đánh giá FAP.
Hơn 60% đột biến APC xác đinh dựa vào đột biến cụm ở giữa codon 1284 và 1580 hoặc giữa codon 1284 với 1464. 87% bệnh nhân FAP bị PTC có đột biến dòng mầm giữa codon 778 và 1309.
Mặt dù không phải tất cả CMV-PTC có liên quan tới FAP , trung bình > 90% bệnh nhân FAP bị PTC được thông báo có thể hiện phân nhóm đột biến này. Trong khi đó chỉ 0,1-0,2% bệnh nhân bị PTC lẻ tẻ ghi nhận CMV-PTC.
Một số bệnh nhân FAP còn có biểu hiện u xương, bất thường về răng, nang thượng bì, u desmoid và u mầm lông (hội chứng Gordner), u nguyên bào gan và u nguyên bào tủy (gặp trong hội chứng Turcot).
3. Hội chứng Wermer (WS)
Rối loạn di truyền mang tính lặn nguyên nhân là do đột biến gen WRN ở 8p11.1 -21.1.WS điển hình bắt đầu ở lứa tuổi 30
Có những triệu chứng của người lớn tuổi như da mỏng, nhiều nếp nhăn, hói đầu, tai xám và thoái triển cơ, bệnh nhân có hội chứng này thường không có thời kỳ dậy thì, có những rối loạn liên quan đến tuổi tác như đau lưng, loãng xương, đục thủy tinh thể và bệnh mạch máu ngoại biên. Những bệnh nhân này có đột biến WRN gia tăng nguy cơ phát triển nhiều tổn thương ác tính như u hắc tố, u màng não, sarcoma mô mềm, sarcoma xương và ung thư tuyến giáp biệt hóa tốt. ung thư tuyến giáp cũng được tìm thấy ở bệnh nhân trẻ. Tuổi trung bình 34, tỉ lệ nữ/nam thấp 2:1. Đặc biệt WS thường gặp ở người Nhật và thường tiến triển thành ung thư tuyến giáp nhiều hơn so với người da trắng bị hội chứng này. Tuổi trung bình của họ là 39 tuổi trẻ hơn 10 năm so với người bình thường, FTC thường gặp tỉ lệ mắc bệnh nữ:nam khá cao 6,6:1, 18% bệnh nhân người Nhật bị WS sẽ phát triển thành ung thư tuyến giáp.
Bệnh nhân WS bị ung thư tuyến giáp hay gặp các nhóm mô bệnh học FTC, PTC và ATC. Nguy cơ bị FTC tăng đến 3 lần, nguy cơ bị ATC tăng đến 6 lần.
Việc chuyển dạng từ ung thư tuyến giáp biệt hóa tốt sang ATC hay gặp ở những bệnh nhân người Nhật bị WS (có đến 13% bệnh nhân được chẩn đoán). Điều đặc biệt ở những bệnh nhân WS ở người da trắng PTC là nhóm mô bệnh học duy nhất chiếm 100% bệnh nhân. Trong khi đó đa số bệnh nhân WS người nhật thì PTC chiếm 84%, FTC 14%, ATC 2%. Trong quần thể bệnh nhân WS bệnh lý ác tính liên quan ung thư tuyến giáp và bệnh tim mạch là nguyên nhân tử vong thường gặp. Tuổi thọ trung bình của họ là 54 tuổi.
Một điều cần lưu ý chúng ta phải cẩn thận nếu không sẽ có sự nhầm lẫn giữa WS( Werner Syndrome) với MENI(Wersmer’s Syndrome). Có tính chất như một bệnh lí ung bướu với sự quá sản nhiều ổ của tuyến yên, tuyến cận giáp và các tiểu đảo tụy, đôi khi cũng có biểu hiện nhân giáp thường : nốt nang đa ổ không có vỏ bao, đôi khi cũng tìm thấy FA. Tuy nhiên không có nguy cơ trở thành ung thư tuyến giáp trênnhững bệnh nhân có hội chứng này.
4. Phức hợp Carney ( CNC): Là một rối loạn di truyền mang tính trội do đột biến gen PRKAR1A ở vị trí 17q22-24 (chiếm hầu hết các trường hợp bệnh nhân được xếp nhóm 1). Một số ít hơn có đột biến ở một gen nào đó trên nhiễm sắc thể ở 2p16 (nhóm 2).
Bệnh nhân có rối loạn sắc tố ở da, niêm mạc,tăng hoạt nội tiết hoặc có những tổn thương tăng sinh ở hệ nội tiết và gia tăng nguy cơ bị u nhầy. Bệnh nhân thường thể hiện hình ảnh nốt ruồi son(lentigo) ở da, u nhầy nhĩ, u nhầy da, Naevus xanh hoặc Naevus, u xơ thần kinh dạng nhầy và có thể có những chấm tàn nhang ở da. Các tổn thương có thể tiến triển ở trên nhiều cơ quan khác nhau và hình ảnh lâm sàng có một sự khác biệt lớn giữ các bệnh nhân với nhau.
Những rối loạn liên quan đến nội tiết bao gồm có u có chức năng nội tiết hoặc không có chức năng nội tiết. Những u có chức năng nội tiết thường tiến triển ở tuyến thượng thận và tuyến yên. Những u không có chức năng nội tiết thường gặp ở tuyến giáp, tinh hoàn(u tế bào Sertoli, u tế bào Leydid) và buồng trứng.
Hầu hết bệnh nhân thường bị ở tuyến yên có thể tiết GH gây bệnh to cực(Acromegaly), u tuyến giáp. Bệnh nốt sắc tố tuyên thượng thận vỏ.
Khoảng 75% bệnh nhân có nhân giáp đa ổ, tuy nhiên nguy cơ dễ tiến triển thành ung thư tuyến giáp thấp khoảng 3%. Nếu có, thì thường tìm thấy ở người trẻ, nữ chiếm ưu thế, nổi bật là nhân giáp, nhân giáp dạng tuyến đa ổ, u tuyến giáp. Nhân giáp quá sản và viêm giáp lympho bào có thể được ghi nhận. Cả PTC và FTC chiếm khoảng 15% trường hợp bệnh nhân bị CNC và được coi là một trong những triệu chứng chính để chẩn đoán hội chứng CNC. Trong một nghiên cứu cho thấy 53 bệnh nhân của 12 dòng tộc có đên 11% bị bệnh lí tuyến giáp.
Tuổi thọ trung bình của bệnh nhân CNC khoảng 50-55 tuổi, có thể bình thường nếu được giám sát cẩn thận.
5. Hội chứng McCone-Albright:
Đây là một rối loạn tân sinh do đột biến thân của gen GNAS mà kết quả có nhiều tổn thương trên một bệnh nhân. Bên cạnh trường hợp nghịch sản xơ và những nốt hạt cà phê ở da bệnh nhân còn kèm theo những bệnh lí nội tiết khác như cường giáp, u tuyến yên có chế tiết quá mức GH, hội chứng Cushing và dậy thì sớm. Tổn thương ở tuyến giáp thể hiện đơn hoặc đa nhân bao gồm qúa sản tuyến đa ổ, quá sản nhú, u tuyến, u tuyến có thành phần tiến triển nhú, viêm giáp và ung thư tuyến giáp hiếm gặp.
B. FNMTC KHÔNG CÓ HỘI CHỨNG DI TRUYỀN
Được xem như là một thực thể lâm sàng riêng biệt mặc dù chưa có định nghĩa rõ ràng nhưng vẫn có những chứng cứ thuyết phục. Trong một số gia đình đã có sự đột biến gen làm gia tăng nguy cơ ung thư tuyến giáp. Thông báo đầu tiên về PTC gia đình vào năm 1980 ở 2 gia đình người Nauy. Và bằng chứng sớm nhát của FNMTC là ở Nhật, có đến 23 bệnh nhân trong 11 gia đình bị ung thư tuyến giáp mà không tìm thấy có hội chứng di truyền nào đi kèm theo.
Có khoảng 5-10% bệnh nhân FNMTC có đột biến gen mang tính di truyền, có tác giả lại ước tính FNMTC chiếm 5-10% tính cả các trường hợp u tuyến giáp có nguồn gốc từ tế bào nang.
Những gen gây FNMTC hiện nay chưa được hiểu biết thấu đáo, có khoảng 6 khu vực tiềm năng có chứa các gen FNMTC được xác định:
- MNG1(14q32)
- Thyroid carcinom with oxyphillia (TCO: 19p13.2)
- fPTC/papillary reral Neoplana (PRN: 1q21)
- MNTC1(2q21)
- PTEN (8p23.1-p22)
- Phức hợp telomere- telomerase
Những tiến bộ gần đây có xác định thêm một số gen mẫn cảm như: HABP2, FOXE1, TTF1/NKX2 và SRGAP1 và xác định được 3 khu vực khác nhau ở nhiễm sắc thể có chứa các gen mẫn cảm FNMTC.
Từ những thông báo đầu tiên tạo tiền đề cho việc phát hiện ra những vấn đề di truyền trong ung thư tuyến giáp. Trong đó nhiều hội chứng do các gen đơn độc gây nên hoặc có một số lượng nhỏ các gen liên quan đến hội chứng. Các gen này hoạt động không đồng nhất cũng như khả năng tác động của nhiều gen để tạo nên ung thư tuyến giáp, có thể gây khó khăn trong việc xác định tính di truyền của FNMTC.
Chẩn đoán FNMTC được đưa ra khi có ít nhất 3 hoặc hơn người bị FNMTC trong cùng một thế hệ thứ 1 (first – degree relative) và không có các hội chứng di truyền liên quan được biết. Một số tác giả khác cho rằng chỉ cần 2 hoặc hơn trong cùng một thế hệ bị ung thư tuyến giáp cũng được coi là FNMTC. Tuy nhiên với sự gia tăng tỉ lệ ung thư tuyến giáp lẻ tẻ những phân tích thống kê cho thấy rằng sự việc có 2 thành viên trong gia đình cùng một thế hệ bị ung thư tuyến giáp được coi là ngẫu nhiên hơn là do tác động của di truyền,được ước tính là 45 % .Trong khi đó, xác suất để tìm thấy 3 thành viên trong 1 gia đình bị ung thư tuyến giáp được ước tính ít hơn 0,1 %.
Tất cả phải được loại trừ những trường hợp bị ung thư tuyến giáp có nguyên nhân rõ ràng như đã được xạ trị ngoài. Mô bệnh học hầu hết bệnh nhân FNMTC là PTC và không có sự khác biệt so với PTC lẻ tẻ, tuy nhiên những bệnh nhân này có nguy cơ xâm nhập ra ngoài tuyến giáp, tái phát tại vùng vùng hoặc tại chỗ, di căn hạch và di căn xa nhiều hơn, tiên lượng xấu hơn.
FNMTC là một yếu tố tiên lượng độc lập, thời gian sống them không bệnh ngắn hơn.
I. FPTC:
Là một rối loạn gen mang tính gia đình xảy ra ở vị trí 19p13. Mặc dù không xác định được đột biến dòng mầm nhưng đột biến thân ở BRAF, RAF và TERT đã được thông báo , trong nghiên cứu của CAVACO đột biến BRAF chiếm 41%, N-RAS chiếm 23%, tuy nhiên vấn đề này vẫn chưa được đồng thuận vì trong PTC lẻ tẻ đột biến BRAF cũng chiếm khoảng 40% trường hợp, một số nghiên cứu khác lại không tìm thấy đột biến BRAF trên những bệnh nhân FNMTC.
Bệnh nhân FPTC gia tăng nguy cơ tiến triển PTC đa ổ ở cả 2 thùy giáp và nhân giáp dạng tuyến đa ổ có hoặc không có oxyphilia trên một nền viêm giáp lympho bào và có hình ảnh tăng sản đa ổ, độ ác trên lâm sàng cao hơn so với những trường hợp ung thư tuyến giáp lẻ tẻ.
Vẫn còn nhiều công việc hơn nữa để xác định vai trò của các gen đặc hiệu trong quá trình sinh u của FNMTC.
II. Những gen mẫn cảm trong FNMTC: Các gen này được xem như có tiềm năng gây nên FNMTC bao gồm:
1.Thyroid carcinoma với oxyphilia (Tumor Cell oxyphillia): (TCO1): 19q13.2
Được ghi nhận có mối liên quan với bệnh lí tuyến giáp trên nhũng gia đình người Pháp và gốc Pháp . Ở khu vực này có chứa 1 gen sinh u JUNB1 được cho là gen gây bệnh. Một loạt các thành viên trong gia đình bị u tuyến đa ổ hoặc u phồng bào đa ổ tỏn thương lành tính hay ác tính đều thể hiện đột biến TCO1 và 1/3 trường hợp là ác tính . Sự biến mất của dị hợp tử được thể hiện ở vị trí TCO1 trong các trường hợp ung thư tuyến giáp lẻ tẻ và FNMTC cho tháy sự hiện diện của gen đè nén u ở khu vực này.
2. fPTC/ PRN: Được định vị trên nhiễm sắc thể 1q21. Bệnh nhân không chỉ bị PTC và nhân giáp lành tính mà còn kèm theo u nhú thận và có thể có các bệnh lí ác tính ở những vị trí khác của cơ thể cho tới thời điểm này chưa thấy một thông báo nào phát hiện ra những bệnh lý khác có liên quan đến vị trí đột biến này.
3. NMTC1 (FNMTC type 1):
Là 1 rối loạn gen phức hợp đặc trưng cho PTC kinh điển, được định vị ở nhiễm sắc thể 2q21. Tuy nhiên nó có 1 mối liên quan yếu với FNMTC chỉ ghi nhận sự có mặt của gen mẫn cảm tại vị trí này.
PTC có thay đổi nang là loại mô bệnh học thường được biểu hiện. giữa gen TCO1 và NMTC1 có 1 sự tương tác qua lại, những bệnh nhân mang gen này chỉ bị PTC và nhân giáp lành tính ma không làm tăng nguy cơ các tân sinh ngoài tuyến giáp ở các thành viên khác trong dòng tộc.
4. PTEN – 8p23.1 – p22: cũng được cho rằng có mỗi liên quan đến PTC khi được phát hiện 5 trong số 11 thành viên trong gia đình người Bồ Đào Nha bị PTC có đột biến ở vị trí này và 6 thành viên còn lại cũng bị nhân giáp lành tính.
5. Multinodular Goitre1 (MNG1) hoặc Familial Multinodular Goitre Syndrone (FMGS)
Là một rối loạn di truyền hiếm gặp, bệnh nhan có phình giáp đa ổ, có khả năng tiến triển thành PTC. Rối loạn này được xác định ở nhiễm sắc thể 14q hoăc 14q32, tại đây có chứa một gen mẫn cảm PTCSC3 mặc dù chức năng của nó chưa được biết rõ nhưng hoạt động của PTCSC3 có tiềm năng của một gen đè nén u một khi xảy ra đột biến ở gen này bệnh nhân sẽ bị PTC.
Tuy nhiên có tác giả cho rằng có một mối liên quan MNG1 với phình giáp đa ổ chứ không có liên quan với FNMTC; chính sự hiện diện của phình giáp đa ổ là một trong những nguy cơ thấp bị PTC.
Về mặt mô học cho thấy các nang tuyến giáp mỏng không có vỏ bao, có hình ảnh quá sản nhú. Các nhú này nhỏ, hàng tế bào có bào tương ít làm cho nhân có vẻ to ra, tuy nhiên nhân vẫn tròn đều đậm màu. Một số tế bào có bào tương ái toan.
Gần đây Gudmundsson phát hiện hai vị trí mới có liên quan đến FNMTC ở trên quần thể người châu Âu khu trú ở nhiễm sắc thể 9q22.33 và 14q13.3 là FOXED ( TTF2) và NKX2-1. Những bệnh nhân mang gen này có nguy cơ bị ung thư tuyến giáp cao hơn 5,7 lần so với người không có.
Các nghiên cứu đã xác định sự đa dạng gần với gen FOXED có liên quan với FNMTC và ung thư tuyến giáp lẻ tẻ. Những biến đổi đa dạng ở vị trí này thể hiện ở điểm ala của thành phần polyala và những thay đổi khác. Sự đa dạng trên FOXED có liên quan với tình trạng rối loạn gen trong bệnh lý tuyến giáp.
6. Các gen khác có mối liên quan đến FNMTC
Sự gia tăng số lượng đột biến gen dòng tế bào gốc ở những gen đặc hiệu trong FNMTC bao gồm đột biến điểm của SRRN2 và SRAP1. Yu và cộng sự đã thực hiện giải trình tự đích của 31 trường hợp gen nhạy cảm ung thư ở bệnh nhân FNMTC và kết hợp với các đột biến dòng mầm ở APC, BRAF, MSH6, MSH2, MEN1, BRCA1, BRCA2 và GNAS đã tìm thấy một sự ảnh hưởng đến sự hình thành ung thư tuyến giáp do tác động của gen này lên trên các thành viên trong gia đình. Sự đột biến ở những vùng không mã hóa cũng đã được bắt đầu ghi nhận có vai trò trong PTC gia đình.
Những vùng không mã hóa ở nhiễm sắc thể 8q24 có biểu hiện đột biến liên quan đến các dạng PTC, u hắc tố ác tính và nhân giáp. Sự đột biến còn được tìm thấy trên các gen RNA không mã hóa có liên quan đến sự hình thành PTC, ATC và các bệnh giáp lành tính khác và nó có một sự tương tác với các gen thyroid transcription factors POU2F1 và YY1.
7. Phức hợp telomere –telomerase
Trên tiêu bản máu của 47 bệnh nhân FNMTC cho thấy có một sự rút ngắn chiều dài của telomere, có một sự khuếch đại cao ở gen hTERT và bộc lộ rõ hTERT mRNA so với bệnh nhân ung thư giáp lẻ tẻ. Đột biến hTERT hoặc ở thành phần telomerase mRNA không được xác định và nguyên nhân làm ngắn chiều dài telomere ở trên bệnh nhân chưa được biết rõ.
C. HÌNH ẢNH GIẢI PHẪU BỆNH CỦA FNMTC:
Thấy tương tự như ung thư giáp tẻ lẻ, PTC có biến đổi dạng sàng (CMVPTC) là loại mô học cần lưu tâm nhưng nó không phải là hình ảnh đặc trưng để cảnh báo một bệnh lý di truyền khi u xuất hiện đơn độc. Những tổn thương xuất hiện trên một nền đa ổ, tìm thấy ở bệnh nhân trẻ tuổi thì khả năng liên quan đến bệnh lý di truyền còn tổn thương đơn độc thì không nghĩ đến FNMTC.
Áp dụng hóa mô miễn dịch để xác định PTEN giúp cho việc xác định CS tuy nhiên phương pháp này vẫn còn hạn chế và chưa được phổ biến
PTC là nhóm mô học nổi bật trong FMNTC có hội chứng hay không có hội chứng, tuy nhiên FTC lại có mối liên quan thường gặp hơn ở những bệnh nhân FNMTC có hội chứng di truyền so với những bệnh nhân bị ung thư giáp lẻ tẻ.
Như trên đã đề cập CMVPTC là một ngoại lệ nó có liên quan đến đa polyp dạng tuyến gia đình (FAP) tuy nhiên vấn đề di truyền này chưa thực sự thuyết phục bởi lẽ một số nghiên cứu đã nhận thấy có đột biến gen APC hoặc CTTNB1 ngay cả những trường hợp ung thư giáp lẻ tẻ và hơn ½ tổng số trường hợp CMVPTC được tìm thấy ở bệnh nhân không có FAP.
Ngoài ra người ta còn ghi nhân dấu ấn beta-catenin trong CMVPTC được bộc lộ rõ ở nhân tế bào.
Sự tiến triển thành ung thư không biệt hóa(ATC) từ các loại ung thư giáp biệt hóa tốt không phải là biểu hiện của di truyền cho dù CMVPTC có nguy cơ nhiều hơn trong việc phát triển thành ATC.
Các đột biến thân trong FNMTC ngày càng được phát hiện nhiều hơn nhưng điều quan trọng cần được lưu ý là khi khối u dương tính với các đột biến này cũng cần phải làm thêm các test xác định đột biến mầm bởi vì các đột biến thân trong ung thư tuyến giáp có liên quan đến FNMTC như đột biến BRAF và RAS cũng được tìm thấy ở ½ trường hợp ung thư giáp lẻ tẻ.
D. LÂM SÀNG CỦA FNMTC
Ung thư tuyến giáp mang tính gia đình có liên quan đến các hội chứng di truyền mà bệnh nhân thường thể hiện những kiểu hình khác nhau của các hội chứng đó.
Trong khi đó những bệnh nhân FNMTC không có hội chứng biểu hiện lâm sàng ít rõ hơn. Cũng giống như các hội chứng ung thư di truyền khác bệnh nhân bị ung thư tuyến giáp di truyền có một loạt hình ảnh được ghi nhân như bệnh nhân trẻ tuổi, tổn thương đa ổ, gia đình có liên quan đến bệnh lí tuyến giáp lành tính khác bao gồm: Phình giáp đa nhân, u tuyến đa ổ, viêm giáp Hashimoto, nam giới có tần suất mắc bệnh nhiều hơn (có tác giả cho rằng 2 giới ngang nhau) so với bệnh nhân bị ung thư tuyến giáp lẻ tẻ.
Theo ghi nhận của Grossman và Loh trong ung thư giáp dạng FNMTC có đến 49-93% đa ổ, 43% u cả 2 bên, 57% di căn hạch, 50% tái phát,29% tái phát tại chỗ, 5% di căn xa tại thời điểm chẩn đoán và tử vong 5,4%.
Các nghiên cứu đều đồng thuận: ung thư tuyến giáp trong nhóm FNMTC có độ ác cao hơn những trường hợp ung thư tuyến giáp lẻ tẻ.
- Những đặc điểm lâm sàng của ung thư tuyến giáp gia đình:
* Bệnh nhân trẻ.
* Tỉ lệ nam nữ mắc bệnh ngang bằng nhau hoặc nam nhiều hơn.
* Tiền sử gia đình có người bị ung thư tuyến giáp và/ hoặc nhân giáp: thường là phình giáp đa ổ
* Đôi khi tiền sử gia đình có tổn thương liên quan hoặc không liên quan nội tiết.
* Khối u đa ổ.
* U bị cả 2 bên tuyến giáp.
Những đặc điểm di truyền của ung thư tuyến giáp gia đình
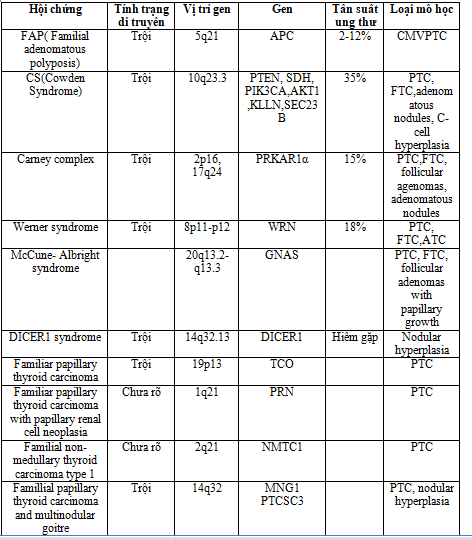
TÀI LIỆU THAM KHẢO
- Bin xu, Ronal A Ghosein (2018). The contribution of molecular pathology to the classification of thyroid tumor Diagnostic Histothology – https://doi.org/19.1016/j, mpdhp.2018.02.001
- Christopher C Griffith, Raja R Seethala (2016). Familial non medullary thyroid cancer: an update on the genetic and pathologic feature – Diagnostic Histothology- https://doi.org/19.1016/j,mpdhp.2016.02.005
- Electron Kebebew (2008). Hereditary Non medullary thyroid cancer – World J Surg 32 : 678- 682
- Julie Guilmette & Vania Nose (2018). Hereditary and familial thyroid tumours- Histopathology .72: 70- 81.
- Virginia A Livols, Eza Baraban, Zubair W Baloch (2017). Familial thyroid carcinoma: the road less traveled in thyroid pathology – an update – Diagnostic Histothology- https://doi.org/19.1016/j, mpdhp.2017.06.004
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

