TỶ LỆ VÀ YẾU TỐ LIÊN QUAN HỘI CHỨNG CHUYỂN HÓA Ở BỆNH NHÂN ĐẾN KHÁM TẠI BỆNH VIỆN ĐA KHOA TỈNH KON TUM (4/2018 – 4/2019)
Lê Hữu Lợi1, Nguyễn Quang Thiều2, Phan Hướng Dương3
1. Bệnh viện đa khoa tỉnh Kon Tum, Kon
2. Viện Sốt rét – Ký sinh trùng – Côn trùng Trung ương, Hà Nội
3. Bệnh viện Nội tiết Trung ương, Hà Nội
DOI: 10.47122/vjde.2022.51.10
ABSTRACT
Prevalence and related factors of metabolic syndrome among patients at Kon Tum general hospital (april 2018 – april 2019)
Metabolic syndrome (Mets) is a common disorder and associated with an increased risk of chronic illness and death. Objectives: to determine the prevalence and factors related to Mets among patients consulting Kon Tum General Hospital (2018 – 2019). Methods: diagnosis of Mets according to IDF/AHA consensus (2009). Results: the average age of 1039 patients was 53.26 ± 16.55 years old and male and King people accounted for the majority (68.91% and 53.99% respectively). The prevalent rankings of Mets components were raised triglyceride (68.05%), hyperglycemia (38.69%), hypertension (36.19%), increased waist circumference (29.64%) and low high-density lipoprotein cholesterol (HDL-C) (23.77%). The prevalence of Mets was 21.75% and tended to increase with age of the patients. Females (OR = 11.996, 95% CI 6.806 – 21.145, p < 0.001), smokers (OR = 6.493, 95% CI 3.826 – 1.019, p < 0.001) and drinkers (OR = 4.205, 95% CI 2.732 – 6.472, p < 0.001) were at a higher risk of getting Mets. Education level, ethnicity, residence, marital status, occupation, consuming salty or high-fat foods and physical inactivity were not associated with an increased risk of Mets.
Keywords: metabolic syndrome, related factors, Kon Tum.
TÓM TẮT
Hội chứng chuyển hóa (HCCH) là rối loạn thường gặp và liên quan đến nguy cơ nhiều bệnh mãn tính, tử vong. Mục tiêu: xác định tỷ lệ và yếu tố liên quan HCCH ở bệnh nhân (BN) đến khám tại bệnh viện đa khoa Kon Tum (2018 – 2019). Phương pháp: chẩn đoán HCCH theo đồng thuận IDF/AHA (2009). Kết quả: 1039 BN tuổi trung bình 53,26 ± 16,55 tuổi, nam chiếm tỷ lệ chủ yếu (68,91%), người Kinh chiếm 53,99%, còn lại là dân tộc thiểu số. Tỷ lệ mắc các thành phần hội chứng chuyển hóa là tăng triglyceride (68,05%), tăng glucose máu (38,69%), tăng huyết áp (36,19%), tăng vòng bụng (29,64%), giảm high-density lipoprotein cholesterol (HDL-C) (23,77%). Tỷ lệ mắc hội chứng chuyển hóa 21,75% và có xu hướng tăng theo nhóm tuổi. Nữ (OR =11,996 (6,806- 21,145), p < 0,001), hút thuốc lá (OR=6,493 (3,826 – 11,019), p< 0,001) và uống rượu (OR= 4,205 (2,732 – 6,472), p< 0,001) có liên quan tới HCCH. Trình độ học vấn, dân tộc, nơi ở, tình trạng độc thân hay có gia đình, nghề nghiệp, các thói quen ăn mặn, ăn nhiều mỡ, ít hoạt động thể lực không liên quan tới tăng nguy cơ mắc HCCH.
Từ khóa: hội chứng chuyển hóa, yếu tố liên quan, Kon Tum.
Chịu trách nhiệm chính: Lê Hữu Lợi
Ngày nhận bài: 05/11/2021
Ngày phản biện khoa học: 10/11/2021
Ngày duyệt bài: 14/01/2022
Email: [email protected]
Điện thoại: 0914.102.396
1. ĐẶT VẤN ĐỀ
Hội chứng chuyển hóa (HCCH) là một tập hợp các bất thường về chuyển hóa như béo phì, tăng huyết áp, rối loạn glucose, lipid máu [3]. HCCH liên quan đến nhiều bệnh mãn tính và tử vong sớm, đặc biệt là nguy cơ mắc các bệnh tim mạch [12]. Tỷ lệ mắc HCCH đang có xu hướng gia tăng trên khắp thế giới, liên quan tới sự phát triển về kinh tế và những thay đổi về lối sống. Tỷ lệ và yếu tố nguy cơ mắc HCCH cũng như các rối loạn thành phần của HCCH phụ thuộc nhiều yếu tố khác nhau như độ tuổi, giới tính, dân tộc, thói quen sinh hoạt, ăn uống do đó nghiên cứu đặc điểm HCCH ở các cộng đồng dân cư và vùng địa lý khác nhau giúp những thông tin bổ ích trong xây dựng các chiến lược truyền thông, sàng lọc phát hiện và can thiệp sớm HCCH [4].
Tại Việt Nam đã có một số nghiên cứu về HCCH trên các cộng đồng dân cư ở các thành phố lớn, khu vực đồng bằng miền Bắc hay miền Nam [417], [17] nhưng còn ít các nghiên cứu tại các cộng đồng người dân tộc miền Trung, Tây Nguyên, người sống ở cao nguyên, miền núi. Với xu hướng gia tăng tỷ lệ HCCH trên thế giới và ở Việt Nam rất cần các nghiên cứu về HCCH trên các vùng khác nhau. Nghiên cứu này được thực hiện ở Kon Tum, một tỉnh miền núi khu vực bắc Tây Nguyên nhằm xác định tỷ lệ cũng như một số yếu tố liên quan tới nguy cơ mắc HCCH.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- – Đối tượng nghiên cứu: người từ 18 tuổi trở lên, đến khám kiểm tra sức khỏe tại bệnh viện đa khoa tỉnh Kon Tum, tình nguyện tham gia vào nghiên cứu (ký bản chấp thuận).
- – Tiêu chuẩn chẩn đoán HCCH: theo đồng thuận IDF/AHA (2009) khi có ít nhất 3 tiêu chuẩn sau [3]:
Tăng vòng bụng (vòng bụng≥ 90 cm (nam), hay ≥ 80 cm (nữ).
Tăng trigliceride: triglyceride ≥ 1,7mmol/L hoặc đang điều trị thuốc tăng triglyceride;
Giảm high-density lipoprotein cholesterol (HDL-C): HDL-C máu< 1,0 mmol/L (nam) hay <1,3 mmol/L (nữ) hoặc đang dùng thuốc điều trị hạ HDL-C;
Tăng huyết áp (HA): HA tâm thu ≥ 130 mmHg và/hoặc HA tâm trương ≥ 85mmHg; hoặc đang điều trị thuốc điều trị tăng huyết áp. Tăng glucose huyết lúc đói: glucose huyết
≥ 100mg/dL (5,6 mmol/L) hoặc đang điều trị thuốc tăng đường máu.
- Thời gian nghiên cứu: từ tháng 4/2018 đến tháng 8/2019.
- Địa điểm nghiên cứu: khoa Khám bệnh – Bệnh viện Đa khoa tỉnh Kon
- Thiết kế nghiên cứu: mô tả cắt ngang có phân tích.
- Các kỹ thuật áp dụng trong nghiên cứu:
+ Phỏng vấn: các thông tin về nhân khẩu học, thói quen theo bảng câu hỏi.
+ Đo vòng bụng: bằng thước dây không co dãn, đo ở điểm giữa của bờ dưới xương sườn cuối với bờ trên mào chậu theo đường nách giữa. Đối tượng đứng ở tư thế thoải mái, hai tay buông thõng, vòng đo ở mặt phẳng nằm ngang.
+ Đo huyết áp: BN được ngồi nghỉ ngơi trước khi đo 15 phút, đo huyết áp bằng huyết áp kế đồng hồ của Nhật, đo 2 lần cách nhau 2 phút, lấy giá trị trung bình.
+ Xét nghiệm các chỉ tiêu sinh hóa: lấy 3 ml máu tĩnh mạch buổi sáng, khi đói vào ống nghiệm không chống đông, ly tâm lấy huyết thanh. Các xét nghiệm định lượng triglycerid, HDL-C, glucose máu được tiến hành trên máy xét nghiệm sinh hoá tự động tại Khoa Xét nghiệm, Bệnh viện đa khoa Kon Tum.
– Một số chỉ tiêu đánh giá thói quen
+ Ăn mặn: đánh giá dựa vào chủ quan của người được phỏng vấn, so với những người xung quanh.
+ Chế độ ăn nhiều mỡ: dựa vào hỏi tần xuất ăn các món chiên, xào, nướng trong tuần.
+ Chế độ ăn giàu chất xơ: dựa vào hỏi tần xuất và khối lượng ăn rau, hoa quả.
+ Không uống rượu bia khi:
Nam uống ≤ 2 ly rượu chát (300 ml rượu)/ngày hoặc 2 ≤ lon bia (≤ 14 lon/tuần).
Nữ uống ≤ 1 ly rượu chát (150 ml rượu)/ngày hoặc ≤ 1 lon [11].
+ Người ít hoạt động thể lực: những người hoạt động thể lực, tập luyện thể dục cường độ trung bình<30 phút/ngày hoặc cường độ cao <20 phút/ngày x 3 ngày/tuần [20].
-Phân tích số liệu: bằng phần mềm SPSS 20.0, sử dụng các phân tích thống kê y sinh học thông thường. Các yếu tốc có liên quan trong phân tích đơn biến (p<0,05) được sử dụng trong phân tích đa biến để tìm yếu tố thực sự có liên quan tới HCCH.
– Đạo đức nghiên cứu: nghiên cứu được Hội đồng đạo đức y sinh học của Viện Sốt rét – Ký sinh trùng – Côn trùng Trung ương xem xét
các khía cạnh đạo đức về lợi ích và nguy cơ, bảo vệ đối tượng tham gia nghiên cứu. Được Ban Giám đốc Bệnh viện đa khoa tỉnh Kon Tum đồng ý cho phép tiến hành nghiên cứu tại Bệnh viện.
3. KẾT QUẢ VÀ BÀN LUẬN
Bảng 1. Đặc điểm nhân khẩu học của đối tượng nghiên cứu (n=1039)
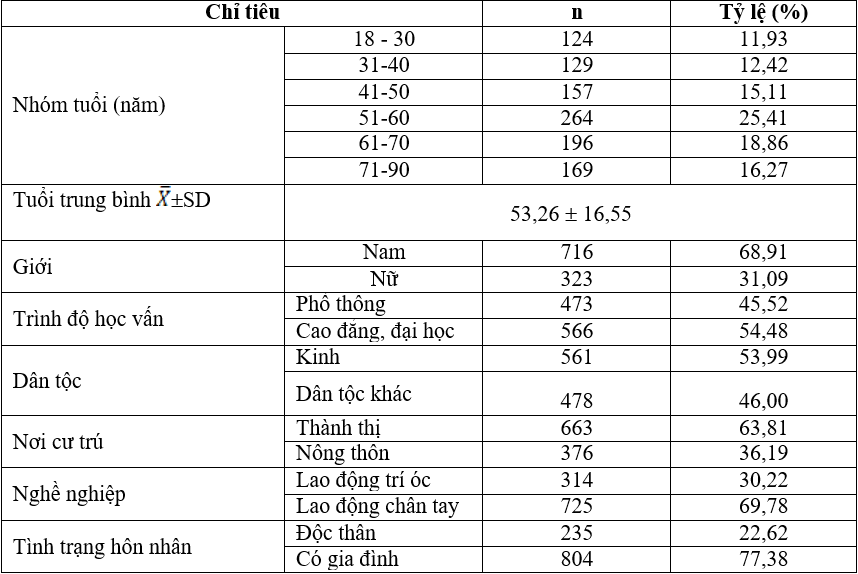
Nhận xét: tuổi trung bình đối tượng nghiên cứu là 53,26 ± 16,55 tuổi, nam chiếm tỷ lệ chủ yếu (68,91%). Có 53,99% là người Kinh, còn lại là dân tộc thiểu số. Đối tượng nghiên cứu có trình độ học vấn, nơi cư trú, dân tộc khác nhau.
Bảng 2. Đặc điểm thói quen đối tượng nghiên cứu (n=1039)
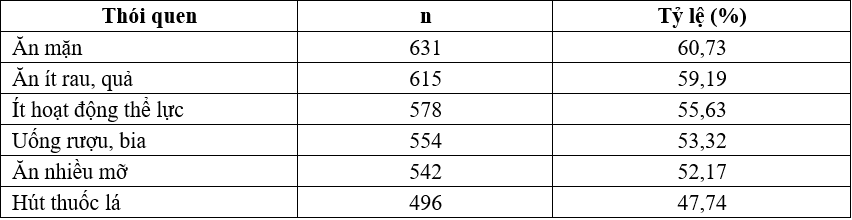
Nhận xét: tỷ lệ gặp các thói quen được cho là liên quan HCCH cao (ăn mặn, ăn ít xơ, ít hoạt động thể lực, uống rượu bia, ăn nhiều mỡ). Tỷ lệ hút thuốc lá dưới 50%.
Kết quả điều tra cho thấy đối tượng nghiên cứu tại Kon Tum có khá nhiều thói quen được cho là có ảnh hưởng không tốt đến sức khỏe. Chế độ dinh dưỡng không hợp lý với tỷ lệ cao người ăn mặn, ít chất xơ, uống rượu bia và nhiều mỡ, cao hơn với một số kết quả công bố trên toàn quốc. So với kết quả điều tra STEPS 2015 trên những đối tượng 18 – 69 tuổi, đối tượng nghiên cứu tại Kon Tum có tỷ lệ hút thuốc lá cao hơn (47,74% so với 22,5% trên toàn quốc), uống rượu bia nhiều hơn (53,32% so với 43,8%), ăn mặn nhiều hơn (60,73% so với 10%), tỷ lệ ít hoạt động thể lực cao hơn (55,63% so với 28,1%), chỉ có ăn ít rau, quả là tương đương với điều tra toàn quốc (59,19% so với 57,2%) [21]. Những khác biệt này có thể ảnh hưởng đến nhiều bệnh lý mãn tính, trong đó có HCCH.
Bảng 3. Tỷ lệ bất thường các thành phần của hội chứng chuyển hóa (n=1039)
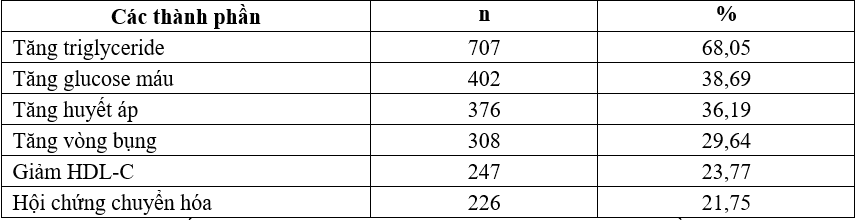
Nhận xét: tỷ lệ bất thường gặp theo thứ tự giảm dần là tăng triglyceride, tăng glucose máu, tăng huyết áp, tăng vòng bụng và giảm HDL-C. Có 21,75% bệnh nhân có đủ tiêu chuẩn của HCCH.
Tăng triglyceride máu chiếm tỷ lệ cao nhất trong các rối loạn thành phần của HCCH, phù hợp với nghiên cứu cộng đồng tại thành phố Hồ Chí Minh thấy bất thường về sinh hóa gặp nhiều nhất là tăng triglyceride [17]. Tuy nhiên khác với tại thành phố Hồ Chí Minh, tỷ lệ có tăng vòng bụng hoặc giảm HDL-C trong nghiên cứu này tương đối thấp so với các rối loạn khác. Có thể do người dân vùng cao nguyên phải vận động nhiều hơn so với người dân sống ở vùng đô thị nên tỷ lệ có tăng vòng bụng hay rối loạn cholesterol không cao. Tỷ lệ gặp tăng glucose máu cũng rất cao, phù hợp với tình trạng đái tháo đường có xu hướng tăng nhanh ở Việt Nam [1].
Tỷ lệ người có HCCH của chúng tôi cao hơn so với nghiên cứu tại Hà Nam (16,3%) [4], Thái Bình (19,6%) [18], thành phố Hồ Chí Minh (18.5%) [17]. Kết quả nghiên cứu cho thấy rất cần thiết phải có những nghiên cứu sâu về tình hình mắc HCCH ở vùng Tây Nguyên nói riêng và những vùng cao khác của Việt Nam.
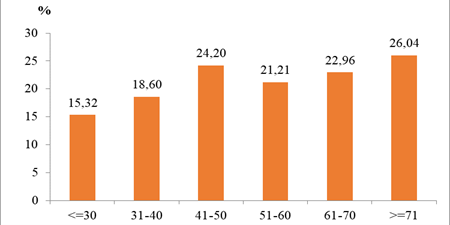
Hình 1. Tỷ lệ mắc hội chứng chuyển hóa theo nhóm tuổi (n=1039)
Nhận xét: tỷ lệ có HCCH có xu hướng tăng dần theo tuổi, cao nhất ở người trên 70 tuổi.
Sự liên quan giữa tuổi và HCCH đã được ghi nhận trong nhiều nghiên cứu [4], [13], [2]. Trong nghiên cứu này tuổi thấp nhất được chẩn đoán HCCH là 19 tuổi. Tại thành phố Hồ Chí Minh thấy tỷ lệ HCCH ở người 13 – 16 tuổi là 4,6% [9]. Những kết quả này cho thấy sự cần thiết phải tiến hành truyền thông và sàng lọc sớm HCCH, kể cả ở những người tuổi trẻ, được coi là ít bị HCCH.
Bảng 4. Mối liên quan giữa đặc điểm nhân khẩu học với hội chứng chuyển hóa
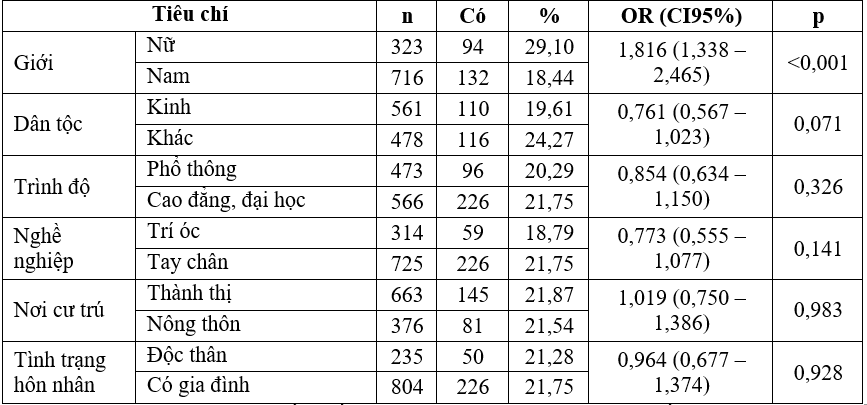
Nhận xét: phân tích đơn biến thấy nữ có nguy cơ mắc HCCH cao hơn nam. Dân tộc, trình độ học vấn, nghề nghiệp, nơi cư trú, tình trạng hôn nhân không liên quan tới nguy cơ mắc HCCH.
Người sống ở thành thị được coi là có nguy cơ mắc HCCH cao hơn so với người sống ở nông thôn [4], tuy nhiên nghiên cứu tại Brazil cho thấy tỷ lệ HCCH ở nữ sống ở thành thị và nông thôn chưa khác biệt, thậm chí nam giới ở thành thị có tỷ lệ mắc HCCH thấp hơn nam giới sống ở nông thôn (13% so với 22%) [6]. Trình độ học vấn thấp không liên quan tới nguy cơ phù hợp với kết quả nghiên cứu tại Hà Nam [4], có thể vấn đề truyền thông, thông tin về bệnh tật của người Việt Nam còn hạn chế, kể cả với những đối tượng có trình độ học vấn cao hơn.
Tình trạng hôn nhân không liên quan tới nguy cơ mắc HCCH trong nghiên cứu này phù hợp với nghiên cứu tại đồng bằng Bắc bộ, Việt Nam [4]. Chủng tộc có thể anh hưởng tới nguy cơ mắc HCCH [15] nhưng ở Việt Nam còn ít nghiên cứu so sánh tỷ lệ HCCH ở người Kinh và người dân tộc khác. Đây là một vấn đề cần tiếp tục nghiên cứu.
Bảng 5. Mối liên quan giữa các thói quen với hội chứng chuyển hóa
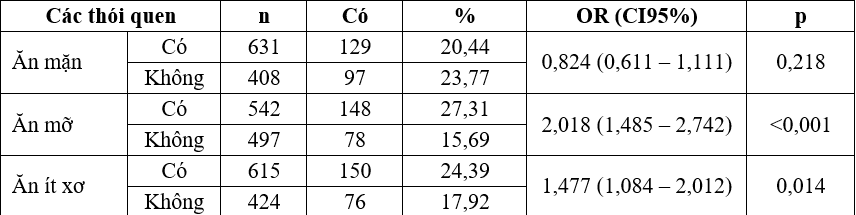
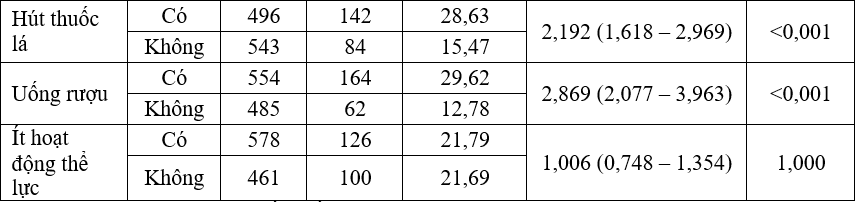
Nhận xét: phân tích đơn biến thấy nguy cơ mắc HCCH cao hơn ở những người ăn nhiều mỡ, ăn ít xơ, hút thuốc lá, uống rượu. Ăn mặn, ít hoạt động thể lực không liên quan tới nguy cơ mắc HCCH.
Hoạt động thể lực được coi là làm giảm nguy cơ mắc các bệnh mãn tính, rối loạn chuyển hóa, tuy nhiên một số nghiên cứu thấy ít hoạt động thể lực cũng chưa ảnh hưởng nhiều đến tỷ lệ mắc HCCH ở người cao tuổi [2]. Có thể do người ảnh hưởng của thể lực còn phụ thuộc vào cường độ hoạt động thể lực. Nghiên cứu của Sisson SB và cộng sự (2010) thấy nguy cơ mắc HCCH giảm 10% với mỗi 1000 bước thêm/ngày [16]. Trong nghiên cứu này thói quen ăn mặn ít liên quan tới nguy cơ mắc HCCH.
Tại Hàn Quốc Oh SW và cộng sự (2017) thấy ăn mặn liên quan tới tăng huyết áp ở người mọi lứa tuổi, tuy nhiên ăn mặn ít liên quan tới béo phì, tăng triglyceride, tăng glucose máu hay mức độ kháng insuline ở người cao tuổi mặc dù có mối liên quan rõ ràng ở người trẻ tuổi [14].
Bảng 6. Phân tích đa biến các yếu tố liên quan với hội chứng chuyển hóa
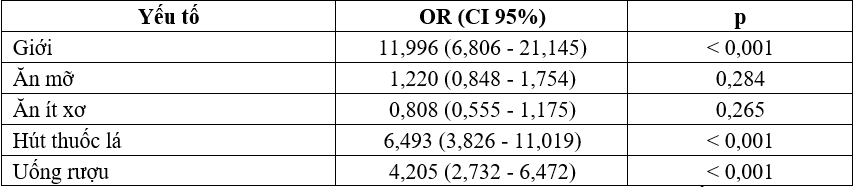
Nhận xét: nữ giới, hút thuốc và uống nhiều rượu bia liên quan tới nguy cơ HCCH.
Tỷ lệ HCCH cao hơn ở nữ so với nam trong nghiên cứu của chúng tôi phù hợp với một số nghiên cứu ở miền Bắc Việt Nam [18], [4]. Nghiên cứu tại thành phố Hồ Chí Minh, phía nam Việt Nam thấy ảnh hưởng của giới tính phụ thuộc tuổi, nam giới xuất hiện HCCH sớm hơn nhưng ở phụ nữ tuổi cao, tỷ lệ mắc HCCH ở nữ lại cao hơn so với nam [13]. Ảnh hưởng của giới tính tới HCCH có thể khác nhau tùy chủng tộc, phụ nữ Indonesia có nguy cơ mắc HCCH cao hơn nam nhưng phụ nữ Hà Lan có nguy cơ mắc thấp hơn [15]. Trên phạm vi toàn thế giới thì xu hướng chung là nữ giới mắc HCCH cao hơn so với nam giới [5]. Hút thuốc lá được coi là một yếu tố nguy cơ mắc HCCH và được ghi nhận trong nhiều nghiên cứu [13], nguy cơ này có thể kéo dài 20 năm sau khi đã ngừng thuốc [19]. Kết quả uống rượu làm tăng nguy cơ mắc HCCH trong nghiên cứu này cũng phù hợp với một số nghiên cứu khác [13], [8].
Ăn thực phẩm có nhiều chất béo no (có nhiều trong mỡ động vật) và chất béo chuyển hóa (trong thực phẩm chế biến sẵn) làm tăng nguy cơ mắc các bệnh tim mạch và bệnh đái tháo đường [1]. Tuy nhiên ăn thực phẩm có nhiều chất béo chủ yếu làm tăng nồng độ LDL-C, một thành phần không phải là một tiêu chuẩn chẩn đoán HCCH [7] nên kết quả ăn nhiều mỡ không liên quan HCCH của chúng tôi cũng phù hợp. Ăn ít chất xơ (rau và trái cây) được quy cho là nguyên nhân của 1,7 triệu trường hợp tử vong, chiếm 2,8% tổng số tử vong trên thế giới, 31% các bệnh thiếu máu tim cục bộ [1]. Tuy nhiên ảnh hưởng của ăn nhiều rau và trái cây với HCCH khá hạn chế. Trong một nghiên cứu hậu phân tích thấy tăng tiêu thụ trái cây 100 g/ngày tương ứng nguy cơ mắc HCCH là 0,97 (CI 95% 0,95 – 0,99), trong khi tăng tiêu thụ rau 100 g/ngày không liên quan đến giảm HCCH (OR= 0,98; CI 95% 0,96 – 1,01) [10].
Trong chiến lược quốc gia phòng chống bệnh không lây nhiễm, Bộ Y tế khuyến cáo nên thực hiện thay đổi những hành vi như hút thuốc lá, sử dụng rượu bia ở mức có hại, dinh dưỡng không hợp lý (ăn ít trái cây, ăn mỡ, ăn mặn), ít hoạt động thể lực [1]. Theo nghiên cứu của chúng tôi thì cần tập trung vào thay đổi hành vi hút thuốc lá, uống rượu ở người dân Kon Tum để phòng chống HCCH.
KẾT LUẬN
Qua nghiên cứu 1039 bệnh nhân đến khám tại bệnh viện đa khoa Kon Tum chúng tôi có một số kết luận sau:
- Tỷ lệ gặp các thói quen ăn mặn, ăn ít rau, quả, uống rượu bia, ăn nhiều mỡ đều trên 50%. Tỷ lệ hút thuốc lá 47,74% và ít hoạt động thể lực là 44,37%.
- Tỷ lệ mắc các thành phần hội chứng chuyển hóa là tăng triglyceride (68,05%), tăng glucose máu (38,69%), tăng huyết áp (36,19%), tăng vòng bụng (29,64%), giảm HDL-C (23,77%). Tỷ lệ mắc hội chứng chuyển hóa 21,75% và có xu hướng tăng theo nhóm tuổi.
- Nữ (OR = 11,996 (6,806 – 21,145), p < 0,001), hút thuốc lá (OR=6,493 (3,826 – 11,019), p< 0,001) và uống rượu (OR= 4,205 (2,732 – 6,472), p< 0,001) có liên quan tới hội chứng chuyển hóa.
- Trình độ học vấn, dân tộc, nơi ở, tình trạng độc thân hay có gia đình, nghề nghiệp, các thói quen ăn mặn, ăn nhiều mỡ, ít hoạt động thể lực không liên quan tới tăng nguy cơ mắc hội chứng chuyển hóa.
TÀI LIỆU THAM KHẢO
- Bộ Y tế (2015), Chiến lược quốc gia phòng chống bệnh không lây nhiễm Việt Nam giai đoạn 2015 – 2025, Hà Nội.
- Hồ Thị Kim Thanh (2013), Nghiên cứu một số đặc điểm dịch tễ, tình trạng kháng insulin và hiệu quả can thiệp ở người cao tuổi mắc hội chứng chuyển hóa, Luận án tiến sĩ Y học, đại học Y Hà Nội.
- Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, et al (2009), Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. 2009;120:1640– 1645.
- Binh TQ, Phuong PT, Nhung BT, Tung do D (2014), Metabolic syndrome among a middle- aged population in the Red River Delta region of Vietnam. BMC Endocr Disord. 26;14:77. doi: 1186/1472-6823-14-77.
- Cameron AJ, Shaw JE, Zimmet PZ (2004), The metabolic syndrome: prevalence in worldwide populations. Endocrinology Metabolism Clinics of North America; 33(2):351-75. doi: 10.1016/j.ecl.2004.03.005.
- de Paula JA, Moreira OC, da Silva CD, Silva DS, dos Santos Amorim PR (2015), Metabolic syndrome prevalence in elderly of urban and rural communities participants in the HIPERDIA in the city of Coimbra/MG, Brazil. Invest Educ Enferm. 2015;33(2):325-33. English, doi: 10.17533/udea.iee.v33n2a15.
- Harrison S, Couture P, Lamarche B (2020), Diet Quality, Saturated Fat and Metabolic Syndrome. Nutrients. 2020;12(11):3232. doi:10.3390/nu12113232
- Hirakawa M, Arase Y, Amakawa K, Ohmoto- Sekine Y, Ishihara M, Shiba M, Ogawa K, Okuda C, Jinno T, Kato H, Tsuji H, Hashimoto M, Yamamoto T, Arimoto S, Hara S (2015), Relationship between Alcohol Intake and Risk Factors for Metabolic Syndrome in Men. Intern Med. 2015;54(17):2139-45. doi: 2169/internalmedicine.54.2736.
- Hong TK, Trang NH, Dibley MJ (2012). Prevalence of metabolic syndrome and factor analysis of cardiovascular risk clustering among adolescents in Ho Chi Minh City, Prev Med. 55(5):409-11. doi: 10.1016/j.ypmed.2012.09.002.
- Lee, M., Lim, M., & Kim, J. (2019). Fruit and vegetable consumption and the metabolic syndrome: A systematic review and dose– response meta-analysis. British Journal of Nutrition, 122(7), 723-733. doi:10.1017/S000711451900165X
- H. Criqui, Alcohol and hypertension: new insights from population studies, European Heart Journal (1987) 8 (Supplement 5), 19-26. doi: 10.1093/eurheartj/8.suppl_b.19.
- Malik S, Wong ND, Franklin SS, et al (2004), Impact of the metabolic syndrome on mortality from coronary heart disease, cardiovascular disease, and all causes in United States adults. Circulation;110(10):1245–1250.
- Oanh H. Trinh, Nguyen D. Nguyen, Philayrath Phongsavon, Michael J. Dibley, Adrian E. Bauman (2010), Metabolic Risk Profiles and Associated Risk Factors Among Vietnamese Adults in Ho Chi Minh City, Metabolic Syndrome and Related Disorders. 8(1), 69-78. http://doi.org/10.1089/met.2009.0018
- Oh SW, Koo HS, Han KH, Han SY, Chin HJ (2017), Associations of sodium intake with obesity, metabolic disorder, and albuminuria according to PLoS ONE 12(12): e0188770. https://doi.org/10.1371/journal.pone.0188770
- Sigit, S., Tahapary, D.L., Trompet, S. et al (2020), The prevalence of metabolic syndrome and its association with body fat distribution in middle-aged individuals from Indonesia and the Netherlands: a cross-sectional analysis of two population-based studies. Diabetol Metab Syndr 12, 2 (2020). https://doi.org/10.1186/s13098-019-0503-1.
- Sisson SB, Camhi SM, Church TS, Tudor- Locke C, Johnson WD, Katzmarzyk PT (2010), Accelerometer-determined steps/day and metabolic syndrome. Am J Prev Med. 2010 Jun;38(6):575-82. doi:10.1016/j.amepre.2010.02.015. PMID: 20494233
- Son le NT, Kunii D, Hung NT, Sakai T, Yamamoto S (2005), The metabolic syndrome: prevalence and risk factors in the urban population of Ho Chi Minh Diabetes Res Clin Pract;67(3):243-50. doi: 10.1016/j.diabres.2004.07.014.
- Thi Pham, D., Trong Nguyen, H., Thi Van Tran, A., Khanh Tran, , Huong Phan, D., Thi Ninh, N (2019). Prevalence of Metabolic Syndrome in Rural Areas of Vietnam: A Selected- Randomized Study. Arch Pharma Pract 2019;10(2):43-50.
- Wada T, Urashima M, Fukumoto T (2007). Risk of metabolic syndrome persists twenty years after the cessation of smoking. Internal Medicine;46:1079–82
- WHO (2011), Noncommunicable Diseases Country Profiles
- WHO (2015), Viet Nam National STEPS Survey 2015, https://who.int/ncds/un- task-force/steps-survey-vietnam2015.pdf
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



