PHÂN LOẠI BỆNH LÝ BÀN CHÂN Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG
Nguyễn Hải Thủy1, Huỳnh Lê Thái Bão1,2, Hoàng Thị Bích Ngọc1
Trường Đại học Y Dược Huế
Khoa Y, Đại học Duy Tân
DOI: 10.47122/vjde.2021.46.6
TÓM TẮT
Đái tháo đường là một trong những bệnh lý phổ biến nhất trên toàn cầu. Bệnh cảnh này liên quan đến nhiều biến chứng do sự liên quan tiến triển ở nhiều hệ thống trên cơ thể. Bệnh lý bàn chân là một trong những biến chứng nghiêm trọng nhất ở bệnh nhân đái tháo đường. Tuy nhiên, bệnh lý bàn chân thường bị bỏ qua bởi bệnh nhân đái tháo đường và cả bác sĩ điều trị dẫn đến sự gia tăng số ca cắt cụt chi lớn trong thời gian gần đây. Nhiều phân loại khác nhau đã được đề xuất trong nhiều thập kỷ trở lại đây nhằm mô tả bệnh lý bàn chân, trong khi đó rất nhiều nhà lâm sàng chưa hề biết đến. Đặc biệt là ở các nước đang phát triển và kém phát triển, nơi mà bệnh lý này đang gia tăng một cách mạnh mẽ. Một trong những lý do chính của sự thiếu xót này là bệnh lý bàn chần thường ít được giảng dạy và thảo luận trong chương trình y khoa tiêu chuẩn. Ở một góc độ khác, bác sĩ lâm sàng quan tâm nhiều hơn đến việc tìm hiểu các phân loại khác như vậy trong các bệnh khác, trong khi bệnh lý bàn chân đái tháo đường thực sự đáng được quan tâm hơn. Tổng quan này lần đầu tiên phục vụ cho việc khảo sát các phân loại khác nhau được đề xuất, từ đó giúp các bác sĩ điều trị khác nhau tự cập nhật về bệnh lý bàn chân ở bệnh nhân đái tháo đường.
Từ khóa: Bàn chân đái tháo đường, phân loại
SUMMARY
Diabetic foot classifications
Nguyen Hai Thuy1, Huynh Le Thai Bao1,2,
Hoang Thi Bich Ngoc1
- Hue University of Medicine and Pharmacy
- Faculty of medicine, Duy Tan university
Diabetes mellitus is one of the commonest medical conditions prevalent all over the globe. This is associated with many
complications due to its progressive involvement of various organ systems. Diabetic foot is one of the most serious complications of diabetes. However, diabetic foot has been often ignored by diabetic patient and also the treating physicians leading to a rise in major amputations. Various classifications have been proposed over decades describing the diabetic foot and the clinicians are hardly aware of them especially in developing and underdeveloped countries where this disease is rampantly increasing. One of the main reasons for this unawareness is the fact that this disease is often less discussed in the standard teaching curriculum. The other probable reason is that physicians show more interest in learning other classification like that in other diseases compared to disease like diabetic foot which actually deserves more importance. This overview serves to survey for the first time the various classifications proposed for the diabetic foot thereby helping the various treating physicians to update themselves in the diabetic foot.
Keywords: Diabetic foot, classifications Chịu trách nhiệm chính: Nguyễn Hải Thủy Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0903574457
1. ĐẶT VẤN ĐỀ
Mất thị lực và cắt cụt chi cưới là những biến chứng điêu đứng nhất ở bệnh nhân đái tháo đường trong đó Bệnh lý bàn chân đái tháo đường là một trong những biến chứng nghiêm trọng nhất cho người bệnh ĐTĐ. Thật vậy bệnh lý bàn chân ĐTĐ rất đa dạng và phức tạp với nhiều yếu tố liên quan và nguy cơ. Về cơ chế sinh bệnh học có ba yếu tố chính bao gồm Bệnh lý mạch máu hai chi dưới ,
bệnh lý thần kinh ngoại biên và biến chứng nhiễm trùng [4]. Ba yếu tố này kết hợp làm vết loét khó lành và tăng tỉ lệ cắt cụt chi.
Bệnh lý bàn chân ĐTĐ còn liên quan đến dân số, chủng tộc và những yếu tố kinh tế – xã hội. Tại các nước đang phát triển, bệnh lý bàn chân ĐTĐ liên quan chủ yếu đến biến chứng mạch máu, còn ở các nước đang phát triển trong đó có Việt Nam, bệnh lý này liên quan chủ yếu đến nhiễm trùng [2]. Bệnh lý bàn chân ĐTĐ không những làm gia tăng các chi phí do thời gian nằm viện kéo dài, chi phí sử dụng thuốc, gánh nặng cho bệnh nhân, gia đình và xã hội. Về lâu dài có nguy cơ cắt cụt chi đưa đến mất khả năng lao động của người bệnh [34]. Các số liệu thống kê dịch tễ học trên thế giới cho thấy, khoảng 85% các trường hợp cắt cụt chi khởi đầu bằng một tổn thương loét hay nói cách khác đây là dấu hiệu chỉ điểm nguy cơ cắt cụt chi [19]. Bệnh nhân ĐTĐ có nguy cơ bị cắt cụt chi cao gấp 10 – 20 lần so với người không mắc bệnh ĐTĐ. Mỗi 30 giây, trên thế giới có 1 bệnh nhân ĐTĐ bị cắt cụt chi. Nhìn chung, tỷ lệ mắc loét bàn chân do ĐTĐ trên toàn thế giới chiếm khoảng 6,4% [13]. Bệnh lý bàn chân ĐTĐ đa dạng và phức tạp khó dự đoán những gì xãy ra cho người bệnh sau đó. Nhiều thang điểm của các hiệp hội y học đưa ra nhằm dự phòng, tiên lượng và dự báo nguy cơ xấu cho người bệnh. Cho đến nay chưa có một khuyến cáo nào thật chính xác. Xuất phát các vấn đề trên chúng tôi đưa
ra những thang điểm trong khuyến cáo nhằm đề xuất thang điểm tối ưu trước bệnh nhân có bệnh lý bàn chân ĐTĐ góp phần cải thiện chất lượng sống cho bệnh nhân ĐTĐ có bệnh lý bàn chân.
2. MỘT SỐ THANG ĐIỂM THƯỜNG SỬ DỤNG TRƯỚC
Tương tác đến 3 yếu tố liên quan đến cắt cụt chi dưới thường gặp là: độ sâu vết loét, nhiễm trùng và thiếu máu chi dưới. Dựa vào những yếu tố này, các nhà khoa học đã đưa ra nhiều phân độ khác nhau về bệnh lý bàn chân ĐTĐ nhằm hoạch định kế hoạch điều trị, dự đoán kết quả lành vết loét và đánh giá nguy cơ cắt cụt chi. Các phân loại/ thang điểm thường được dùng hiện nay là Rutherford RB
, Fontaine R, Merritt-Wagner,…
Hai hệ thống phân loại lâm sàng bao gồm các yếu tố: đau khi nghỉ, loét thiếu máu và hoại thư là Rutherford RB và Fontaine R. Mặc dù đủ để xác định bệnh nhân có nguy cơ bị cắt cụt chi và tử vong, nhưng bởi vì đây là hệ thống chỉ dựa trên thiếu máu đơn thuần, không mô tả chi tiết về vết thương, không đề cập đến tình trạng nhiễm trùng chi dưới, nên không đủ chi tiết để phân tầng rủi ro hoặc xác định liệu pháp điều trị hợp lí.
Thang điểm M Wagner đánh giá được độ sâu loét, sự hiện diện của nhiễm trùng nhưng không đánh giá được mức độ thiếu máu, huyết động học, không phân biệt hoại thư do thiếu máu hay là nhiễm trùng, và không tách bạch rõ giữa nhiễm trùng mô mềm và nhiễm trùng xương.
2.1. Phân loại Fontaine R
Bảng 1. Phân loại Fontaine R
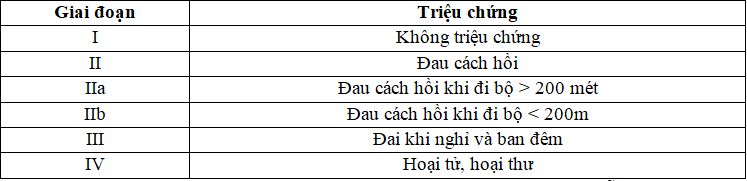
Phân loại Fontaine (1954) cũng đánh giá tình trạng thiếu máu cục bộ chi, thậm chí không sử dụng đến các chỉ số huyết động, tuy có đề cập đến vết thương nhưng cũng không
rõ ràng (giai đọan IV) và nhiễm trùng cũng không được nhắc đến.
Như vậy, hai hệ thống phân loại lâm sàng bao gồm các yếu tố như đau khi nghỉ, loét
thiếu máu và hoại thư là Rutherford và Fontaine, mặc dù đủ để xác định bệnh nhân có nguy cơ bị cắt cụt chi và tử vong, nhưng bởi vì đây là một hệ thống chỉ dựa trên thiếu máu đơn thuần, không có mô tả chi tiết về vết thương, không đề cập đến tình trạng nhiễm trùng chi dưới do đó không đủ chi tiết để phân tầng rủi ro hoặc xác định liệu pháp điều trị hợp lí nhất.
2.2. Thang điểm Wagner – Meggit :
Thang điểm Wagner – Meggitt (năm 1970) được chấp nhận sử dụng nhiều nhất trong phân loại bàn chân ĐTĐ.
Ở Việt Nam, thang điểm phân độ bàn chân ĐTĐ của Wagner thường được sử dụng trong lâm sàng vì tính dễ sử dụng của nó. Thang điểm Wagner đánh giá độ lan rộng của hoại tử và độ sâu của loét dựa trên 5 mức độ khác nhau:
Bảng 2. Thang điểm Wagner
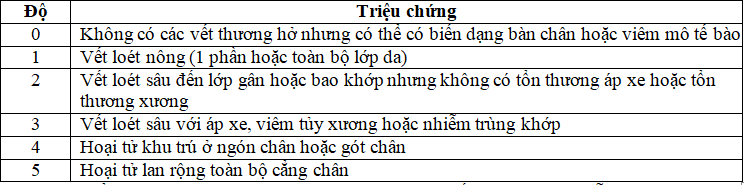
Thang điểm Wagner đơn giản, đánh giá được độ sâu loét, tương quan thuận giữa mức độ và nguy cơ cắt cụt và được xem là tiêu chuẩn vàng trong phân loại bàn chân đái tháo đường.
Tuy nhiên, nhược điểm của thang điểm Wagner là không đánh giá bệnh lí động mạch ( mức độ thiếu máu, cũng như huyết động không được đưa vào) như là một yếu tố nguy cơ độc lập. Mặt khác, thang điểm Wagner cũng không đề cập đến tình trạng nhiễm trùng (chỉ có độ 3 là có đề cập nhưng không làm tách bạch nhiễm trùng mô mềm và nhiễm trùng xương) và cũng không phân biệt hoại
thư do thiếu máu hay là nhiễm trùng. Ngoài ra, thang điểm Wagner không đề cập đến vị trí loét và các yếu tố liên quan khác.
Rooh-Ul-Muqim và CS nghiên cứu trên 100 bệnh nhân ĐTĐ ghi nhận phân độ Wagner càng lớn, thì khả năng bệnh nhân bị cắt cụt chi càng cao [37]. Maria Candida R Parisi cùng cộng sự ghi nhận phân độ Wagner 1 có khả năng hồi phục vết thương gấp 3,5 lần so với độ 2 và 3 cộng lại [28].
2.3 Thang điểm Rutherford RB:
Thang điểm Rutherford RB (1997) đánh giá tình trạng thiếu máu chi mạn tính theo 6 độ.
Bảng 3. Thang điểm Rutherford RB (1997)

Thang điểm Rutherford là thang điểm đánh giá bệnh động mạch ngoại biên chỉ dựa trên triệu chứng thiếu máu (độ 1 – 3), còn độ 4 – 6 thể hiện tình trạng thiếu máu chi trầm trọng. Thang điểm Rutherford không đề cập đến khả năng tái thông mạch máu, không mô tả vết thương cũng như đã bỏ qua nhiễm trùng. Do dó không phù hợp để đánh giá bệnh nhân có bàn chân đái tháo đường.
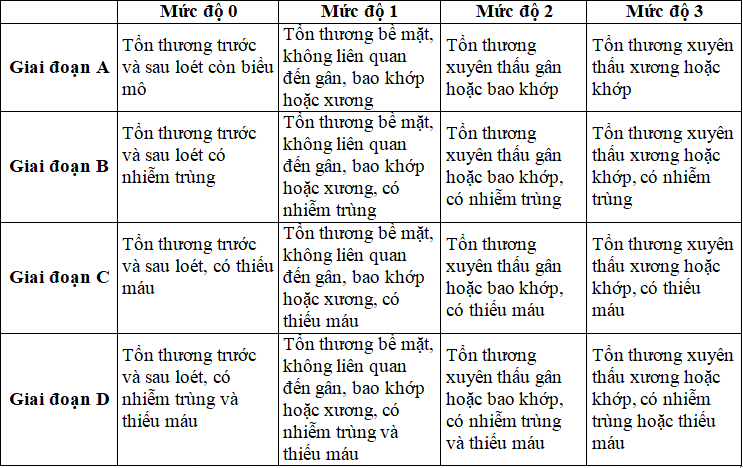
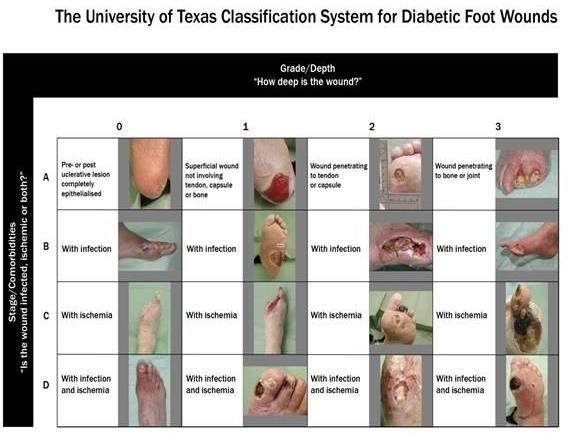
2.4. Thang điểm D G Armstrong thuộc Đại học Texas (1999)
Armstrong, D. G. đã đề xuất một hệ thống mới là Phân loại vết thương bàn chân có thể đánh giá được mức độ loét, mức độ nhiễm trùng, thiếu máu chi dưới nhưng lại mang tính định tính hơn là định lượng và không thể đánh giá được nguy cơ cắt cụt chi [9].
Phân loại vết thương bàn chân ĐTĐ của ĐH Texas được sử dụng tốt trên lâm sàng, mô tả tình trạng nhiễm trùng và thiếu máu tốt hơn phân độ Wagner và có thể được dùng để tiên đoán kết cục của bàn chân ĐTĐ.
Bảng 4. Thang điểm ĐH TEXAS
Jeon BJ và cộng sự (2017) đã thực hiện nghiên cứu hồi cứu để so sánh 5 thang điểm phân loại bàn chân ĐTĐ, trong đó có thang điểm ĐH Texas [16]. Trong nghiên cứu này, giá trị dự đoán âm tính, giá trị dự đoán dương tính và độ chính xác của thang điểm ĐH Texas trong dự đoán cắt cụt chi lần lượt là 0,8; 0,93 và 0,85, diện tích dưới đường cong là trên 0,8. Năm 2019, Oyibo và cộng sự [30] đã so sánh 2 phân loại Wagner và ĐH Texas trong tiên lượng cắt cụt chi trên bệnh nhân ĐTĐ có loét bàn chân . Sau khi theo dõi 190 bệnh nhân mới được chẩn đoán bệnh lý bàn chân ĐTĐ trong 6 tháng, nghiên cứu đã cho thấy ở phân loại ĐH Texas, khi giai đoạn tăng bất kể ở mức độ nào, tỷ lệ cắt cụt chi đều tăng và thời
gian lành vết lóet kéo dài.
Việc có phân tầng theo các giai đoạn A, B, C, D đã giúp cho phân loại ĐH Texas dự đoán kết cục của loét bàn chân tốt hơn phân loại Wagner. Trong nghiên cứu này, tỉ lệ cắt cụt chi chung là 15%, lành sẹo 67%, chưa lành sẹo
16% và tỉ lệ tử vong là 4%. Độ sâu của Wagner, độ sâu của ĐH Texas và giai đoạn ĐH Texas đều tương quan có ý nghĩa với tăng số lượng cắt cụt chi. Cả 2 phân loại đều lấy độ sâu vết loét làm nền tảng nhưng phân loại ĐH Texas đưa thêm vào giai đoạn (nhiễm trùng và tắc mạch) nên có giá trị tiên đoán kết quả tốt hơn so với Wagner.
2.5. Thang điểm PEDIS (perfusion, extent, depth, infection and sensation)
IWGDF đã phát triển một hệ thống phân loại cho mục đích nghiên cứu. Trong hệ thống PEDIS ( năm 2004) này, tất cả các vết loét bàn chân phải được phân loại theo năm loại: tưới máu (perfusion), mức độ / kích thước (extent/size), độ sâu / mất mô (depth/tissue loss), nhiễm trùng (infection) và cảm giác (sensation). Mỗi loại được đánh giá qua 4 giai đoạn tương đương với thang điểm 0-3. Thang điểm PEDIS không xét đến tình trạng thiếu máu chi lúc nghỉ và hoại thư cũng không được đề cập [38].
Bảng 5. Thang điểm PEDIS
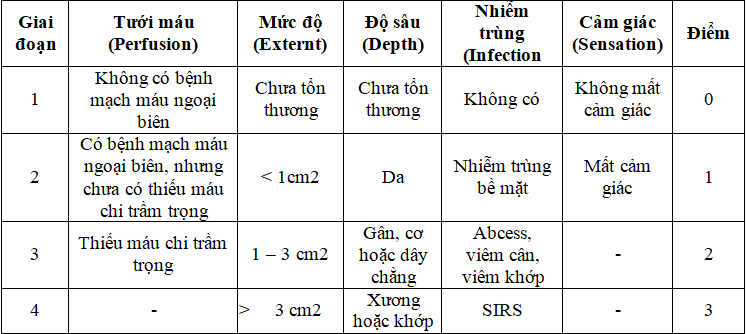
Fengning Chuan và cs (2015) nghiên cứu trên 364 bệnh nhân trong vòng 5 năm nhận thấy khi được đo bằng hệ thống phân loại PEDIS, kết cục của bàn chân đái tháo đường xấu đi với mức độ nghiêm trọng ngày càng tăng của từng yếu tố. Quan trọng hơn, hệ thống điểm PEDIS mới cho thấy độ chính xác chẩn đoán tốt, đặc biệt khi so sánh với hệ thống điểm SINBAD và Wagner [18]. Tuy nhiên, International Working Group on the Diabetic Foot (IWGDF) cũng nhấn mạnh rằng PEDIS ban đầu được phát triển như một phân loại mô tả để sử dụng trong nghiên cứu và không được thiết kế cho mục đích tiên lượng. Nó không bao gồm các yếu tố bệnh nhân (bệnh thận giai đoạn cuối), hoặc vị trí hoặc số lượng vết loét bàn chân. PEDIS đã được kiếm tra trong hai nghiên cứu cho cả chữa lành vết thương, không lành, cắt cụt và tử vong [18]. Nó cũng đã được chứng minh là đáng tin cậy. Mặc dù vậy, nó không phải là một hệ thống tính điểm. Do đó, IWGDF đã khuyến cáo sử dụng thang điểm SINBAD như là một công cụ để đánh giá kết cục, cũng như là công cụ để trao đổi giữa các chuyên gia y tế về các đặc điểm của vết loét
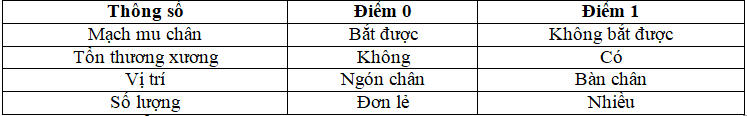
2.6. Thang điểm DUSS (Diabetic Ulcer Severity Score).
Beckert và cộng sự xây dựng thang điểm đánh giá mức độ nặng của bàn chân ĐTĐ dựa trên vết loét và công bố vào năm 2006. Beckert đưa ra bốn thông số lâm sàng, cụ thể là sờ thấy mạch chân, tổn thương xương, vị trí vết loét và sự hiện diện của nhiều vết loét. Nó là một hệ thống tính điểm đơn giản và dễ dàng áp dụng.
Bảng 6. Thang điểm DUSS
- Thang điểm SINBAD (Sepsis-Ischemia-Neuropathy-Bacterial infection-Area-Depth) Thang điểm SINBAD (2007) bao gồm các yếu tố nhiễm trùng , thiếu máu , Bệnh thần kinh,
nhiễm trùng, diện rộng và độ sâu với 2 điểm 0 và 1, với điểm tối đa là 6 [5].
Bảng 7. Thang điểm SINBAD
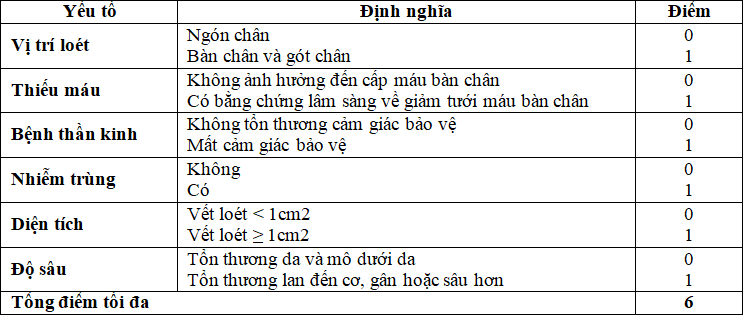
Thang điểm SINBAD có thể áp dụng một cách đơn giản và nhanh chóng, không yêu cầu thiết bị chuyên môn nào ngoài các triệu chứng lâm sàng và chứa các thông tin cần thiết để cho phép phân loại bởi cả các chuyên gia. Vì vậy sẽ khả thi khi sử dụng hệ thống phân loại này ở những địa phương không có sẵn các thiết bị chuyên dụng, bao gồm cả các dụng cụ xác định khả năng tưới máu không xâm lấn.
2.8. Thang điểm WIFI (Wound, Ischemia, and foot Infection) (2014)
Hiệp hội Phẫu thuật Mạch máu châu Âu
(SVS) đã đề ra phân loại mới với tên gọi WIfI [48].
Hệ thống phân loại dựa vào các yếu tố: loét chi (W), thiếu máu chi (I) và nhiễm trùng bàn chân (fI) của Hội phẫu thuật mạch máu châu Âu (WIfI)
Ý nghĩa thang điểm
Phân loại này mang tính kế thừa và phát triển các hệ thống phân loại trước đây. Nó được xây dựng không chỉ nhằm mục đích hướng đến công tác điều trị mà còn giúp mô tả chính xác hơn về gánh nặng bệnh tật, để đánh giá kết quả và so sánh giữa các nhóm bệnh nhân có đơn và đa trị liệu. Trong tương lai, các yếu tố nguy cơ/số bệnh đồng mắc và phân loại giải phẫu đơn giản hơn sẽ được bổ sung vào hệ thống này góp phần tối ưu hóa biện pháp điều trị cho mỗi bệnh nhân.
Phân loại này dựa trên mức độ thiếu máu cục bộ, mức độ vết thương, hoại thư và nhiễm trùng; dùng để đánh giá nguy cơ cắt cụt chi trong vòng 1 năm [49].
Trong hệ thống phân loại SVS WIfI, vết
thương hay vết loét được chia từ độ 0 đến độ 3 dựa vào kích thước, độ sâu, mức độ nặng và khả năng cứu vãn, hoại thư cũng đã được thêm vào như một yếu tố đánh giá. Thiếu máu cũng được chia thành 4 độ từ 0 đến 3 dựa vào các chỉ số huyết động bao gồm ABI, huyết áp tâm thu cổ chân, huyết áp ngón chân và độ bão hòa oxy. Nhiễm trùng bàn chân được cải biên từ hệ thống phân loại của IDSA cũng bao gồm 4 độ, và dựa trên các thăm khám lâm sàng đơn giản và các cận lâm sàng có thể thực hiện thường quy [49]
Tỉ số huyết áp động mạch vùng cổ chân – cánh tay (ABI)
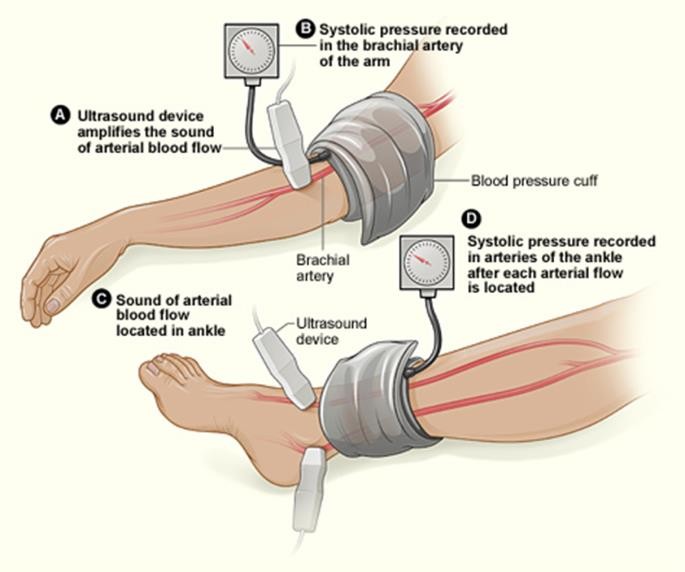
Dùng để xác định tỉ số huyết áp tâm thu của động mạch vùng cổ chân ( động mạch mu chân và động mạch chày sau ) cao nhất chia cho động mạch tâm thu cánh tay cao nhât [41]
Bảng 8. Ý nghĩa chỉ số cổ chân – cánh tay (ABI)
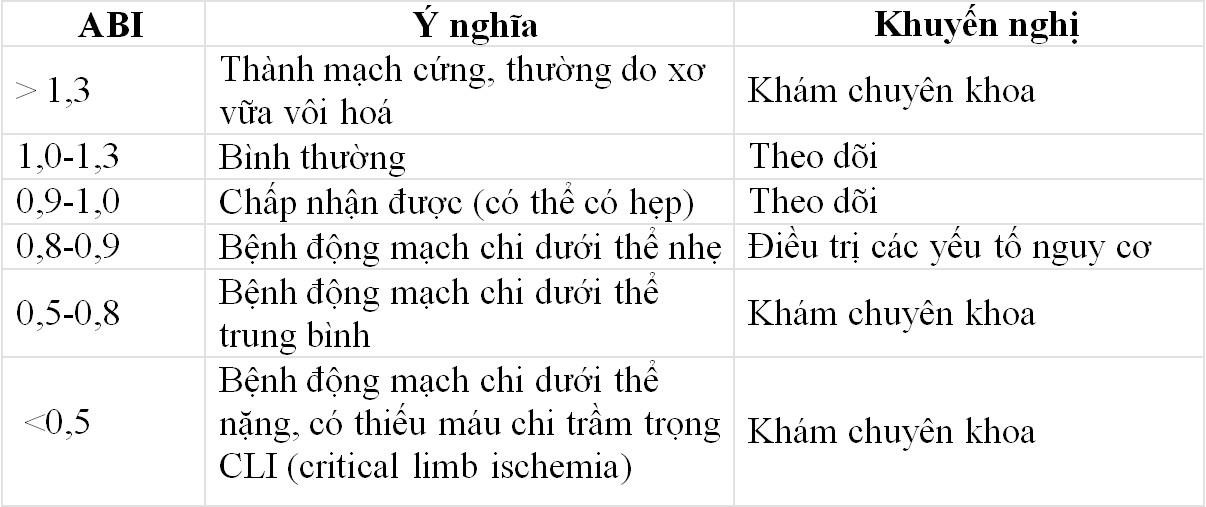
Tuy nhiên cách đo ABI trên còn gọi là high ABI hoặc ABI truyền thống (Traditional ABI) ít giá trị hợn Alternative ABI còn gọi là low ABI bằng cách xác định tỉ số huyết áp tâm thu của
động mạch vùng cổ chân (động mạch mu chân và động mạch chày sau) thấp nhất chia cho động mạch tâm thu cánh tay cao nhất.
Huyết áp động mạch ngón chân cái – TP (Toe blood pressure):
Dùng đề khảo sát huyết áp tâm thu ở ngón chân cái, được đo bằng máy đo huyết áp tâm thu đầu ngón chân tự động. Các bước tiến hành
Bước 1: Chuẩn bị bệnh nhân. Bệnh nhân không được hút thuốc là dùng caffeine trong vòng 30 phút trước khi đo. Đặt bệnh nhân nằm ngửa, các ngón chân nằm ngang mức với tim. Cho bệnh nhân nằm nghỉ ngơi 10 phút.
Bước 2: Tiến hành đo. Cuốn vòng bít ngón chân của máy đo xung quanh gốc của ngón chân cái bên trái (sử dụng ngón số 2 nếu ngón 1 bị loét hoặc không thể đo). Cuốn vòng chứa thiết bị
ghi hình quang học (photoplethysmography) và đèn LED vào đầu ngón chân.
Bước 3: Ghi nhận kết quả. Tiến hành khởi động máy và ghi nhận kết quả hiển thị trên màn hình. Sau đó, mã hóa thành biến định tính có 4 giá trị: ≥ 60 mmHg, 40-59 mmHg, 30 -39 mmHg,
< 30 mmHg [24].
Tỷ số huyết áp động mạch ngón chân – cánh tay (TBI)
Xác định bằng tỷ số của huyết áp động mạch ngón chân cái và trị số cao nhất của huyết áp tâm thu ở cánh tay. Bệnh nhân nằm ngửa, cánh tay và cổ chân ở mức ngang tim, bệnh nhân nằm nghỉ 10 phút. Sử dụng máy đo huyết áp thông dụng có băng cuốn dài 14 cm và đầu dò doppler xách tay. Tiến hành đo huyết áp tâm thu hai cánh tay, giá trị cao hơn được sử dụng làm mẫu số cho TBI. Đo huyết áp ngón chân cái theo phương pháp lấy giá trị thu được làm tử số cho TBI. Chỉ số TBI được sử dụng khi đo chỉ số huyết áp cổ chân cánh tay ABI cao do động mạch bị cứng do vôi hóa (calcification)
TBI ≤ 0,7 có giá trị chẩn đoán bệnh động mạch chi dưới [41]
Bảng 9. Hệ thống phân loại WIfI của Hội phẫu thuật mạch máu châu Âu
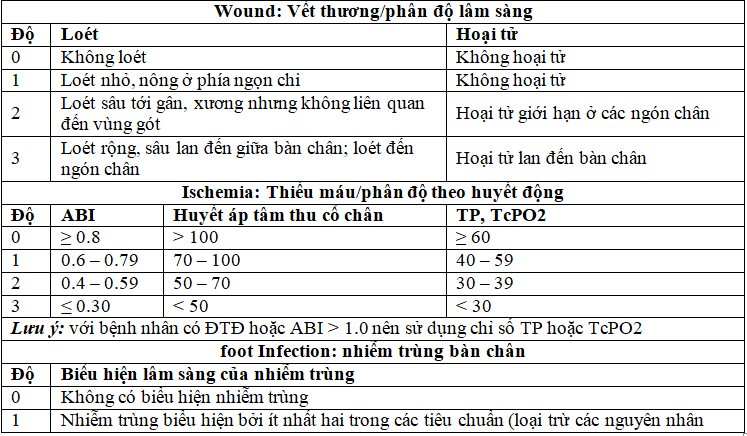

Từ việc chấm điểm WIfI, chúng ta có thể đánh giá nguy cơ cắt cụt
Bảng 10. Đánh giá nguy cơ cắt cụt chi theo phân loại WIfI
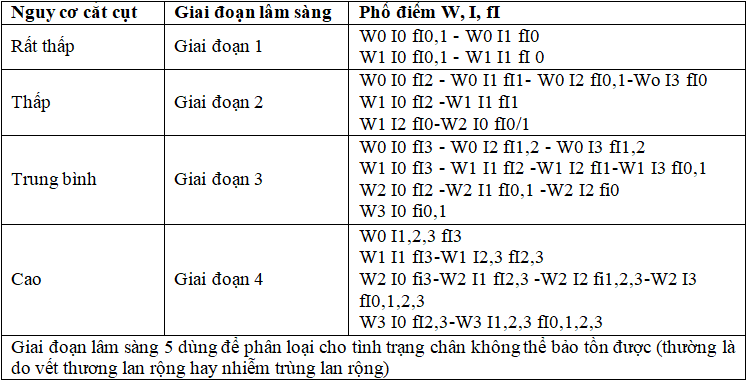
Nghiên cứu hệ thống của van Reijen (2019) cho thấy tỷ lệ cắt cụt chi theo bốn giai đoạn của phân loại WIfI từ 1 đến 4 lần lượt là 0%, 8%, 11%, 38% [52]. Ngoài ra, phân loại WIfI còn giúp tiên lượng sự lành vết loét ở bệnh lý bàn chân ĐTĐ, nghiên cứu của Weaver (2019) cho thấy tỷ lệ liền vết loét của WIfI giai đoạn 1,2 cao hơn nhiều WIfI độ 3,4, 77,3% so với 57,2% [43].
Với phân loại WIfI, năm 2019, van Reijen đã tiến hành nghiên cứu hệ thống khi tiến hành phân tích số liệu của những nghiên cứu có sử dụng phân loại WIfI đối với những bệnh nhân mắc bệnh động mạch chi dưới mạn tính. Sau khi phân tích 12 nghiên cứu trước đó với 2669 bệnh nhân, nghiên cứu đã cho thấy tỷ lệ cắt cụt chi theo bốn giai đoạn của phân loại WIfI từ 1 đến 4 lần lượt là 0%, 8%, 11%, 38% [52], cho thấy tỷ lệ cắt cụt chi tăng lên theo các giai đoạn của phân loại WIfI từ 1 tới 4. Nghiên cứu thể hiện triển vọng của phân loại WIfI trong thực hành lâm sàng. Ngoài ra, phân loại WIfI còn giúp tiên lượng sự lành vết loét ở bệnh lý bàn chân ĐTĐ. Năm 2019, Weaver và cộng sự đã tiến hành nghiên cứu so sánh giá trị dự đoán khả năng lành vết thương giữa chụp động mạch chi và thang điểm WIfI trên bệnh nhân có bệnh lý bàn chân ĐTĐ. Nghiên cứu cho thấy khả năng dự báo mạnh mẽ hơn hẳn của phân loại WIfI so với chụp động mạch chi. Điều này nhấn mạnh vai trò của việc đo lường mức độ của vết loét và nhiễm trùng. Trong nghiên cứu này, tỷ lệ liền vết loét của WIfI độ 1/2 cao hơn nhiều WIfI độ 3/4, 77,3% so với 57,2% [43].
KẾT LUẬN
Đái tháo đường là một trong những bệnh lý phổ biến nhất trên toàn thế giới với nhiều biến chứng trong đó bệnh bàn chân đái tháo đường là một trong những biến chứng nghiêm trọng . Tuy nhiên, bàn chân đái tháo đường thường bị bệnh nhân đái tháo đường và cả bác sĩ điều trị bỏ qua dẫn đến gia tăng số ca cắt cụt chi lớn. Nhiều cách phân loại khác nhau đã được đề xuất trong nhiều thập kỷ mô tả bàn chân của bệnh nhân ĐTĐ và các bác sĩ lâm sàng hầu như không biết về chúng, đặc biệt là ở các nước đang phát triển và kém phát triển, nơi bệnh này đang gia tăng mạnh mẽ. Một trong những lý do chính của sự thiếu ý thức này là thực tế là căn bệnh này thường ít được thảo luận trong chương trình giảng dạy tiêu chuẩn. Một lý do có thể xảy ra khác là các bác sĩ tỏ ra quan tâm nhiều hơn đến việc tìm hiểu các phân loại bệnh lý khác so với bệnh như bàn chân đái tháo đường thực sự đáng được quan tâm hơn. Tổng quan này lần đầu tiên phục vụ cho việc khảo sát các phân loại khác nhau được đề xuất cho bàn chân bệnh nhân ĐTĐ, từ đó giúp các bác sĩ điều trị cập nhật về bệnh bàn chân ĐTĐ.
TÀI LIỆU THAM KHẢO
- Nguyễn Hải Thủy và CS. (2019). Khuyến cáo: Chẩn đoán và điều trị rối loạn lipid
máu ở bệnh nhân ĐTĐ. Hội Nội tiết và Đái tháo đường Việt Nam
- Huỳnh Tấn Đạt. (2018). Tỷ lệ và yếu tố liên quan đoạn chi dưới ở bệnh nhân đái tháo đường có loét bàn chân. Luận án tiến sĩ y học
- Lê Tuyết Hoa. (2005). Yếu tố nguy cơ đoạn chi trên bệnh nhân đái tháo đường loét bàn chân. Y học thực hành, 507-508, 742-750.
- Nguyễn Hải Thủy. (2018). Giáo trình Đại học: Bệnh học Nội khoa (Vol. Đái tháo đường ). Nhà xuất bản Đại học Huế.
- Abbas Z, L. J., Game F, Jeffcoate W,. ( 2008). Comparison of four systems of classification of diabetic foot ulcers in Diabetic Medicine, 25(2), 134- 137.
- Aguilar F, M. (2000). Diabetic Neuropathy: Classification, physiopathology and clinical manifestations. Rev Med IMSS, 38(4), 257-266.
- American Diabetes Association. (2017). Standards of medical care in diabetes— 2017. Diabetes care(Supplement 1), S1- S142.
- Aragón-Sánchez FJ, L.-M. J., Pulido- Duque J,. (2012). From the diabetic foot ulcer and beyond: how do foot infections spread in patients with diabetes? Diabet Foot & Ankle, 3, 1-7.
- Armstrong, D. , Lavery, L. A., & Harkless, L. B, . (1998). Validation of a Diabetic Wound Classification System: The contribution of depth, infection, and ischemia to risk of amputation. Diabetes Care, 21(5), 855–859.
- Armstrong DG, L. (1998). Diabetic foot ulcers: prevention, diagnosis and classification. Am Fam Phys, 57(6), 1325 – 1338.
- Bakker K., A. J., Schaper N. C,. (2012). Practical guidelines on the management and prevention of the diabetic foot 2011. Diabetes Metab Res Rev, 28 Suppl 1, 225-231.
- Barnes, M., Adams, P. F. & Powell- Griner, E,. (2008). Health characteristics of the Asian adult population: United States, 2004-2006. Adv Data, 394, 1-22.
- Boulton AJ, L., Ragnarson- Tennvall G,. (2005). The global burden of diabetic foot disease. Lancet, 366, 1719-1724.
- Breidenbach WC, S. (1995). Quantitative culture technique and infection in complex wounds of the extremities closed with free flaps. Plast Reconstr Surg, 95, 860- 865.
- Bridges RM. (1994). Diabetic foot infections. Pathophysiology and treatment. Surg Clin North Am, 39, 421- 423E.
- Byung-Joon Jeon, H. J. C., Jin Seok Kang, Min Sung Tak, Eun Soo Park,. (2016). Comparison of five systems of classification of diabetic foot ulcers and predictive factors for amputation. International Wound Journal
- Carine HM. (2004). Muscle weakness and foot deformities in diabetes: relationship to neuropathy and foot ulceration in Caucasian diabetic men. Diabetes Care, 27(7), 1668-1673.
- Chuan F, K., Jiang P, Zhou B, He X,. (2015). Reliability and Validity of the Perfusion, Extent, Depth, Infection and Sensation (PEDIS) Classification System and Score in Patients with Diabetic Foot Ulcer. . PLoS ONE 10(4), e0124739.
- Clayton W, T., Tom A,. (2009). A review of the pathophysiology, classification, and treatment of foot ulcers in diabetic patients. Clinical Diabetes, 27(2), 52-53.
- Dow G, A., Sibbald RG,. (1999). Infection in chronic wounds: controversies in diagnosis and treatment. Ostomy Wound Manage, 45, 23 -40.
- Driver VR, M., Lavery LA, . (2010). The costs of diabetic foot: the economic case for the limb salvage team. J Vasc Surg, 52(3 Suppl), 17S-22S.
- Gerding DN. (1995). Foot infections in diabetic patients: the role of anaerobes. Clin Infect Dis, 20(2), S283-288.
- Gregg E. , S. P., Paulose-Ram R., Gu Q.,. (2004). Prevalence of lower- extremity disease in the US adult population >=40 years of age with and without diabetes: 1999-2000 national health and nutrition examination survey. Diabetes Care, 27 (7), 1591-1597.
- Høyer, , Sandermann, J., Petersen, L. J,. (2013). The toe-brachial index in the diagnosis of peripheral arterial disease. Journal of Vascular Surgery,, 58(1), 231– 238.
- International Diabetes Federation. (2017). IDF Diabetes Atlas eighth
- Lipsky BA. (1999). Evidence-based antibiotic therapy of diabetic foot infections. FEMS Immunol Med Microbiol, 26(267-276).
- Maharaj D, B. S., Shah D,. (2005). Sepsis and the scalpel: anatomic compartments and the diabetic foot. Vasc Endovascular Surg, 39, 421-423.
- Maria Candida R Parisi. (2008). Comparison of three systems of classification in predicting the outcome of diabetic foot ulcers in a Brazilian population. European Journal of Endocrinology, 159, 417–422.
- Norgren L, H. , Dormandy JA,. (2007). TASC II Working Group Inter-society consensus for the management of peripheral arterial disease (TASC II). J Vasc Surg, 45, S5-S67.
- Oyibo SO, J. E., Tarawneh I, Nguyen HC, Harkless LB, Boulton AJ,. (2001). A Comparison of Two Diabetic Foot Ulcer Classification Systems. Diabetes Care, 24(1), 84 – 88
- Paraskevas KI, B. D., Pompella A, . (2008). Does diabetes mellitus play a role in restenosis and patency rates following lower extremity peripheral arterial revascularization? A critical Ann Vasc Surg, 22, 481-491.
- Pecoraro R. E., R. E., Burgess E. M,. (1990). Pathways to diabetic limb amputation. Basis for prevention. Diabetes Care, 13(5), 513-521.
- Percival SK, J., Williams DW,. (2010). Biofilms and bacterial imbalances in chronic wounds: anti-Koch,. Int Wound J, 7, 169-175.
- Ramsey SD, N. K., Blough D,. (1999). Incidence, outcomes and cost of foot ulcers in patients with diabetes. Diabetes Care, 22(3), 382-387.
- Reiber E. (2001). Epidemiology of foot ulcers and amputations in the diabetic foot. The diabetic foot, 6th Edit., Mosby, Missouri U.S.A.
- Robert L. Greenman. (2005). Foot small muscle atrophy is present before the detection of clinical neuropathy. Diabetes Care, 28, 1425-1430.
- Rooh-Ul-Muqim, A., Mukhtar, Griffin, Samson,. (2003). Evaluation and management of diabetic foot according to Wagner’s A study of 100 cases. Journal of Ayub Medical College, Abbottabad Journal of Applied Mathematics and Computing, 15, 39-42.
- Schaper NC. (2004). Diabetic foot ulcer classification system for research purposes: a progress report on criteria for including patients in research studies. Diabet Metab Res Rev, 2004;20, S90-95.
- Singh N, A. D., Lipsky BA,. (2005). Preventing foot ulcers in patients with diabetes. JAMA, 293, 217–228.
- Sotto A, L. , Richard JL. (2008). Virulence potential of Staphylococcus aureus strains isolated from diabetic foot ulcers: a new paradigm. Diabetes Care, 31, 2318-2324.
- Tehan, E., Barwick, A. L., Sebastian, M., & Chuter, V. H, . (2017). Diagnostic accuracy of resting systolic toe pressure for diagnosis of peripheral arterial disease in people with and without diabetes: a cross-sectional retrospective case-control study. Journal of Foot and Ankle Research,, 10(1).
- Warren Clayton, A. E. (2009). A Review of the Pathophysiology, Classification, and Treatment of Foot Ulcers in Diabetic Patients. Clinical Diabetes, 2009 Apr 27 (2), 52-58.
- Weaver ML, H. C., Canner JK, Sherman RL, Hines KF, Mathioudakis N, Abularrage CJ,. (2019). The Society for Vascular Surgery Wound, Ischemia, and foot Infection (WIfI) classification system predicts wound healing better than direct angiosome perfusion in diabetic foot wounds. Journal of Vascular Surgery, 68( 5), 1473–1481.
- (2000). The Asia-Pacific perspective: Redefining obesity and its treatment.
- Wilhelm (1992). Impairment of polymorphonuclear leukocyte function and metabolic control of diabetes. Diabetes Care, 15, 256-260.
- Williams (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal, 39(33), 3021-3104.
- Wukich DK, H. K., Raspovic KM, Rosario BL,. (2013). SIRS is valid in discriminating between severe and moderate diabetic foot infections. Diabetes Care, 2013 Nov; 36(11), 3706- 3711.
- Conte, M. S., Bradbury, W., Kolh, P., White, J. V., Dick, F., Fitridge, R., et al. (2019). Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg, 69(6S), 3S-125S e140.
- Mills, J. L., , Conte, M. S., Armstrong,
- G., Pomposelli, F. B., Schanzer, A., Sidawy, A. N., et al. (2014). The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: risk stratification based on wound, ischemia, and foot infection (WIfI). J Vasc Surg, 59(1), 220-234 e221-222.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam




