ĐẶC ĐIỂM LÂM SÀNG VÀ CẬN LÂM SÀNG CỦA BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG CAO TUỔI CÓ TỔN THƯƠNG THẬN
Nguyễn Ngọc Tâm1,2, Nguyễn Thiện Thế2, Lê Đình Tùng1
1Trường Đại học Y Hà Nội, 2Bệnh viện Lão khoa Trung ương
SUMMARY
Objective: To assess clinical and laboratory characteristics in diabetic elderly patients with nephropathy. Subjects and methods: A descriptive cross-sectional study was performed on diabetic patients aged above 60 years, who was diagnosed diabetes by using ADA 2016 guidelines and neurophathy by using NKF 2012 guidlines. Results: Of all 149 diabetic elderly patients with nephropathy, mean age was 70.4 ± 7.3. The number of comorbilities was 2.5 on average, 23.5% of participants used five or more medications. The patients had 5.5 ± 1.8 clinical symptoms, above 50% were tired, anorexia, numbness, dizziness. One third of patients had blood pressure, glucose, HbA1c and lipid profile control. 83.9% subjects decreased clearance creatinin. Conclusion: Diabetic patients with nephropathy had to use many kinds of medications, had a lot of clinical symptoms and most of them decreased clearance creatinin. Thus, it is important to calculate regularly the clearance creatinin for correct diagnosis and treatment.
Keywords: Diabetes, elderly people, diabetic nephropathy, clearance.
TÓM TẮT
Mục tiêu: Mô tả triệu chứng lâm sàng và cận lâm sàng của bệnh nhân đái tháo đường cao tuổi có tổn thương thận. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, trên đối tượng ≥ 60 tuổi được chẩn đoán đái tháo đường theo tiêu chuẩn ADA 2016 và có tổn thương thận theo tiêu chuẩn của NKF 2012. Kết quả: Nghiên cứu được tiến hành trên 149 bệnh nhân cao tuổi mắc đái tháo đường và có tổn thương thận, tuổi trung bình: 70,4 ± 7,3. Thời gian chẩn đoán đái tháo đường trung bình là 12,1±6,7 năm. Bệnh nhân có trung bình 2,5 bệnh mắc kèm và 23,5% cần sử dụng ít nhất 5 loại thuốc. Bệnh nhân có trung bình 5,5±1,8 triệu chứng lâm sàng, các triệu chứng như mệt mỏi, chán ăn, tê bì chân tay, chóng mặt xuất hiện ở trên 50% bệnh nhân. Khoảng một phần ba đối tượng nghiên cứu được kiểm soát tốt huyết áp, glucose máu, HbA1c và lipid máu. 83,9% có tổn thương thận đã có giảm mức lọc cầu thận. Kết luận: Bệnh nhân đái tháo đường cao tuổi có tổn thương thận cần sử dụng đồng thời nhiều loại thuốc trên lâm sàng, có nhiều triệu chứng lâm sàng cùng lúc và hầu hết đã có giảm mức lọc cầu thận. Vì vậy, trên lâm sàng cần tính mức lọc cầu thận thường quy cho đối tượng này nhằm phục vụ cho chẩn đoán và điều trị.
Từ khóa: đái tháo đường, người cao tuổi, tổn thương thận đái tháo đường, mức lọc cầu thận.
Chịu trách nhiệm chính: Nguyễn Ngọc Tâm
Ngày nhận bài: 15.9.2017
Ngày phản biện khoa học: 17.9.2017
Ngày duyệt bài: 22.9.2017
I. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một vấn đề sức khoẻ cộng đồng quan trọng, một trong bốn bệnh không lây nhiễm nằm trong mục tiêu ưu tiên hành động của các nhà lãnh đạo trên thế giới [1]. Điều này một phần là do sự thay đổi lối sống bao gồm giảm hoạt động thể lực, thời gian tĩnh tại nhiều, kèm theo đó là chế độ ăn không lành mạnh.
Biến chứng thận là một trong các biến chứng nguy hiểm do ĐTĐ gây ra [2]. Năm 2011, tại Mỹ, có khoảng 230 nghìn người bệnh đang phải điều trị suy thận do ĐTĐ bằng các phương pháp thay thế thận. ĐTĐ là nguyên nhân chính trong khoảng 44% bệnh nhân phát hiện mới mắc bệnh thận và là nguyên nhân của gần 50 nghìn trường hợp bắt đầu điều trị suy thận [2]. Nghiên cứu của Bailey R.A năm 2014 cho thấy tỉ lệ bệnh nhân ĐTĐ type 2 trên 65 tuổi có bệnh thận mạn tính là 61%, có giảm mức lọc cầu thận dưới 60ml/phút/1,73 m2 là 43,1% [3]. Bệnh thận mạn tính làm tăng nguy cơ hình thành bệnh tật và tử vong ở bệnh nhân ĐTĐ cao tuổi [4].
Ở nước ta hiện nay, đã có nhiều nghiên cứu về bệnh nhân ĐTĐ và các biến chứng được thực hiện, tuy nhiên các nghiên cứu trên bệnh nhân là người cao tuổi còn ít. Do đó, chúng tôi tiến hành nghiên cứu đề tài này nhằm mục tiêu mô tả một số đặc điểm lâm sàng và cận lâm sàng ở bệnh nhân đái tháo đường cao tuổi có tổn thương thận. Kết quả của nghiên cứu này cung cấp cho chúng ta có thêm dữ liệu cụ thể hơn về bệnh lý này ở người cao tuổi.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu
Đối tượng nghiên cứu là các bệnh nhân tuổi ≥60, được chẩn đoán đái tháo đường theo tiêu chuẩn ADA 2016 và có tổn thương thận theo tiêu chuẩn của NKF 2012 được khám và điều trị tại bệnh viện Bạch Mai và Bệnh viện Nội tiết Trung ương [5],[6]. Tiêu chuẩn loại trừ: Bệnh nhân đang có bệnh cấp tính nặng (nhiễm khuẩn huyết, hôn mê do tăng đường máu…); bệnh nhân không đồng ý tham gia nghiên cứu.
2.2 Thiết kế nghiên cứu
- Nghiên cứu mô tả cắt ngang
- Cỡ mẫu: Lựa chọn mẫu nghiên cứu theo phương pháp chọn mẫu ngẫu nhiên với cỡ mẫu thuận tiện.
2.3 Các chỉ tiêu nghiên cứu
- Thông tin chung về đối tượng nghiên cứu: tuổi, giới, trình độ học vấn.
- Tiền sử mắc bệnh: thời gian chẩn đoán bệnh ĐTĐ, tổn thương thận, bệnh lý mắc kèm, số loại thuốc đang dùng.
- Đặc điểm lâm sàng: triệu chứng lâm sàng đang xuất hiện (phù, mệt mỏi, ngứa da, uống nhiều, tiểu nhiều, đau ngực, chóng mặt, đau đầu, chán ăn, tê bì, giảm thị lực).
- Các chỉ số cận lâm sàng: Glucose máu, HbA1c, mức lọc cầu thận.
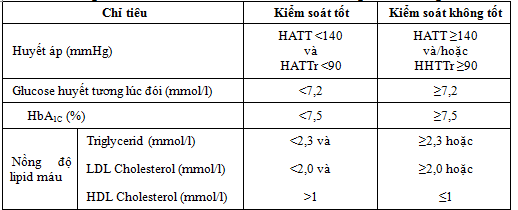
Đánh giá mức độ kiểm soát huyết áp, glucose máu, HbA1c và lipid máu dựa vào bảng sau:
Bảng 1: Mục tiêu kiểm soát một số các chỉ số lâm sàng, cận lâm sàng
 Phân tích số liệu
Phân tích số liệu
Số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 23. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ2 để phân tích mối liên quan giữa các biến. Sự khác biệt có ý nghĩa thống kê khi p < 0,05.
2.4 Đạo đức nghiên cứu
Bệnh nhân được giải thích rõ về mục đích của nghiên cứu. Các thông tin thu thập của bệnh nhân được bảo mật và chỉ được sử dụng phục vụ cho mục tiêu nghiên cứu.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm lâm sàng của đối tượng nghiên cứu
Nghiên cứu được thực hiện trên 149 bệnh nhân, tỷ lệ nam/nữ là 1,07, tuổi trung bình là 70,4 ± 7,3, cao tuổi nhất là 89 tuổi.
Thời gian chẩn đoán bệnh ĐTĐ và tổn thương thận
Bảng 2. Thời gian chẩn đoán bệnh đái tháo đường và tổn thương thận (N = 149)
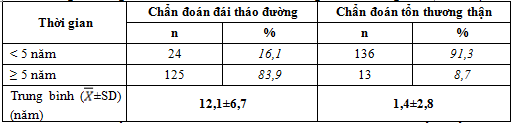 Thời gian được chẩn đoán ĐTĐ trung bình của các bệnh nhân ĐTĐ cao tuổi có tổn thương thận là 12,1±6,7 năm, có 4 bệnh nhân (2,7%) mắc mới ĐTĐ; đa số bệnh nhân được chẩn đoán ĐTĐ trên ≥10 năm (70,5%).
Thời gian được chẩn đoán ĐTĐ trung bình của các bệnh nhân ĐTĐ cao tuổi có tổn thương thận là 12,1±6,7 năm, có 4 bệnh nhân (2,7%) mắc mới ĐTĐ; đa số bệnh nhân được chẩn đoán ĐTĐ trên ≥10 năm (70,5%).
Thời gian được chẩn đoán có tổn thương thận trung bình của các bệnh nhân là 1,4 ± 2,8 năm. Hầu hết bệnh nhân được chẩn đoán dưới 5 năm, chiếm tỉ lệ 91,3%.
Bệnh lý mắc kèm của bệnh nhân ĐTĐ có tổn thương thận
Bảng 3. Phân bố bệnh nhân theo số bệnh lý kèm theo (N = 149)
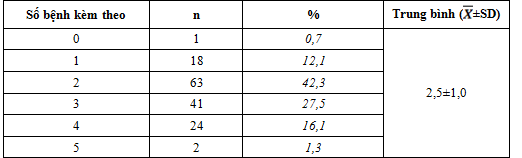 Bệnh nhân có trung bình 2,5±1,0 bệnh lý kèm theo, nhiều nhất là 5. Trong số các bệnh lý kèm theo tổn thương thận ĐTĐ, tăng huyết áp (THA) và rối loạn lipid máu (RLLM) là 2 bệnh lý hay gặp nhất với tỷ lệ tương ứng là 96% và 66,4%.
Bệnh nhân có trung bình 2,5±1,0 bệnh lý kèm theo, nhiều nhất là 5. Trong số các bệnh lý kèm theo tổn thương thận ĐTĐ, tăng huyết áp (THA) và rối loạn lipid máu (RLLM) là 2 bệnh lý hay gặp nhất với tỷ lệ tương ứng là 96% và 66,4%.
Đặc điểm bệnh nhân theo số lượng thuốc sử dụng hàng ngày
Bảng 4. Phân bố bệnh nhân theo số lượng thuốc sử dụng hàng ngày (N=149)
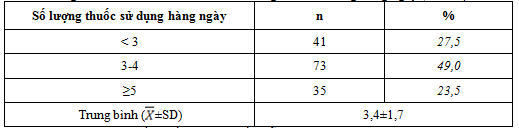 Bệnh nhân sử dụng nhiều nhất 10 loại thuốc mỗi ngày, có 27,5% bệnh nhân sử dụng ít hơn 3 loại thuốc, tỉ lệ bệnh nhân sử dụng từ 3 loại thuốc trở lên là 72,5%, tỉ lệ bệnh nhân sử dụng từ 5 loại thuốc trở lên là 23,5%.
Bệnh nhân sử dụng nhiều nhất 10 loại thuốc mỗi ngày, có 27,5% bệnh nhân sử dụng ít hơn 3 loại thuốc, tỉ lệ bệnh nhân sử dụng từ 3 loại thuốc trở lên là 72,5%, tỉ lệ bệnh nhân sử dụng từ 5 loại thuốc trở lên là 23,5%.
Triệu chứng lâm sàng của bệnh nhân ĐTĐ
Bệnh nhân có trung bình 5,5 ± 1,8 triệu chứng lâm sàng; trong đó nhóm bệnh nhân có trên 6 triệu chứng chiếm 28,2% và chỉ có 1 bệnh nhân (chiếm 0 ,7%) không có biểu hiện triệu chứng lâm sàng.
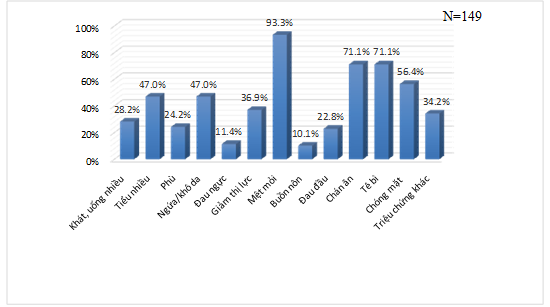
Biểu đồ 1. Phân bố bệnh nhân theo các triệu chứng lâm sàng
Bệnh nhân có trung bình 5,5±1,8 triệu chứng lâm sàng; trong đó nhóm bệnh nhân có trên 6 triệu chứng chiếm 28,2% và chỉ có 1 bệnh nhân không có biểu hiện triệu chứng lâm sàng (chiếm 0 ,7%). Các triệu chứng như mệt mỏi, chán ăn, tê bì chân tay, chóng mặt xuất hiện ở trên 50% bệnh nhân. Trong đó: mệt mỏi xuất hiện nhiều nhất ở 93,3% bệnh nhân, chán ăn và tê bì chân tay cao thứ hai cùng với tỉ lệ 71,1%.
Phân bố bệnh nhân theo mức độ kiểm soát một số chỉ số lâm sàng và cận lâm sàng
Đặc điểm bệnh nhân theo glucose máu, HbA1c và mức lọc cầu thận
Bảng 5. Đặc điểm bệnh nhân theo glucose máu, HbA1c và mức lọc cầu thận (N=149)
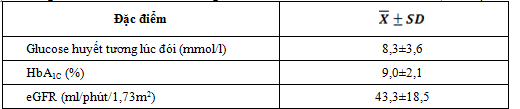 Nồng độ glucose huyết tương trung bình là 8,3±3,6 mmol/l, giá trị cao nhất là 18,3 mmol/l, giá trị thấp nhất là 3,6 mmol/l. Giá trị HbA1C trung bình là 9,0±2,1%, giá trị cao nhất là 14,7%, giá trị thấp nhất là 5,2%. Mức lọc cầu thận trung bình ở các bệnh nhân nghiên cứu là 43,3±18,5 ml/phút/1,73m2 da, thấp nhất là 6,1 ml/phút/1,73m2, 83,9% bệnh nhân có giảm mức lọc cầu thận
Nồng độ glucose huyết tương trung bình là 8,3±3,6 mmol/l, giá trị cao nhất là 18,3 mmol/l, giá trị thấp nhất là 3,6 mmol/l. Giá trị HbA1C trung bình là 9,0±2,1%, giá trị cao nhất là 14,7%, giá trị thấp nhất là 5,2%. Mức lọc cầu thận trung bình ở các bệnh nhân nghiên cứu là 43,3±18,5 ml/phút/1,73m2 da, thấp nhất là 6,1 ml/phút/1,73m2, 83,9% bệnh nhân có giảm mức lọc cầu thận
Bảng 6. Mức độ kiểm soát một số chỉ số lâm sàng và cận lâm sàng (N=149)
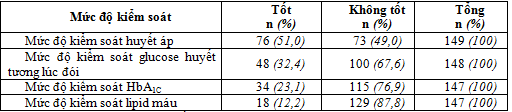 Giá trị trung bình của chỉ số HATT là 136,0±18,9 mmHg và HATTr là 77,9±10,4 mmHg với tỉ lệ bệnh nhân kiểm soát tốt là 51. Đa số bệnh nhân kiểm soát không tốt glucose huyết tương lúc đói và HbA1C với tỷ lệ tương ứng là 67,6% và 76,9%. Hầu hết bệnh nhân kiểm soát không tốt nồng độ lipid máu (87,8%).
Giá trị trung bình của chỉ số HATT là 136,0±18,9 mmHg và HATTr là 77,9±10,4 mmHg với tỉ lệ bệnh nhân kiểm soát tốt là 51. Đa số bệnh nhân kiểm soát không tốt glucose huyết tương lúc đói và HbA1C với tỷ lệ tương ứng là 67,6% và 76,9%. Hầu hết bệnh nhân kiểm soát không tốt nồng độ lipid máu (87,8%).
IV. BÀN LUẬN
Nghiên cứu của chúng tôi cho thấy, ở bệnh nhân ĐTĐ cao tuổi có tổn thương thận, thời gian chẩn đoán ĐTĐ trung bình là 12,1 ± 6,7 năm, phần lớn bệnh nhân phát hiện ĐTĐ ≥10 năm (70,5%); tương tự với một số nghiên cứu trước đây như Đỗ Trường Minh (2015) cho thấy thời gian chẩn đoán ĐTĐ của bệnh nhân người cao tuổi có tổn thương thận là 11,7±7,2 năm (62,3% bệnh nhân được chẩn đoán ĐTĐ ≥10 năm) [7]. Thời gian trung bình được chẩn đoán tổn thương thận của đối tượng nghiên cứu thấp hơn công bố của Alwakeel và cộng sự (2011) (3,9±3,8 năm) [8].
Trong nghiên cứu này, chúng tôi thấy các bệnh nhân ĐTĐ cao tuổi có tổn thương thận có trung bình 2,5±1,0 bệnh lý kèm theo.Trong số các bệnh lý kèm theo, tăng huyết áp và rối loạn lipid máu là 2 bệnh hay gặp nhất với tỉ lệ lần lượt là 96% và 66,4%. Kết quả này tương tự so với nghiên cứu của Đỗ Trường Minh (2015) (THA: 82%) [7]. Kết quả nghiên cứu của chúng tôi cũng cao hơn so với kết quả nghiên cứu của một số tác giả nước ngoài như Jeng C.J và cộng sự (2016) (THA: 77,4%, RLLM: 60,5%) [9]. Sự khác biệt này có thể là do nghiên cứu của chúng tôi được thực hiện trên đối tượng người cao tuổi.
Đồng thời với tỉ lệ bệnh nhân có nhiều bệnh lý kèm theo cao, nghiên cứu của chúng tôi cũng chỉ ra các bệnh nhân ĐTĐ cao tuổi có tổn thương thận phải sử dụng nhiều loại thuốc phối hợp để điều trị bệnh. Điều này cho thấy các bệnh nhân ĐTĐ cao tuổi có tổn thương thận trong nghiên cứu của chúng tôi dễ mắc nhiều bệnh mạn tính cùng nhau, phải sử dụng nhiều loại thuốc để điều trị; tương tự với mô tả của ADA (2017) đối với người cao tuổi mắc ĐTĐ.
Nghiên cứu của chúng tôi cho thấy các bệnh nhân có trung bình là 5,5±1,8 triệu chứng lâm sàng, trong đó có 59,1% bệnh nhân có 4-6 triệu chứng, 28,2% bệnh nhân trên 6 triệu chứng và chỉ có 12,8% bệnh nhân có ít hơn 4 triệu chứng, trong đó hầu như không có bệnh nhân nào không có triệu chứng lâm sàng (0,7%). Các triệu chứng như mệt mỏi (93,3%), chán ăn (71,1%), tê bì chân tay (71,1%), chóng mặt (56,4%) có trên phần lớn bệnh nhân. Kết quả của chúng tôi tương tự với kết quả của Nguyễn Thị Thanh Huyền và cộng sự (2011) với các triệu chứng cơ năng như hoa mắt chóng mặt hay tê bì chân tay cao nhất trong tổng số các triệu chứng (14,9% và 11,8%) [10]; phù hợp với đối tượng nghiên cứu của chúng tôi là bệnh nhân ĐTĐ cao tuổi có tổn thương thận, có nhiều bệnh lý kèm theo.
Trong nghiên cứu của chúng tôi, tỉ lệ bệnh nhân kiểm soát tốt huyết áp là 51%, cao hơn Trịnh Thị Thái (2013) về tỉ lệ bệnh nhân kiểm soát tốt huyết áp (33,4%) [11]. Có sự khác biệt có thể do sự khác biệt trong việc lựa chọn đối tượng nghiên cứu với mục tiêu kiểm soát huyết áp khác nhau.
Kiểm soát đường máu tốt sẽ góp phần làm giảm nguy cơ và làm chậm tiến triển của bệnh thận ĐTĐ [12]. Tỉ lệ bệnh nhân kiểm soát tốt nồng độ glucose huyết tương lúc đói <7,2 mmol/l và kiểm soát tốt HbA1c tương tự nghiên cứu của Nguyễn Văn Huy (2016) (31,7% và 21,7%) [13]. Điều này cho thấy mặc dù thời chẩn đoán ĐTĐ của đối tượng nghiên cứu tương đối dài nhưng việc kiểm soát đường máu vẫn còn là một khó khăn lớn.
Trong nghiên cứu của chúng tôi trên các bệnh nhân ĐTĐ cao tuổi có tổn thương thận, tỉ lệ bệnh nhân kiểm soát không tốt nồng độ lipid máu (87,8%) cao gấp hơn 7 lần tỉ lệ bệnh nhân kiểm soát tốt (12,2%). Kết quả này cho thấy việc kiểm soát nồng độ lipid máu ở bệnh nhân ĐTĐ cao tuổi có tổn thương thận là chưa tốt. Điều này, cùng với việc kiểm soát đường máu chưa tốt, đã góp phần làm tăng tỉ lệ bệnh nhân giảm mức lọc cầu thận ở bệnh nhân trong nghiên cứu của chúng tôi.
Trong nghiên cứu của chúng tôi, giá trị trung bình mức lọc cầu thận eGFR là 43,3±18,5 ml/phút/1,73m2, 83,9% bệnh nhân có giảm mức lọc cầu thận. Kết quả của chúng tôi có mức lọc cầu thận trung bình tương tự Đỗ Trường Minh (2015) (38,6±18,9 ml/phút/1,73m2, 88,6%) [7] hay Nguyễn Thị Lam Hồng (2006) (87,3% bệnh nhân giảm mức lọc cầu thận) [14].
V. KẾT LUẬN
Bệnh nhân đái tháo đường cao tuổi có tổn thương thận có thời gian chẩn đoán bệnh đái tháo đường tương đối dài, cần sử dụng nhiều loại thuốc phối hợp cùng lúc. Bệnh nhân có nhiều triệu chứng lâm sàng xuất hiện đồng thời, hay gặp nhất là mệt mỏi, chán ăn, tê bì và chóng mặt. Khoảng hai phần ba đối tượng nghiên cứu chưa được kiểm soát tốt huyết áp, glucose máu, HbA1c và lipid máu. Hầu hết bệnh nhân đái tháo đường cao tuổi có tổn thương thận đã có giảm mức lọc cầu thận.
TÀI LIỆU THAM KHẢO
- World Health Organization (2016). Global Report on Diabetes, 6.
- Centers for Disease Control and Prevention (2014). National Diabetes Statistics Report, 6.
- Bailey R.A, Wang Y, Zhu V et.al (2014). Chronic kidney disease in US adults with type 2 diabetes: an updated national estimate of prevalence based on Kidney Disease: Improving Global Outcomes (KDIGO) staging, BMC Research Notes, 7, DOI: 10.1186/1756-0500-7-415, Truy cập ngày Access Date.
- International Diabetes Federation (2013). Managing for older people with type 2 Diabetes Global guildeline, 6, 30-42, 47-50.
- American Diabetes Association (2016). Microvascular complications and foot care. Diabetes Care, 39 (suppl 1), 72-80, January 2016.
- National Kidney Foundation (2012). KDIGO 2012 Clinical Practice Guildeline for the Evoluation and Management of Chronic Kidney Disease. Kidney Interational Supplement, 3(1), January 2013, 19-62.
- Đỗ Trường Minh (2015). Nhận xét mối liên quan giữa thay đổi mức lọc cầu thận và sử dụng thuốc điều trị đái tháo đường ở bệnh nhân đái tháo đường type 2 cao tuổi, Khóa luận tốt nghiệp Bác sĩ Y khoa, Đại học Y Hà Nội.
- Alwakeel J.S, et al (2011). Factors affecting the progression of diabetic nephropathy and its complications: A single-center experience in Saudi Arabia. Annals of Saudi Medicine 31(3), May-Jun 2011, 236-242, https://ncbi.nlm.nih.gov/pmc/articles/PMC3119962/, 12/05/2017.
- Jeng C.J, Hsleh Y.T, Yang C.M et.al (2016). Diabetic Retinopathy in Patients with Diabetic Nephropathy: Development and Progression, PloS ONE, 11(8), August 26 2016, DOI:10.1371/journal.pone.0161897, Truy cập ngày Access Date.
- Nguyễn Thị Thanh Huyền, và cộng sự (2011). Biến chứng do đái tháo đường ở bệnh nhân điều trị tại bệnh viện Lão khoa Trung ương. Tạp chí nghiên cứu y học, 74(3), 6/2011.
- Trịnh Thị Thái (2013). Khảo sát biến chứng thận và một số yếu tố liên quan ở bệnh nhân đái tháo đường typ 2 cao tuổi tại Bệnh viện Lão khoa Trung ương, Luận văn Bác sĩ Chuyên khoa II, Đại học Y Hà Nội.
- American Diabetes Association (2017). Microvascular complications and foot care. Diabetes Care, 40 (1), 88-98.
- Nguyễn Văn Huy (2016). Khảo sát mức lọc cầu thận ở bệnh nhân bệnh thận đái tháo đường, Khóa luận tốt nghiệp Bác sĩ Y khoa, Đại học Y Hà Nội.
- Nguyễn Thị Lam Hồng (2006). Bước đầu nghiên cứu một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân đái tháo đường typs 2 có biến chứng thận điềutrị tại khoa Nội tiết-Đái tháo đường Bệnh viện Bạch Mai, Khóa luận tốt nghiệp Bác sĩ y khoa, Đại học Y Hà Nội.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

