ĐẶC ĐIỂM LÂM SÀNG VÀ CẬN LÂM SÀNG
U TUYẾN THƯỢNG THẬN TẠI BỆNH VIỆN ĐẠI HỌC Y HÀ NỘI
Nguyễn Thị Trà Giang1, Vũ Bích Nga1,2
1 Trường Đại học Y Hà Nội
2 Đơn vị Nội tiết – Hô hấp – Bệnh viện Đại học Y Hà Nội
DOI: 10.47122/vjde.2021.47.4
TÓM TẮT
Tổng quan: U tuyến thượng thận là một bệnh lý tương đối hiếm gặp. Tỉ lệ phát hiện ngày càng tăng do gia tăng tỉ lệ các khối u tuyến thượng thận phát hiện tình cờ. Biểu hiện trên lâm sàng những triệu chứng và hội chứng khác nhau tùy thuộc vào bản chất của khối u, là vùng tủy hay vùng vỏ, lành tính hay ác tính, tiết hormone hay không tiết. Mục tiêu: Nhận xét đặc điểm lâm sàng, cận lâm sàng của bệnh nhân u tuyến thượng thận. Đối tượng và phương pháp: 51 bệnh nhân được chẩn đoán u tuyến thượng thận tại Bệnh viện Đại học Y Hà Nội trong thời gian từ tháng 7/2018 đến tháng 10/2020. Kết quả: Nghiên cứu trên 51 bệnh nhân cho thấy tỉ lệ nữ/nam là 2,4:1, tuổi mắc bệnh chủ yếu thuộc nhóm 40 – 59 tuổi chiếm tỉ lệ 49%. Có 4 bệnh nhân u vỏ tuyến thượng thận có hội chứng Cushing, triệu chứng thường gặp là tăng huyết áp (75%), thay đổi hình thể, rạn da (50%), nghiệm pháp ức chế dexamethasone liều thấp qua đêm không ức chế được (100%). Có 13 bệnh nhân u vỏ tuyến thượng thận có hội chứng Conn, triệu chứng thường gặp là tăng huyết áp (69,2%), mỏi cơ chuột rút (30,8%), 100% bệnh nhân có tỉ số aldosterone/renin tăng. Có 4 bệnh nhân u tủy tuyến thượng thận với triệu chứng tăng huyết áp găp ở 100% bệnh nhân. Tỉ lệ u bên phải nhiều hơn bên trái lần lượt là 54,9% và 41,2%, có 3,9% bệnh nhân có u cả 2 bên. Đường kính trung bình trên CT/MRI là 28,9 ± 19,9 mm. Kết luận: Triệu chứng lâm sàng của u tuyến thượng thận đa dạng phụ thuộc vào bản chất của khối u, vùng vỏ hay vùng tủy, u tiết hay không tiết.
Từ khoá: u tuyến thượng thận.
ABSTRACT
Evaluation of clinical and laboratory features in adrenal mass at Hanoi Medical
University Hospital
Nguyen Thi Tra Giang1, Vu Bich Nga1,2.
Ha Noi medical university. Respiratory and Endocrine unit, Hospital of Ha Noi medical university
Background: Adrenal mass is a relatively rare pathology. Prevalence of adrenal mass are increasing due to an increase in the incidence of adrenal incidentaloma. Clinical manifestations of different symptoms and syndromes depending on localizing adrenal mass and distinguishing between benign and malignant lesions or functional and nonfunctional masses. Objectives: Describe clinical and laboratory features of adrenal mass. Methods: This cross-sectional study is carried out in 51 patients were diagnosed with adrenal mass managed at Hanoi Medical University hospital from July 2018 and October 2020. Results: The study of 51 patients showed that the female/male ratio was 2.4:1, the age of the disease was mainly in the 40-59 age group accounting for 49%. There are 4 patients with Cushing’s syndrome, the most common symptoms are hypertension (75%), facial roundness, weight gain around the midsection and upper back, thinning of your arms and legs, easy bruising and stretch marks (50%), low-dose dexamethasone suppression test is not inhibited (100%). There are 13 patients with Conn’s syndrome, the most common symptom being hypertension (69.2%), muscle cramps (30.8%), 100% of patients had an increased aldosterone/renin ratio. There are 4 pheochromocytoma patients with symptoms of hypertension in 100% of patients. The proportion of tumors on the right and on the left is 54.9% and 41.2%, and 3.9% of patients have tumors on both sides. The average diameter on CT/MRI is 28.9 ± 19.9 Conclusions: Clinical symptoms of adrenal mass depend on localizing adrenal mass and distinguishing between benign and malignant lesions or functional and nonfunctional masses.
Keywords: adrenal mass.
Chịu trách nhiệm chính: Nguyễn Thị Trà Giang Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0901782567
1. ĐẶT VẤN ĐỀ
Tuyến thượng thận (TTT) là tuyến nội tiết đóng vai trò sinh mạng của cơ thể. U tuyến thượng thận là một bệnh tương đối hiếm gặp. Tỷ lệ phát hiện u tuyến thượng thận khoảng 2 trên một triệu dân, giá trị này trên thực tế có thể cao hơn do sự gia tăng của các khối u tuyến thượng thận phát hiện tình cờ. Tỷ lệ u thượng thận phát hiện tình cờ dao động từ 2 – 10%,
tăng dần theo tuổi [1]. Bệnh lý u TTT biểu hiện trên lâm sàng những triệu chứng và hội chứng khác nhau tùy thuộc vào bản chất của khối u, là vùng tủy hay vùng vỏ, lành tính hay ác tính, tiết hormone hay không tiết. Điều trị u vỏ tuyến thượng thận gồm điều trị nội khoa và ngoại khoa. Để quyết định thành công trong điều trị một bệnh nhân u tuyến thượng thận, bệnh nhân cần được chẩn đoán một cách chính xác, chuẩn bị nội khoa cẩn thận trước mổ và theo dõi sát sau mổ.
Do đó, các bác sỹ lâm sàng cần có hiểu biết về u tuyến thượng thận, đặc biệt phải tùy theo từng loại u tiết ra các loại hormone khác nhau, gây ra các rối loạn khác nhau mà có biện pháp điều trị thích hợp. Trên thế giới và Việt Nam cũng có một số nghiên cứu về u tuyến thượng thận tuy nhiên các nghiên cứu chưa có nghiên cứu nào thực hiện tại Bệnh viện Đại học Y Hà Nội chúng tôi tiến hành nghiên cứu đề tài với mục tiêu: Nhận xét đặc điểm lâm sàng, cận lâm sàng của bệnh nhân u tuyến thượng thận.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: 51 bệnh nhân được chẩn đoán là u tuyến thượng thận tại bệnh viện Đại học Y Hà Nội từ tháng 7/2018 đến tháng 10/2020.
Thời gian nghiên cứu: Tháng 7/2018 đến tháng 10/2020.
Phương pháp nghiên cứu: Mô tả cắt ngang, tiến cứu kết hợp với hồi cứu. Cỡ mẫu: Chọn mẫu thuận tiện.
3. KẾT QUẢ NGHIÊN CỨU
Nghiên cứu của chúng tôi tiến hành trên 51 bệnh nhân, trong đó có 19 bệnh nhân tiến cứu, 32 bệnh nhân hồi cứu, kết quả cho thấy: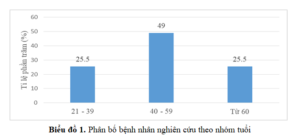
Nghiên cứu của chúng tôi có 15 bệnh nhân nam chiếm 29,4% và 36 bệnh nhân nữ chiếm 70,6%. Tỉ lệ nữ/nam là 2,4:1. Trong nhóm bệnh nhân nghiên cứu không có bệnh nhân nào dưới 20 tuổi, nhóm tuổi từ 40 – 59 chiếm tỉ lệ cao nhất với 49%.
Bảng 1. Đặc điểm lâm sàng của nhóm bệnh nhân nghiên cứu
| Bệnh lý | Triệu chứng | Số bệnh nhân (n) | Tỉ lệ (%) |
| U vỏ TTT tăng tiết aldosterone
(n = 13) |
Tăng huyết áp | 9 | 69,2 |
| Mỏi cơ, chuột rút | 4 | 30,8 | |
| Yếu cơ | 2 | 15,4 | |
| U vỏ TTT tăng tiết cortisol
(n = 4) |
THA | 3 | 75 |
| Thay đổi hình thể (béo trung
tâm) |
2 | 50 | |
| Mặt đỏ, tròn | 2 | 50 | |
| Rạn da | 2 | 50 | |
| Rối loạn kinh nguyệt | 3 | 75 | |
| U tủy thượng thận (n = 4) | Cơn THA kịch phát | 3 | 75 |
| Nhìn mờ | 1 | 25 | |
| Vã mồ hôi | 1 | 25 | |
| Hồi hộp đánh trống ngực | 2 | 50 |
Trong 13 bệnh nhân được chẩn đoán u vỏ TTT tăng tiết aldosterone có 9/13 bệnh nhân có THA, chiếm tỉ lệ 69,2%; triệu chứng mỏi cơ, chuột rút gặp ở 4/13 bệnh nhân; có 2 bệnh nhân vào viện trong tình trạng bị yếu cơ, chiếm tỉ lệ 15,4%. Trong 4 bệnh nhân được chẩn đoán u vỏ TTT tăng tiết cortisol, có 3 bệnh nhân tăng huyết áp, chiếm tỉ lệ 75%; chỉ có 2 bệnh nhân có thay đổi hình thể chiếm tỉ lệ 50%; rối loạn kinh nguyệt gặp ở 3 bệnh nhân, chiếm tỉ lệ 75%. Trong 4 bệnh nhân được chẩn đoán u tủy thượng thận, có 3 bệnh nhân có tiền sử THA cơn, chiếm tỉ lệ 75%; trong cơn chỉ có 1 bệnh nhân nhìn mờ, vã mồ hôi, chiếm tỉ lệ 25%.
Bảng 2. Kích thước u tuyến thượng thận trên CLVT/MRI theo từng loại u
| Bệnh lý | Min (mm) | Max (mm) | Kích thước trung bình | p | |
|
U tăng tiết hormon (n=21) |
U tăng tiết cortisol (n=4) | 27 | 33 | 30 ± 2,9 |
0,754 |
| U vỏ TTT tăng tiết aldosterone (n=13) | 11 | 80 | 26,2 ± 19,4 | ||
| U tủy TTT (n=4) | 31 | 66 | 42,2 ± 16,0 | ||
| U không bài tiết (n=30) | 10 | 100 | 28,2 ± 21,7 | ||
| Tổng | 10 | 100 | 28,9 ± 19,9 | ||
Nghiên cứu của chúng tôi có 28/51 bệnh nhân u bên phải chiếm 54,9%, 21/51 bệnh nhân u bên trái chiếm 41,2%, có 2/51 bệnh nhân có u 2 bên chiếm tỉ lệ 3,9%.
Nhìn chung kích thước trung bình của các loại u không chênh lệch nhau đáng kể. Kích thước trung bình của nhóm u TTT tăng tiết hormon là 30,0 ± 17,5mm lớn hơn nhóm u TTT không bài tiết, tuy nhiên sự khác biệt không có ý nghĩa thống kê với p = 0,754.Trong đó, bệnh nhân được chẩn đoán là u tủy thượng thận có kích thước trung bình lớn nhất là 42,2 ± 16,0mm.
Bảng 3. Nồng độ cortisol 8h sáng của nhóm bệnh nhân nghiên cứu
| Bệnh lý | Trung bình (nmol/l) | Giá trị nhỏ nhất – Giá trị lớn nhất |
| U vỏ TTT tăng tiết cortisol | 386,5 ± 215,9 | 214 – 681 |
| U vỏ TTT tăng tiết aldosterone | 305,1 ± 136,7 | 66 – 581 |
| U tủy thượng thận | 366,2 ± 172,2 | 202 – 600 |
| U TTT không bài tiết | 295,9 ± 123,5 | 130 – 604 |
| Tổng | 310,9 ± 136,9 | 66 – 681 |
Trung bình nồng độ cortisol lúc 8 giờ sáng của nhóm bệnh nhân u vỏ TTT tăng tiết cortisol lớn nhất với giá trị là 386,5 ± 215,9, nhỏ nhất là 214, lớn nhất là 681 nmol/l. Trong đó có 1 bệnh nhân có nồng độ cortisol cao hơn ngưỡng giá trị của quần thể (> 620 nmol/l). Nhóm bệnh nhân u vỏ TTT tăng tiết aldosterone có 1 bệnh nhân cortisol 8h sáng là 66 nmol/l, bệnh nhân này vừa tiêm corticoid tại khớp cách 2 ngày và có nồng độ ACTH bình thường.
Bảng 4. Nghiệm pháp ức chế dexamethasone 1mg qua đêm (n = 20)
|
Bệnh lý |
Nghiệm pháp ức chế dexamethason liều thấp qua đêm |
p |
|||
| Ức chế được | Không ức chế được | ||||
| n | % | n | % | ||
| U TTT không bài tiết | 10 | 100 | 0 | 0 | 0,087 |
| U vỏ TTT tăng tiết aldosterone | 6 | 100 | 0 | 0 | 0,267 |
| U vỏ TTT tăng tiết cortisol | 0 | 0 | 4 | 100 | <0,001 |
| U tủy thượng thận | 0 | 0 | 0 | 0 | |
| Tổng | 16 | 80% | 4 | 20% | |
Trong 51 bệnh nhân nghiên cứu chỉ có 20 bệnh nhân được thực hiện nghiệm pháp ức chế dexamethason liều thấp qua đêm. Trong đó, ở nhóm bệnh nhân u vỏ TTT tăng tiết cortisol có 4 bệnh nhân có kết quả nồng độ cortisol không ức chế được sau nghiệm pháp, chiếm tỉ lệ 100%. Sự khác biệt này có ý nghĩa thống kê với p <0,001.
Bảng 5. Nồng độ Aldosteron, renin huyết thanh theo từng loại u
|
Bệnh lý |
Tỉ số aldosteron/renin |
p |
|||
| Dưới 3,7 | Từ 3,7 trở lên | ||||
| n | % | n | % | ||
| U TTT không bài tiết | 5 | 100 | 0 | 0 | |
| U vỏ TTT tăng tiết aldosterone | 0 | 0 | 13 | 100 | <0,001 |
| U vỏ TTT tăng tiết cortisol | 1 | 100 | 0 | 0 | |
| U tủy thượng thận | 1 | 100 | 0 | 0 | |
| Tổng | 7 | 35 | 13 | 65 | |
Có 13/20 bệnh nhân có chỉ số Aldosterone/renin > 3,7, chiếm tỉ lệ 65%; có 13/21 bệnh nhân có nồng độ aldosterone cao hơn 20 ng/dl. Tất cả bệnh nhân có chỉ số aldosterone/renin cao hơn 3,7 đều thuộc nhóm u vỏ TTT có tăng tiết aldosterone.
Bảng 6. Nồng độ catecholamine niệu 24 giờ của nhóm bệnh nhân
| Nồng độ catecholamine niệu 24 giờ | Nhóm nghiên cứu | ||
| n | % | ||
| Adrenalin (µg/24h) (n=28) | Bình thường (< 20) | 23 | 82,1 |
| Giới hạn cao (20-35) | 1 | 3,6 | |
| Cao (>35) | 4 | 14,3 | |
| Noradrenalin (µg/24h) (n=28) | Bình thường (<80) | 27 | 96,4 |
| Giới hạn cao (80-170) | 1 | 3,6 | |
| Cao (>170) | 0 | 0 | |
| Dopamin (µg/24h) (n=28) | Bình thường (<400) | 23 | 82,1 |
| Giới hạn cao (400-700) | 4 | 14,3 | |
| Cao (>700) | 1 | 3,6 | |
| Metaenphrin niệu (µg/24h)
(n=3) |
Bình thường | 3 | 100 |
| Cao (>400) | 0 | 0 | |
Trong những bệnh nhân được làm xét nghiệm về cateholamin nước tiểu, chúng tôi thấy có 5 bệnh nhân tăng nồng độ catecholamine đủ ngưỡng chẩn đoán u tủy thượng thận. Trong đó có 4 bệnh nhân tăng nồng độ Adrenalin, chỉ có 1 bệnh nhân tăng nồng độ dopamine, không có bệnh nhân nào tăng nồng độ noradrenalin và metaenphrin niệu.
4. BÀN LUẬN
- Đặc điểm lâm sàng
Trong nghiên cứu của chúng tôi, u tuyến thượng thận gặp ở nữ nhiều hơn nam với tỉ lệ nữ:nam là 2,4:1. Kết quả nghiên cứu của chúng tôi cũng tương đồng với các nghiên cứu khác như nghiên cứu của tác giả Waife (2018), Dương Thị Mai Chi (2015) [2],[3].
Có 4 bệnh nhân u vỏ tuyến thượng thận có hội chứng Cushing. Hầu hết các bệnh nhân này đều có biểu hiện lâm sàng của hội chứng Cushing như: tăng huyết áp, thay đổi hình thể, rạn da tím vùng bụng, đùi, rậm lông, trứng cá, rối loạn kinh nguyệt ở nữ.
Kết quả chúng tôi cho thấy tỉ lệ bệnh nhân tăng huyết áp là 75%; thay đổi hình thể như béo bụng, tay chân nhỏ, mặt tròn đỏ, rạn da tím đỏ vùng bụng đùi chỉ gặp ở 50% bệnh nhân; 75% bệnh nhân có rối loạn kinh nguyệt.
Trong 13 bệnh nhân u vỏ tuyến thượng
thận tăng tiết aldosteron có 69,2% bệnh nhân có triệu chứng tăng huyết áp. Tăng huyết áp trong cường aldosterone nguyên phát có thể gây các biến chứng ở cơ quan đích, làm phá hủy mạch máu, làm dày và xơ hóa thành mạch, gây các biến cố về tim mạch kể cả khi huyết áp đã được kiểm soát tốt bằng thuốc [4]. Trong 4 bệnh nhân được chẩn đoán là u tủy thượng thận có 4/4 bệnh nhân chiếm 100% có THA, trong đó khai thác tiền sử có tính chất cơn gặp ở 3/4 bệnh nhân chiếm tỉ lệ 75%, các triệu chứng như vã mồ hôi, hồi hộp đánh trống ngực, đau ngực, đau bụng chỉ gặp 25% bệnh nhân. So với các nghiên cứu trước đây của các tác giả Đỗ Trung Quân (1995), Lê Thị Vân Anh (2007) và Dương Thị Mai Chi (2015), ở nghiên cứu của chúng tôi các triệu chứng của bệnh nhân không điển hình, đầy đủ bằng, có thể là do cỡ mẫu của chúng tôi còn nhỏ, mặt khác ngày nay bệnh nhân đi khám sớm hơn nên không thấy những trường hợp điển hình như y văn mô tả.
4.2. Đặc điểm cận lâm sàng
Hiệp hội nội tiết Mỹ và hiệp hội phẫu thuật nội soi Mỹ đưa ra khuyến cáo trong Guideline 2009, tất cả bệnh nhân u tuyến thượng thận phát hiện tình cờ đều cần được sàng lọc tình trạng tăng tiết cortisol bằng NPUC bằng dexamethasone 1 mg qua đêm, rồi tiếp tục làm 1 trong 3 xét nghiệm sau để chẩn đoán xác định: định lượng nồng độ cortisol trong nước tiểu 24 giờ, định lượng cortisol trong nước bọt ban đêm, NPUC dexamethasone liều thấp 2 ngày [5].
Do một vài khó khăn nên xét nghiệm cortisol máu 20h, NPUC dexamethasone liều thấp qua đêm không được thực hiện trên tất cả đối tượng nghiên cứu, chỉ có 20 bệnh nhân được làm NPUC dexamethasone trong đó có 4 bệnh nhân có kết quả nồng độ cortisol không ức chế được sau nghiệm pháp đều thuộc nhóm u vỏ tuyến thượng thận có tăng tiết cortisol.
Cường aldosterone tiên phát đặc trưng bởi tăng nồng độ aldosteron huyết tương và tăng tỉ số nồng độ aldosterone/ hoạt độ renin huyết tương. Nồng độ aldosterone máu bị ảnh hưởng bởi nhiều yếu tố như tư thế nằm, giới tính, thời gian trong ngày, cách lấy mẫu, có bệnh thận, các thuốc gây tăng hoặc hạ kali máu, chế độ ăn hạn chế hay tăng nhập muối, tuổi cao, phụ nữ có thai hoặc trong chu kì kinh nguyệt. Do đó không căn cứ riêng aldosterone tăng hoặc riêng renin giảm để chẩn đoán hội chứng Conn mà phải dựa vào tỉ số aldosteron/renin [6].
5. KẾT LUẬN
- U tuyến thượng thận gặp ở nữ nhiều hơn nam, nữ/nam là 2,4:
- Trong các u tuyến thượng thận có 13 bệnh nhân mắc hội chứng Conn (25,5%), 4 bệnh nhân mắc hội chứng Cushing (7,8%), 4 bệnh nhân u tủy tuyến thượng thận (7,8%) và có 30 bệnh nhân u thượng thận không bài tiết (58,8%).
- Triệu chứng lâm sàng của u tuyến thượng thận đa dạng, phụ thuộc vào loại hormon mà khối u bài tiết. Xét nghiệm hormon có giá trị quan trọng trong chẩn đoán bệnh.
- Tỉ lệ u bên phải nhiều hơn bên trái, có 2 bệnh nhân có u 2 bên chiếm tỉ lệ 3,9%; đường kính u trung bình trên CT là 28,9 ± 19,9
TÀI LIỆU THAM KHẢO
- Mansmann , Lau J., Balk E., et al. (2004). The Clinically Inapparent Adrenal Mass: Update in Diagnosis and Management. Endocr Rev, 25(2), 309– 340.
- Waife , Gaur S., Burgess N., et al. (2018). Management outcome of phaeochromocytoma over 10 years (2008- 2018) in a Tertiary Centre, UK. BioScientifica.
- Dương Thị Mai Chi (2015), Nhận xét đặc điểm lâm sàng, cận lâm sàng trước và sau phẫu thuật của bệnh nhân u vỏ tuyến thượng thận. Luận văn tốt nghiệp bác sỹ nội trú, Trường Đại học Y Hà Nội.
- Funder W., Carey R.M., Mantero F., et al. (2016). The Management of Primary Aldosteronism: Case Detection, Diagnosis, and Treatment: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab, 101(5), 1889–1916.
- Zeiger M.A., Thompson B., Duh Q.-Y., et al. (2009). American Association of Clinical Endocrinologists and American Association of Endocrine Surgeons Medical Guidelines for the Management of Adrenal Incidentalomas: executive summary of recommendations. Endocr Pract, 15(5), 450–453.
- Fassnacht M., Arlt , Bancos I., et al. (2016). Management of adrenal incidentalomas: European Society of Endocrinology Clinical Practice Guideline in collaboration with the European Network for the Study of Adrenal Tumors. European Journal of Endocrinology, 175(2), G1–G34.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

