ĐÁNH GIÁ KẾT QUẢ SAU PHẪU THUẬT U TUYẾN CẬN GIÁP
Nguyễn Thị Phương Trang, Đỗ Trung Quân
Đại học Y Hà Nội
ABSTRACT
Result of primary parathyroid tumor sugery
Objectives: Evaluating the result of primary parathyroid tumor sugery at Hữu Nghị hospital. Subjects: 25 patients diagnosed primary hyperparathyroidism at Hữu Nghị hospital, from Januray 2014 to June 2018. Method: Retrospective study. Results: There was 13 patients had parathyroid tumor sugery. After sugery, we found that: all of patients had one tumor, almost were at lower lobe, in which the right side was popular (53,8%). The smallest tumor was 0,9cm, the biggest one was 3cm. There was no correlation between PTH and calcium level as well as PTL level and the diameter of tumor. (p > 0,05).
TÓM TẮT
Mục tiêu: Đánh giá kết quả sau phẫu thuật của u tuyến cận giáp nguyên phát tại Bệnh viện Hữu Nghị. Đối tượng và phương pháp nghiên cứu: 25 bệnh nhân được chẩn đoán cường cận giáp nguyên phát điều trị tại Bệnh viện Hữu Nghị, thời gian từ tháng 1 năm 2014 đến tháng 6 năm 2018. Nghiên cứu hồi cứu và tiến cứu theo dõi dọc, mô tả. Kết quả: Trong nghiên cứu của chúng tôi, có 13 bệnh nhân được phẫu thuật cắt u cận giáp. Sau phẫu thuật chúng tôi thấy: Tất cả các bệnh nhân đều có 1 u, hầu hết các khối u cận giáp phát triển ở phía dưới, trong đó vị trí dưới phải chiếm ưu thế hơn cả, 53,8%.Kích thước khối u nhỏ nhất là 0,9cm, lớn nhất là 3cm, trung bình là 1,377±0,577cm.Không có tương quan giữa nồng độ PTH và canxi máu trước phẫu thuật (p = 0,415 > 0,05).Có sự tương quan không có ý nghĩa thống kê giữa nồng độ PTH máu trước phẫu thuật và kích thước khối u, với r=-0,067 p=0,827>0,05.
Chịu trách nhiệm chính: Đỗ Trung Quân
Ngày nhận bài: 01/4/2019
Ngày phản biện khoa học: 16/4/2019
Ngày duyệt bài: 30/4/2019
1.ĐẶT VẤN ĐỀ
Tuyến cận giáp là tuyến nội tiết của cơ thể, tiết ra parathyroid hormone (PTH), có vai trò quan trọng trong chuyển hóa canxi và phospho. PTH có nhiệm vụ duy trì nồng độ bình thường của hai chất này trong máu. Rối loạn chuyển hóa canxi và phospho dẫn đến tổn thương nhiều cơ quan, chủ yếu là thận và xương.
Chính vì vậy, tuyến cận giáp còn được coi là tuyến nội tiết sinh mạng của cơ thể. Cường tuyến cận giáp nguyên phát là một rối loạn nội tiết không phải hiếm gặp, do một hoặc nhiều tuyến cận giáp tăng hoạt động gây tăng tiết PTH, hậu quả làm tăng canxi máu, dẫn đến tổn thương các cơ quan đích. Bệnh có thể được điều trị khỏi hẳn khi được chẩn đoán sớm và cắt bỏ khối u tuyến cận giáp. Theo thống kê của Hội Nội tiết Hoa Kỳ, cường cận giáp nguyên phát chiếm tỷ lệ 1-4/1000 dân, chiếm đa số trong các nguyên nhân gây tăng canxi máu.
Tuổi mắc bệnh trung bình là 55 tuổi (thường sau 50 tuổi), có thể gặp ở người nam trẻ. Tuy nhiên, ở các nước đang phát triển, tỷ lệ cường cận giáp được báo cáo còn thấp, bệnh nhân thường được phát hiện bệnh muộn khi các triệu chứng lâm sàng đã rõ ràng. Nguyên nhân được cho là bệnh thường bị bỏ sót do ở giai đoạn sớm triệu chứng lâm sàng đa dạng và không điển hình, dễ chẩn đoán nhầm với các bệnh khác và không có xét nghiệm ion đồ thường quy để phát hiện tình trạng tăng canxi máu.
Cũng giống như các nước đang phát triển khác, tại Việt Nam, cường cận giáp nguyên phát hiện tại chưa được chú ý chẩn đoán sớm và chưa có nhiều nghiên cứu đánh giá cũng như báo cáo thống kê đầy đủ về tình trạng bệnh này [1].
Chính vì vậy, chúng tôi tiến hành nghiên cứu đề tài này với mục tiêu: Đánh giá kết quả sau phẫu thuật của u cận giáp nguyên phát tại Bệnh viện Hữu Nghị.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1.Đối tượng nghiên cứu
Gồm 25 bệnh nhân được chẩn đoán cường cận giáp nguyên phát điều trị tại Bệnh viện Hữu Nghị, thời gian từ tháng 1 năm 2014 đến tháng 6 năm 2018.
2.1.1.Tiêu chuẩn chọn bệnh nhân
- Bệnh nhân được chẩn đoán cường cận giáp, có kết quả xét nghiệm canxi máu và PTH máu tăng. Cường cận giáp tiên phát được chẩn đoán trong các trường hợp sau:
- Tăng canxi máu và PTH máu có triệu chứng lâm sàng như viêm xương xơ – nang, gãy xương lâu lành, loãng xương, sỏi thận, viêm giác mạc hình dải…
- Cường cận giáp không có triệu chứng : Tăng canxi máu không có triệu chứng được phát hiện bằng sàng lọc định lượng canxi máu thường quy hoặc canxi máu ở ngưỡng bình thường cao kèm theo có giảm mật độ xương; hoặc PTH máu cao hoặc ở giới hạn cao của khoảng giá trị bình thường.
- Bệnh nhân được khám lâm sàng, làm các xét nghiệm định lượng canxi máu, PTH máu, siêu âm ổ bụng, đo mật độ xương, siêu âm vùng cổ để phát hiện u cận giáp, xạ hình tuyến cận giáp, CT và/hoặc MRI tuyến cận giáp.
- Với nhóm bệnh nhân được phẫu thuật cắt tuyến cận giáp : bệnh nhân sau phẫu thuật cắt tuyến cận giáp có kết quả giải phẫu bệnh khối u tuyến cận giáp, xét nghiệm định lượng lại canxi máu, PTH máu sau 24h, 1 tuần và 3 tháng.
- Có hồ sơ bệnh án lưu trữ, ghi chép đầy đủ các phần trong bệnh án.
- Bệnh nhân đồng ý tham gia nghiên cứu.
2.1.2.Tiêu chuẩn loại trừ
- Bệnh nhân suy thận mạn. Bệnh nhân có các bệnh lý ác tính của xương : đa u tủy xương, ung thư di căn xương hoặc bệnh nhân được chẩn đoán sarcoidosis. Bệnh nhân mắc các bệnh nội tiết khác : nhiễm độc giáp, u tủy thượng thận, bệnh Addison, các khối u tế bào tiểu đảo. Bệnh nhân sử dụng các thuốc : vitamin A, vitamin D, lợi tiểu nhóm thiazid, lithium, estrogen và kháng estrogen. Bệnh nhân có tăng calci máu – hạ calci niệu gia đình. Bệnh nhân mắc các bệnh khác : bất động, hội chứng sữa – kiềm, nuôi dưỡng bằng truyền dịch. Kết quả thăm dò chẩn đoán hình ảnh chưa khẳng định được bệnh nhân có u cận giáp. Bệnh nhân không đồng ý tham gia nghiên cứu.
2.2.Phương pháp nghiên cứu: Nghiên cứu hồi cứu và tiến cứu theo dõi dọc, mô tả
2.3.Mẫu nghiên cứu : Mẫu thuận tiện.
2.4.Các thông số nghiên cứu: Tuổi, giới, lý do khám bệnh, triệu chứng lâm sàng: biểu hiện xương, biểu hiện thận, biểu hiện tiêu hoá….Xét nghiệm cận lâm sàng: canxi toàn phần, canxi ion hoá, PTH máu, nồng độ 25-OH vitamin D, phospho. Chỉ số T-score. Siêu âm tuyến cận giáp. CT/MRI vùng cổ tìm u cận giáp. Xạ hình tuyến cận giáp. Kết quả giải phẫu bệnh sau mổ u cận giáp.
2.5. Xử lý số liệu: xử lý bằng phần mềm SPSS 20.0
3. KẾT QUẢ
3.1. Đặc điểm chung của đối tượng nghiên cứu
3.1.1. Tuổi
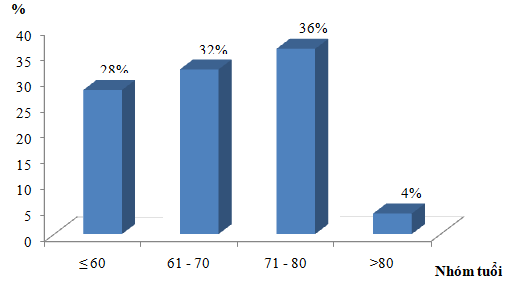
Biểu đồ 4.1. Tuổi của đối tượng nghiên cứu
Nhận xét: Tuổi trung bình của bệnh nhân trong nhóm nghiên cứu là 66,52 ± 10,92 tuổi, trong đó bệnh nhân trẻ tuổi nhất là 39 tuổi và có một bệnh nhân cao tuổi nhất là 85 tuổi.
3.1.2.Giới
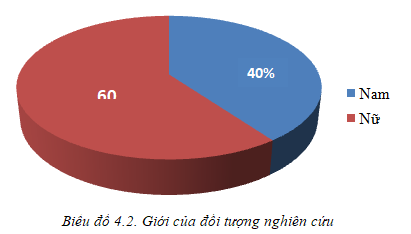
Biểu đồ 4.2. Giới của đối tượng nghiên cứu
Nhận xét: Nữ giới chiếm 60% với 15 bệnh nhân và nam giới là 40% với 10 bệnh nhân, tỷ lệ nữ : nam = 1,5 : 1.
3.2.Kết quả phẫu thuật
Trong nghiên cứu của chúng tôi, có 13 bệnh nhân được phẫu thuật cắt u cận giáp. Đánh giá về kết quả sau phẫu thuật cắt u như sau :
3.2.1. Vị trí khối u
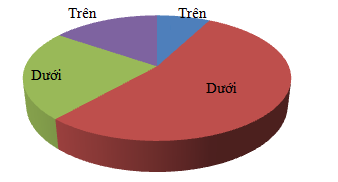
Biểu đồ 4.3. Vị trí khối u
Nhận xét: Tất cả các bệnh nhân đều có 1 u, hầu hết các khối u cận giáp phát triển ở phía dưới, trong đó vị trí dưới phải chiếm ưu thế hơn cả, 53,8%.
3.2.2. Kích thước khối u
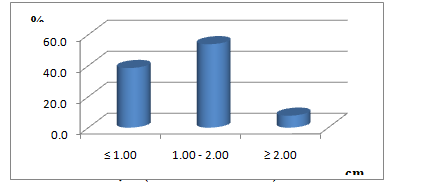
Biểu đồ 4.4. Kích thước khối u
Nhận xét: Kích thước khối u nhỏ nhất là 0,9cm, lớn nhất là 3cm, trung bình là 1,377±0,577cm.
3.2.3. Tương quan giữa nồng độ PTH và canximáu trước phẫu thuật
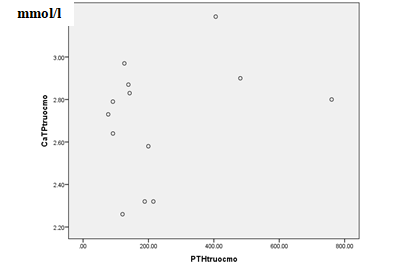
Biểu đồ 4.5. Tương quan giữa nồng độ PTH và canxi máu trước phẫu thuật
Nhận xét: Có sự tương quan không có ý nghĩa thống kê giữa nồng độ PTH và canxi máu trước phẫu thuật, với r = 0,248 p = 0,415 > 0,05.
4.2.4 Tương quan giữa nồng độ PTH máu trước phẫu thuật và kích thước khối u
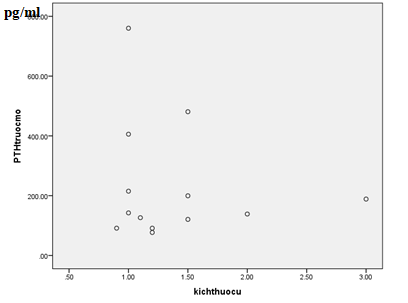 Biểu đồ 4.6. Tương quan giữa nồng độ PTH máutrước phẫu thuật
Biểu đồ 4.6. Tương quan giữa nồng độ PTH máutrước phẫu thuật
và kích thước khối u
Nhận xét: Có sự tương quan không có ý nghĩa thống kê giữa nồng độ PTH máu trước phẫu thuật và kích thước khối u, với r = – 0,067 p = 0,827 > 0,05.
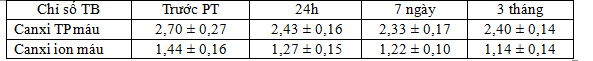
3.2.5. Nồng độ canxi máu sau phẫu thuật 24h, 7 ngày, 3 tháng
Bảng 3.1. Nồng độ canxi máu sau phẫu thuật 24h, 7 ngày, 3 tháng (mmol/l)
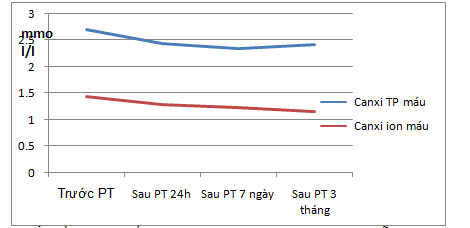 Biểu đồ 4.7. Sự biến động trung bình canxi máu trước phẫu thuật,
Biểu đồ 4.7. Sự biến động trung bình canxi máu trước phẫu thuật,
sau phẫu thuật 24h, 7 ngày, 3 tháng.
Nhận xét: Có sự giảm nồng độ canxi máu sau phẫu thuật 1 ngày, 7 ngày và 3 tháng so với trước khi phẫu thuật với p lần lượt là 0,001, 0,024, 0,004 < 0,05, ĐTC 95%.
3.2.6. Nồng độ PTH máu sau phẫu thuật 24h, 7 ngày, 3 tháng
Bảng 3.2. Nồng độ PTH máu sau phẫu thuật 24h, 7 ngày, 3 tháng (pg/ml)
![]()
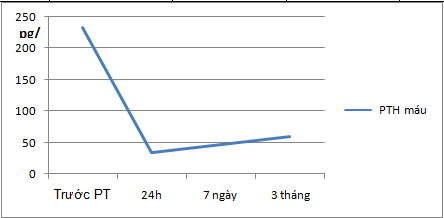 Biểu đồ 4.8. Sự biến động trung bình PTH máu trước phẫu thuật, sau phẫu thuật 24h, 7 ngày, 3 tháng.
Biểu đồ 4.8. Sự biến động trung bình PTH máu trước phẫu thuật, sau phẫu thuật 24h, 7 ngày, 3 tháng.
Nhận xét: Có sự giảm nồng độ PTH máu sau phẫu thuật 1 ngày, 7 ngày và 3 tháng so với trước khi phẫu thuật với p lần lượt là 0,008, 0,042, 0,005< 0,05, ĐTC 95%.
3.2.7. Kết quả giải phẫu bệnh
Bảng 3.3. Kết quả giải phẫu bệnh
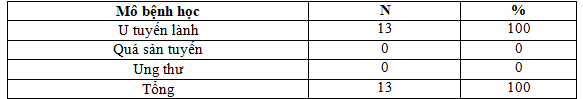 Nhận xét: Tất cả bệnh nhân được phẫu thuật u cận giáp đều có kết quả giải phẫu bệnh là u tuyến lành.
Nhận xét: Tất cả bệnh nhân được phẫu thuật u cận giáp đều có kết quả giải phẫu bệnh là u tuyến lành.
4. BÀN LUẬN
4.1. Đặc điểm chung của đối tượng nghiên cứu
4.1.1.Tuổi
Nhóm bệnh nhân nghiên cứu của chúng tôi có tuổi trung bình là 66,52 ± 10,92 tuổi, trong đó có 1 bệnh nhân trẻ tuổi nhất là 39 tuổi và 1 bệnh nhân cao tuổi nhất là 85 tuổi. Hầu hết các bệnnh nhâ trong nhóm nghiên cứu có độ tuổi trong khoảng 61-80 (chiếm 68%), có xu hướng mắc bệnh tăng dần theo tuổi với nhóm mắc bệnh có độ tuổi 71-80 cao nhất, tiếp theo là nhóm tuổi 61-70 với tỷ lệ lần lượt là 36% và 32%. Các nghiên cứu đã chỉ ra rằng, có sự khác biệt về tuổi chẩn đoán ở các nước đang phát triển và các nước phương Tây [1]. Các báo cáo ở người da trắng thì tuổi lúc chẩn đoán là 55-62 tuổi [2],[3].
Theo Liu và cộng sự báo cáo tuổi trung bình nhóm bệnh nhân cường cận giáp tiên phát tại Mỹ là 66,4 ± 12,4 [4]. Ở các nước đang phát triển như Trung Quốc, Ấn Độ, Brazile tuổi chẩn đoán trẻ hơn [5]. Tại Việt Nam, nghiên cứu của Phạm Thị Mỹ Thuần và Vũ Trung Lương về tuổi của bệnh nhân mắc cường cận giáp nguyên phát cũng tương đồng với các nghiên cứu tại các nước đang phát triển với độ tuổi trung bình của bệnh nhân lần lượt là 55,5 và 47,8 tuổi [6].
Như vậy, tuổi bệnh nhân trong nghiên cứu của chúng tôi tương đồng với kết quả các nghiên cứu tại Mỹ và các nước phương Tây và cao hơn so với các nghiên cứu trong nước cũng như tại các nước đang phát triển khác. Có sự khác biệt như vậy do địa điểm nghiên cứu của chúng tôi là tại Bệnh viện Hữu Nghị, đối tượng phục vụ là hầu hết các bệnh nhân có độ tuổi > 60, do đó quần thể nghiên cứu có tuổi cao hơn so với tuổi của bệnh nhân trong các nghiên cứu khác dẫn đến làm tăng thêm số tuổi của nhóm bệnh nhân mắc bệnh.
4.1.2. Giới
Các nghiên cứu trên thế giới đều chỉ ra rằng, nữ mắc bệnh cao hơn nam giới với tỷ lệ 2 – 3/1. Theo Kanis, cường cận giáp nguyên phát thường xảy ra ở phụ nữ trong những năm đầu mãn kinh có thể do thiếu estrogen và/hoặc progestoren. Điều trị hormon thay thế có thể làm hạ canxi máu ở phụ nữ mãn kinh có cường cận giáp [7]. Trong nghiên cứu của chúng tôi, số lượng bệnh nhân nữ cũng cao hơn nam với 15 bệnh nhân nữ và 10 bệnh nhân nam, tuy nhiên tỷ lệ nữ : nam thấp hơn so với các nghiên cứu khác là 1,5:1.
Nghiên cứu tại bệnh viện Bạch Mai cho kết quả nữ/nam là 2,2/1, tại Trung Quốc từ 2000- 2010 là 2,07/1, tại Mỹ từ 2010 đến 2013 là 3 – 4,5/1. Nguyên nhân do bản thân quần thể nghiên cứu của chúng tôi có nhóm bệnh nhân nam cao hơn so với nữ dẫn đến số lượng bệnh nhân nữ trong nhóm nghiên cứu thấp hơn so với các nghiên cứu khác. Tuy nhiên, nghiên cứu của chúng tôi cũng đồng khẳng định rằng cường cận giáp nguyên phát hay gặp ở nữ giới hơn nam giới, đặc biệt là phụ nữ sau mãn kinh.
4.2. Kết quả phẫu thuật
4.2.1.Vị trí khối u
Theo các thống kê, hầu hết u cận giáp xuất hiện ở các tuyến cận giáp dưới. Báo cáo của tác giả Trịnh Quốc Hoàng (2002) có 3 ca bệnh được chẩn đoán cường cận giáp nguyên phát thì cả 3 trường hợp đều có u ở thùy dưới [8]. Tác giả Lê Chí Dũng (2003) nghiên cứu giải phẫu bệnh 6 trường hợp u cận giáp thì cả 6 trường hợp đều có u ở các tuyến cận giáp dưới.
Nghiên cứu của El-Hady cũng có tới 70% các u cận giáp ở phía dưới. Các nghiên cứu khác cũng cho kết quả tương tự [9]. Trong nghiên cứu của chúng tôi, tất cả bệnh nhân chỉ phát hiện có 1 u cận giáp và có tới 76,9% là u cận giáp dưới, trong đó u cận giáp dưới phải chiếm ưu thế, 53,8%, tiếp theo là u cận giáp dưới trái, 23,1%. U cận giáp trên trái và trên phải chiếm tỷ lệ lần lượt là 15,4% và 7,7%, không phát hiện có u cận giáp lạc chỗ.
4.2.2. Kích thước khối u
Hầu hết khối u cận giáp trong nghiên cứu của chúng tôi có kích thước < 2cm (chiếm hơn 91%), trong đó chủ yếu là khối u có kích thước 1-2cm chiếm 53,8%, còn lại 38,5% khối u có kích thước < 1cm. Kích thước trung bình của khối u trong nghiên cứu của chúng tôi cũng nhỏ hơn nhiều so với nghiên cứu của Phạm Thị Mỹ Thuần là 1,377 ± 0,577cm (0,9 – 3cm) so với 1,93 ± 0,97cm, p=0,000<0,01, ĐTC 99% [10]. Tác giả Stern cho rằng siêu âm phát hiện u cận giáp ít chính xác hơn với những u có kích thước nhỏ < 1cm [11]. Do đó, kết quả này cũng giải thích vì sao trong xét nghiệm siêu âm vùng cổ và xạ hình tuyến cận giáp của một số bệnh nhân của chúng tôi không phát hiện thấy khối u cận giáp.
4.2.3. Tương quan giữa nồng độ PTH máu trước phẫu thuật với canxi máu trước phẫu thuật và kích thước khối u.
Chúng tôi nhận thấy có sự tương quan không có ý nghĩa thống kê giữa nồng độ PTH máu trước phẫu thuật với canxi máu trước phẫu thuật và kích thước khối u. Nghiên cứu của chúng tôi có số lượng bệnh nhân không nhiều, nồng độ PTH tăng trong máu không quá cao, một số BN cường cận giáp có nồng độ canxi máu bình thường do đó chưa nổi bật rõ mối liên quan giữa nồng độ PTH và canxi máu trước phẫu thuật.
Tác giả Mallikarjuna nghiên cứu 54 bệnh nhân cường cận giáp tại Ấn Độ nhận thấy có sự khác biệt về nồng độ canxi máu và khối lượng u cận giáp giữa hai nhóm bệnh nhân, một nhóm có nồng độ PTH máu < 600pg/ml và một nhóm có nồng độ PTH máu > 600pg/ml, trong đó nhóm bệnh nhân có nồng độ PTH máu > 600pg/ml có nồng độ canxi máu và khối lượng u cận giáp cao hơn hẳn nhóm bệnh nhân có nồng độ PTH < 600pg/ml [12].
4.2.4.Nồng độ PTH máu sau phẫu thuật 24h, 7 ngày, 3 tháng
Thời gian bán hủy của PTH là 3-5 phút. PTH được định lượng sau phẫu thuật cắt bỏ u tại thời điểm 5 phút và 15 phút. Nếu nồng độ PTH giảm >50% và trở về bình thường sau phẫu thuật có nghĩa là khối u cận giáp đã được loại bỏ [13]. Tác giả Irvin và các đồng nghiệp cũng gợi ý tiêu chí “Miami” để xác định khối u cận giáp đã được lấy bỏ là nồng độ PTH giảm > 50% so với giá trị ban đầu tại thời điểm sau phẫu thuật 10-15 phút. Trong nghiên cứu của chúng tôi, tất cả các bệnh nhân đều có nồng độ PTH máu giảm nhanh và ở ngưỡng thấp sau phẫu thuật 1 ngày, sau đó có tăng trở lại nhưng vẫn trong giới hạn bình thường sau phẫu thuật 7 ngày và có xu hướng ổn định sau phẫu thuật 3 tháng. Kết quả này cũng tương tự với các nghiên cứu của tác giả Tomak tại Thổ Nhĩ Kì và El-Hady tại Ai Cập [9]. Như vậy, trong nghiên cứu của chúng tôi, việc định lượng hormon PTH sau phẫu thuật giúp đánh giá hiệu quả phẫu thuật cắt u cận giáp là thành công.
4.2.5. Nồng độ canxi máu sau phẫu thuật 24h, 7 ngày, 3 tháng
Việc phẫu thuật cắt u cận giáp thành công dẫn đến giảm PTH máu, hệ quả là giảm canxi máu. Trong các bệnh nhân được phẫu thuật cắt u cận giáp của chúng tôi, nồng độ canxi toàn phần và ion đều giảm rõ rệt so với trước phẫu thuật, giảm dần sau PT từ 24h đến 7 ngày, sau đó có tăng nhẹ sau phẫu thuật 3 tháng nhưng vẫn trong giá trị bình thường. Kết quả này cũng tương tự nghiên cứu của Vũ Trung Lương tại Bệnh viện Bạch Mai [6]. Tuy nhiên nếu canxi máu tăng cao sau mổ kèm theo tăng PTH máu, nguyên nhân có thể do sót u hoặc tái phát sau mổ. Tác giả Callender khuyến cáo phẫu thuật cắt u cận giáp thành công khi nồng độ canxi máu trở về bình thường 6 tháng sau phẫu thuật [14]. Tất cả các bệnh nhân trong nghiên cứu của chúng tôi đều có nồng độ PTH và canxi máu sau phẫu thuật 3 tháng giảm trong giới hạn bình thường.
4.2.6.Kết quả giải phẫu bệnh
Trong các u tuyến cận giáp, adenoma phát triển ở một tuyến cận giáp là phổ biến hơn cả, chiếm 75-85%. Các trường hợp nhiều adenoma tuyến cận giáp có tỷ lệ thay đổi : 2 tuyến chiếm 1-12%, 3 tuyến < 1-2%, 4 tuyến hoặc hơn < 1-15%. Ung thư tuyến cận giáp hiếm gặp, <1% [15]. Tuy nhiên những nghiên cứu gần đây tại các nước phát triển cũng cho thấy tỉ lệ ung thư tuyến cận giáp đang có xu hướng tăng [16].
Trong nghiên cứu của Reid và CS tại Anh có 79,8% là adenoma tuyến cận giáp, tiếp theo là quá sản tuyến chiếm 12,8%, ung thư tuyến cận giáp chiếm 4,3% và 3,1% là adenoma tuyến không điển hình [17]. Tác giả Trịnh Quốc Dũng báo cáo giải phẫu bệnh 6 trường hợp u tuyến cận giáp thì có 4 trường hợp được tác giả khẳng định là adenoma tuyến, 2 trường hợp tác giả còn phân vân giữa u lành và u ác. Tuy nhiên, 2 trường hợp này đều đáp ứng tốt với điều trị sau khi được phẫu thuật cắt bỏ u. Khả năng đây có thể là 2 trường hợp adenoma tuyến cận giáp không điển hình. Về nghiên cứu của chúng tôi có 13/25 bệnh nhân cường cận giáp nguyên phát được phẫu thuật lấy u và làm xét nghiệm giải phẫu bệnh. Kết quả 13/13 bệnh nhân đều là adenoma tuyến cận giáp, không có bệnh nhân ung thư tuyến cận giáp.
TÀI LIỆU THAM KHẢO
- Nguyễn Thị Thu Mai, Trần Hữu Dàng (2011). Nhân bốn trường hợp cường tuyến cận giáp nguyên phát. Y học Việt Nam. 385(tháng 9/2011).
- Wermer RA KS, Atkinson EJ, et al (2006). Incidence of primary hyperparathyroism in Rochester, Minnesota, 1993-2001 : an update on the changing epidermiology of the disease. J Bone Miner Res 2006. 21, 171-7.
- Cope O (1966). The study of hyperparathyroidism at the Massachusetts General Hospital. N Engl J Med 166. 21, 174-82.
- Zhao L, Liu J-m, He X-Y, Zhao H-y, Sun L-h, Tao B, et al (2013). The changing clinical patterns of primary hyperparathyroidism in Chinese patients: data from 2000 to 2010 in a single clinical center. The Journal of Clinical Endocrinology & Metabolism. 98(2), 721-8.
- Oliveira UE OM, Santos RO, Cervantes O, Abrahao M, Lazaretti Castro M, Vieira JG, Hauache OM (2007). Analysis of the diagnostic presentation profile parathyroidectomy indication and bone mineral density follow up of Brazilian patients with primary hyperparathyroidism. Braz J Med Biol Res. 2007 Apr(40(4)), 519-26.
- Vũ Trung Lương (2012). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và đánh giá kết quả cắt u tuyến cận giáp tại khoa tai mũi họng bệnh viện Bạch Mai. Y học thực hành. 893(11/2012), 81-4.
- Kanis JA (1996). Hyperparathyroidism. Blackwell Science.
- Trịnh Quốc Hoàng, Nguyễn Phúc Cương (2002). Đối chiếu giải phẫu bệnh, lâm sàng ba trường hợp u tuyến lành cận giáp. Y học Việt Nam. 277-278(10+11/2002).
- El-Hady HA, Radwan HS (2018). Focused parathyroidectomy for single parathyroid adenoma: a clinical account of 20 patients. Electronic physician. 10(6), 6974-80.
- Phạm Thị Mỹ Thuần (2017). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan ở bệnh nhân cường cận giáp nguyên phát Luận văn Bác sỹ Nội trú.
- Stern S, Tzelnick S, Mizrachi A, Cohen M, Shpitzer T, Bachar G (2018). Accuracy of Neck Ultrasonography in Predicting the Size and Location of Parathyroid Adenomas. Otolaryngology–head and neck surgery: official journal of American Academy of Otolaryngology-Head and Neck Surgery.
- Mallikarjuna VJ, Mathew V, Ayyar V, Bantwal G, Ganesh V, George B, et al (2018). Five-year Retrospective Study on Primary Hyperparathyroidism in South India: Emerging Roles of Minimally Invasive Parathyroidectomy and Preoperative Localization with Methionine Positron Emission Tomography-Computed Tomography Scan. Indian journal of endocrinology and metabolism. 22(3), 355-61.
- Khan AA, Hanley DA, Rizzoli R, Bollerslev J, Young JE, Rejnmark L, et al (2017). Primary hyperparathyroidism: review and recommendations on evaluation, diagnosis, and management. A Canadian and international consensus. Osteoporos Int. 28(1), 1-19.
- Callender GG, Udelsman R (2014). Surgery for primary hyperparathyroidism. Cance 120(23), 3602-16.
- Piciucchi S, Barone D, Gavelli G, Dubini A, Oboldi D, Matteuci F (2012). Primary hyperparathyroidism: imaging to pathology. J Clin Imaging Sci. 2, 59.
- Lee PK, Jarosek SL, Virnig BA, Evasovich M, Tuttle TM (2007). Trends in the incidence and treatment of parathyroid cancer in the United States. Cancer. 109(9), 1736-41.
- Reid L, Muthukrishnan B, Patel D, Crane M, Akyol M, Thomson A, et al (2018). Presentation, diagnostic assessment and surgical outcomes in primary hyperparathyroidism: a single centre’s experience. Endocrine connections.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

