NGHIÊN CỨU BIẾN ĐỔI CHỈ SỐ KHÁNG INSULIN VÀ GLUCOSE MÁU
Ở BỆNH NHÂN TIỀN ĐÁI THÁO ĐƯỜNG SAU 6 THÁNG ĐIỀU TRỊ BẰNG THAY ĐỔI LỐI SỐNG KẾT HỢP METFORMIN
TS.BS.CKII. Phan Văn Đoàn1, PGS. TS. Hoàng Trung Vinh2
1. Cao đẳng Y – Dược Kiên Giang
2. Học viện Quân y
SUMMARY
The insulin resistance and serum glucose concentration in prediabetes after 6 months of treatment by lifestyle changes with metformine 1000 mg/ day.
We investingated the inssulin resistance, serum glucose concentration in 62 subjects with prediabetes after therapy by lifestyle changes with metformine 1000 mg/ day showed that: The average value of insulin concentration, insulin resistance, function of insulin production was decreased, sensitivity of insulin was increased compared to befor of treatment. The percentage of patients with increased insulin concentration, insulin resistane, function of insulin production was decreased; the percentage of patients with decreased sensitivity of insulin was increased compared to befor treatment. The fasting glucose and glucose tolerance was decreased significantly. After 6 months of treatment, new – onsed type 2 diabetes- 3,2 %; 30,6 % subjects with normalize concentration glucose; 66,2 % with prediabetes in which the percentage of patients with impaired glucose tolerance is higher than impaired fasting glucose. Conclution: The lifestyle changer with metformine 1000 mg/ day after 6 months of therapy have effect to decrease of insulin concentration, insulin resistance, insulin production, to increase of insulin sensitive and decrease glucose concentration in prediabetes.
Keywords: Prediabetes, insulin resistance, impaired glucose tolerance, impaired fasting glucose.
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài
1. ĐẶT VẤN ĐỀ
Tiền đái tháo đường là tình trạng trung gian giữa mức glucose máu bình thường và ngưỡng chẩn đoán bệnh ĐTĐ týp 2. Nếu như ĐTĐ týp 2 gặp với tỷ lệ 4 – 11,6 % ở người lớn tùy theo chủng tộc, quốc gia và vùng lãnh thổ thì tỷ lệ TĐTĐ trong cộng đồng cao hơn nhiều, dao động trong khoảng 25 – 46,5 %. Đa số BN ĐTĐ týp 2 đều đã có giai đoạn TĐTĐ sau đó chuyển thành bệnh ĐTĐ lâm sàng. Trong số TĐTĐ sau 5 – 10 năm xuất hiện sẽ có khoảng 25 % trở về bình thường, 50% vẫn tồn tại tình trạng trên, 25 % chuyển sang ĐTĐ lâm sàng [1], [4].
Cơ chế bệnh sinh chủ yếu của TĐTĐ là kháng insulin, giảm nhạy cảm với insulin ở ngoại vi, tăng nồng độ insulin. Nếu BN TĐTĐ được áp dụng các biện pháp điều trị thích hợp gồm thay đổi lối sống, dùng thuốc có thể giảm được tình trạng kháng insulin, giảm tỉ lệ BN chuyển sang ĐTĐ týp 2, gia tăng tỉ lệ BN có glucose máu trở về bình thường [6], [9]. Đề tài nghiên cứu nhằm mục tiêu:
- Khảo sát biến đổi nồng độ insulin máu, chỉ số kháng insulin ở BN TĐTĐ sau 6 tháng điều trị bằng thay đổi lối sống kết hợp sử dụng metformin.
- Đánh giá biến đổi nồng độ glucose trước và sau điều trị.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng.
98 đối tượng được chia thành 2 nhóm: 36 người khỏe mạnh có tuổi, giới tương đương với nhóm BN thuộc nhóm chứng; 62 BN TĐTĐ thuộc nhóm nghiên cứu.
+ Tiêu chuẩn lựa chọn BN TĐTĐ
– Được xác định TĐTĐ lần đầu tại thời điểm nghiên cứu.
– Bệnh nhân có glucose máu lúc đói 5,6 – 6,9 mmol/l hoặc glucose máu giờ thứ 2 của NPDNG là 7,8 – 11,0 mmol/l.
– Lứa tuổi 40 – 60 bao gồm cả 2 giới.
– Được áp dụng biện pháp thay đổi lối sống gồm tiết chế ăn uống, luyện tập thể lực kết hợp sử dụng metformin liều 1000 mg/ ngày liên tục trong 6 tháng.
+ Tiêu chuẩn loại trừ.
– Đã được chẩn đoán ĐTĐ
– Đang sử dụng các thuốc ảnh hưởng đến glucose máu như corticoid, salbutamol.
– Đang mắc các bệnh cấp tính, xơ gan, suy thận mạn.
– Đã hoặc đang mắc bệnh tuyến tụy nội hoặc ngoại khoa.
– Có chống chỉ định với metformin hoặc phải ngừng thuốc do có tác dụng không mong muốn không thể tiếp tục sử dụng.
– Thời gian theo dõi < 6 tháng.
2.2. Phương pháp
+ Thiết kế nghiên cứu: Tiến cứu, mô tả, can thiệp theo dõi dọc, so sánh nhóm bệnh với nhóm chứng.
2.2.1. Nội dung nghiên cứu
* Đối với nhóm nghiên cứu.
+ Hỏi tiền sử sức khỏe
+ Khám lâm sàng các cơ quan.
+ Xét nghiệm glucose và insulin máu lúc đói 2 ngày kế tiếp nhau. Nếu 1 trong 2 lần xét nghiệm có glucose máu trong khoảng 5,6 – 6,9 mmol/l thì xác định là có tăng đường máu lúc đói (IFG – impaired fasting glucose).
Tất cả đều được tiến hành NPDNG đường uống. Nếu nồng độ glucose giờ thứ 2 > 11,0 mmol/l là ĐTĐ và được loại khỏi nghiên cứu. Những BN có glucose máu giờ thứ 2 là 7,8 – 11,0 mmol/l – biểu hiện RLDNG (IGT – impaired glucose tolerance) được chọn vào nhóm nghiên cứu.
+ Xác định chỉ số kháng insulin theo mô hình HOMA2 bao gồm kháng insulin (HOMA2 – IR); độ nhạy insulin (HOMA2 – % S); chức năng tiết insulin của tế bào b (HOMA2 – % B).
Hình 1.1. Phần mềm sử dụng xác định chỉ số HOMA2
+ Điều trị BN
– Tiết chế ăn uống và luyện tập thể lực áp dụng như đối với BN ĐTĐ, nếu dư cân, béo phì cần giảm cân nặng dư thừa thích hợp.
– Metformin 1000 mg/ ngày, chia 2 lần sau ăn, sử dụng loại viên hàm lượng 500 mg.
+ Theo dõi, đánh giá trong quá trình điều trị.
– Hàng tháng tái khám để đánh giá về các diễn biến bất thường, tác dụng không mong muốn của thuốc và đổi vỏ lấy thuốc cho tháng tiếp theo (thuốc phát miễn phí)
– Sau 6 tháng tái khám tổng thể, làm lại xét nghiệm hóa sinh máu trong đó có glucose, insulin máu lúc đói, thực hiện NPDNG, xác định chỉ số kháng insulin tương tự như lần 1.
* Đối với nhóm chứng.
+ Xét nghiệm glucose, insulin máu lúc đói.
+ Xác định chỉ số kháng insulin theo mô hình HOMA2 tương tự như ở nhóm bệnh.
2.2.2. Các tiêu chuẩn chẩn đoán, phân loại sử dụng trong nghiên cứu
+ Chẩn đoán tăng huyết áp theo JNC VI
+ Chẩn đoán rối loạn lipid máu theo Hội tim mạch Việt Nam.
+ Chẩn đoán dư cân, béo theo Hội nội tiết – ĐTĐ châu Á – Thái Bình Dương
+ Chẩn đoán hội chứng chuyển hóa theo NCEP – ATP III
+ Chẩn đoán TĐTĐ theo IDF
2.2.3. Xử lý số liệu và đạo đức nghiên cứu
+ Sử dụng phần mềm SPSS 16.0. Các chỉ số insulin, HOMA2 – IR, HOMA2 – %B được coi là tăng khi > giá trị tứ phân vị cao nhất của nhóm chứng. Chỉ số HOMA2 – % S được coi là giảm khi < giá trị tứ phân vị thấp nhất của nhóm chứng.
+ Nghiên cứu không gây nguy hiểm cho đối tượng.
Các xét nghiệm được thực hiện đều đúng chỉ định, bệnh nhân không phải chi trả bất kì khoản nào.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung đối tượng nghiên cứu
Bảng 3.1. So sánh tuổi, giới, BMI giữa hai nhóm trước điều trị
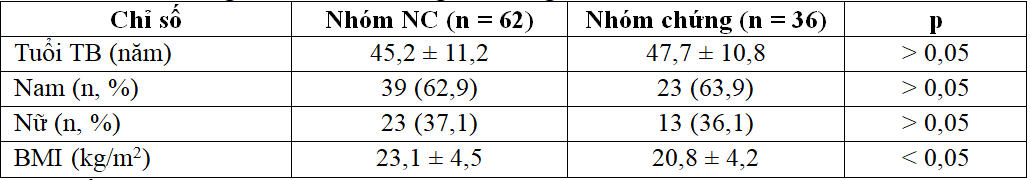
+ Tuổi TB, tỷ lệ giới giữa 2 nhóm tương đương nhau.
+ BMI trung bình của BN cao hơn so với nhóm chứng.
Bảng 3.2. Tỷ lệ BN dựa vào một số biểu hiện bệnh lý trước điều trị (n = 62)
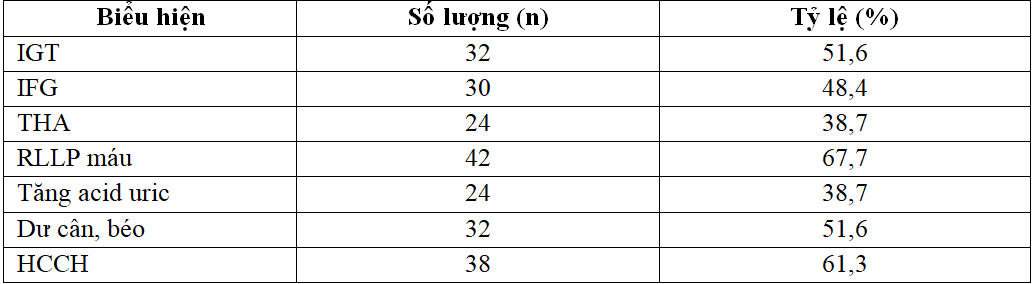
Tỷ lệ BN TĐTĐ biểu hiện IGT cao hơn so với IFG
2.2. Biến đổi chỉ số kháng insulin trước và sau điều trị
Bảng 3.3. So sánh GTTB insulin, chỉ số kháng insulin giữa 2 nhóm trước điều trị
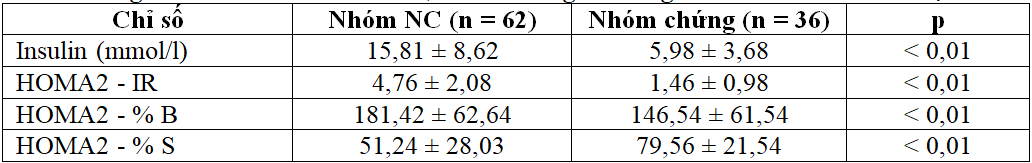
Giá trị trung bình insulin, HOMA2 – IR, HOMA2 – % B ở BN cao hơn; HOMA2 – % S thấp hơn so với chỉ số tương ứng của nhóm chứng (p < 0,01).
Bảng 3.4. So sánh GTTB insulin, kháng insulin ở BN trước và sau điều trị (n = 62)
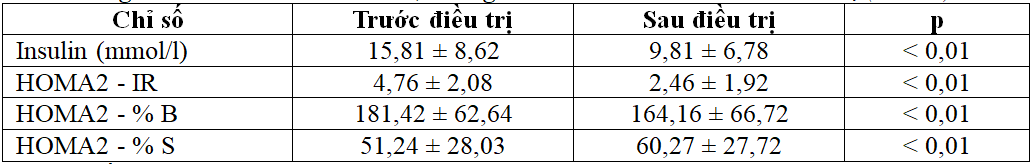
Sau điều trị GTTB insulin, HOMA2 – IR, HOMA2 – % B giảm, HOMA2 – % S tăng có ý nghĩa.
Bảng 3.5. So sánh tỷ lệ BN dựa vào biểu hiện biến đổi của các chỉ số trước và sau điều trị (n = 62)
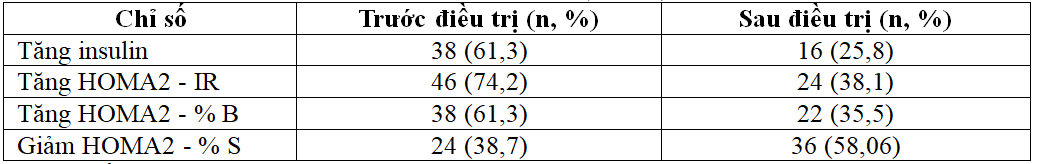
Sau điều trị tỷ lệ BN tăng insulin, HOMA2 – IR, HOMA2 – % Bgiảm,tỷ lệ BN giảm HOMA2 – % S tăng so với trước điều trị.
2.3. Biến đổi glucose máu trước và sau điều trị
Bảng 3.6. So sánh GTTB glucose máu trước và sau điều trị (n=62)

Giá trị trung bình nồng độ glucose sau điều trị đều giảm có ý nghĩa.
Bảng 3.7. So sánh tỷ lệ BN dựa vào các biểu hiện trước và sau điều trị (n = 62)

Sau điều trị xuất hiện BN ĐTĐ, đối tượng có glucose máu bình thường. Tỷ lệ TĐTĐ giảm so với trước điều trị.
Bảng 3.8. So sánh tỷ lệ BN TĐTĐ trước và sau điều trị (n = 41)

Sau điều trị tỷ lệ BN IGT tăng hơn, IFG giảm.
3. BÀN LUẬN
3.1. Biến đổi chỉ số kháng insulin ở BN TĐTĐ trước và sau điều trị.
Tiền ĐTĐ là tình trạng trung gian giữa mức glucose máu bình thường bao gồm cả glucose máu lúc đói, giờ thứ 2 của NPDNG và glucose máu đạt tiêu chuẩn chẩn đoán ĐTĐ. Do đó tình trạng glucose ở BN TĐTĐ có thể biến đổi theo các xu hướng: chuyển sang bệnh ĐTĐ týp 2, trở về bình thường hoặc vẫn tồn tại như đã có. Biến đổi theo xu hướng nào là tùy thuộc vào cá thể của đối tượng. Tiến triển có thể tự nhiên hoặc nhờ tác dụng của các biện pháp điều trị, can thiệp. Nếu tính chung sau 5 năm kể từ thời điểm chẩn đoán TĐTĐ sẽ có khoảng 25 % chuyển sang bệnh ĐTĐ thực thể, 50 % vẫn tồn tại như đã có và 25 % trường hợp trở về bình thường [1], [6]. Là tình trạng trung gian do đó cơ chế bệnh sinh chủ yếu của TĐTĐ vẫn là biểu hiện kháng insulin, tăng tổng hợp và giải phóng insulin nội sinh, còn vai trò của gan và hormon incretin là không đáng kể. Khi BN có kháng insulin, tăng tổng hợp và giải phóng insulin mà chưa phải là bệnh ĐTĐ thì những biến đổi của cơ chế gây bệnh có thể thay đổi được [2], [3], [7]. Kết quả về các chỉ số kháng insulin ở BN TĐTĐ trước can thiệp cũng phù hợp với lí thuyết cơ bản, theo đó BN có tăng nồng độ insulin, chỉ số kháng insulin vàchỉ số tiết insulin, còn độ nhạy insulin giảm so với nhóm chứng. Sau điều trị tỷ lệ BN có tăng insulin, HOMA2 – IR, HOMA2 – % B giảm, BN có giảm HOMA2 – % S tăng so với tỷ lệ BN có các chỉ số tương ứng trước điều trị. Như vậy kết quả của các biện pháp điều trị đối với các chỉ số kháng insulin đã rõ và cũng phù hợp với quan sát của các tác giả [8], [5].
3.2. Biến đổi nồng độ glucose máu trước và sau điều trị
Do các chỉ số kháng insulin biến đổi theo chiều hướng được cải thiện nên đã kéo theo biến đổi của glucose máu. Kết quả nghiên cứu cho thấy sau điều trị nồng độ glucose máu lúc đói và giờ thứ 2 của NPDNG đều giảm có ý nghĩa. Nếu trước điều trị tất cả BN đều ở tình trạng tăng glucose máu giới hạn thì sau điều trị xuất hiện 3 trạng thái: glucose máu bình thường, ĐTĐ týp 2 và không thay đổi. Tỷ lệ BN có glucose máu không thay đổi cao hơn so với tỷ lệ BN có glucose máu ở mức bình thường và ĐTĐ týp 2. Tuy vậy trong số BN vẫn tồn tại tình trạng cũ nhận thấy tỷ lệ BN tăng glucose máu lúc đói giảm, tỷ lệ BN có tăng glucose máu giờ thứ 2 của NPDNG lại tăng lên. Tuy cả 2 tình trạng vẫn đều biểu hiện TĐTĐ song với sự biến đổi trên có thể cho rằng tuy vẫn là TĐTĐ song biến đổi nồng độ glucose máu thầm lặng,kín đáo hơn, phải nhờ NPDNG glucose máu mới phát hiện được. Trong nghiên cứu Da Qing bằng thay đổi lối sống đã giảm nguy cơ tiến triển thành ĐTĐ týp 2 trong khoảng 36 – 47 % tùy theo biện pháp can thiệp đã áp dụng. Bệnh nhân TĐTĐ được dùng metformin kết hợp với thay đổi lối sống sau 3 năm giảm được nguy cơ mắc bệnh ĐTĐ lên đến 77 %, tỉ lệ mới mắc ĐTĐ là 8,2 % so với 11,6 % của nhóm chứng [5], [8], [10].
4. KẾT LUẬN
Khảo sát 62 BN TĐTĐ được áp dụng biện pháp thay đổi lối sống kết hợp metformin 1000 mg/ ngày sau 6 tháng nhận thấy:
- Biến đổi nồng độ insulin và chỉ số kháng insulin sau điều trị.
+ Giá trị trung bình nồng độ insulin, chỉ số kháng insulin, chức năng tiết insulin của tế bào b giảm, độ nhạy insulin tăng có ý nghĩa.
+ Giảm tỷ lệ BN có tăng nồng độ insulin, chỉ số kháng insulin và chức năng tiết insulin của tế bào b; Tăng tỷ lệ BN có giảm độ nhạy insulin so với trước điều trị.
- Biến đổi nồng độ glucose máu sau điều trị
+ Giá trị trung bình glucose máu lúc đói và giờ thứ 2 của NPDNG giảm có ý nghĩa.
+ Sau điều trị xuất hiện 30,6 % BN có glucose máu bình thường; 3,2 % chuyển sang ĐTĐ týp 2; 66,2 % đối tượng vẫn biểu hiện TĐTĐ.
+ Trong số BN TĐTĐ sau điều trị thì tỷ lệ tăng glucose máu lúc đói giảm, tỷ lệ RLDNG máu tăng so với trước điều trị.
TÓM TẮT
Khảo sát biến đổi chỉ số kháng insulin, nồng độ glucose máu ở 62 bệnh nhân (BN) tiền đái tháo đường (TĐTĐ) sau 6 tháng điều trị bằng thay đổi lối sống kết hợp metformin 1000 mg/ ngày nhận thấy: Sau điều trị giá trị trung bình nồng độ insulin, chỉ số kháng insulin, chức năng tiết insulin của tế bào b giảm, độ nhạy insulin tăng so với trước điều trị. Tỉ lệ BN tăng nồng độ insulin, chỉ số kháng insulin, chức năng tiết insulin của tế bào b giảm; còn tỉ lệ BN giảm độ nhạy insulin tăng so với trước điều trị. Nồng độ glucose máu lúc đói và giờ thứ 2 của nghiệm pháp dung nạp glucose (NPDNG) giảm có ý nghĩa. Sau điều trị xuất hiện 30,6 % BN có glucose máu trở về bình thường; 3,2 % BN xuất hiện đái tháo đường (ĐTĐ); 66,2 % vẫn biểu hiện TĐTĐ trong đó rối loạn dung nạp glucose (RLDNG) chiếm tỷ lệ cao hơn so với tăng glucose máu lúc đói. Kết luận: Thay đổi lối sống kết hợp sử dụng metformin liều 1000 mg/ ngày ở BN TĐTĐ sau 6 tháng có tác dụng giảm nồng độ insulin, chỉ số kháng insulin, chức năng tiết insulin của tế bào b, tăng độ nhạy insulin đồng thời giảm nồng độ glucose, xuất hiện BN có glucose máu bình thường, ĐTĐ với tỷ lệ 30,6 % và 3,2 %.
Từ khóa: Tiền đái tháo đường, kháng insulin, rối loạn dung nạp glucose.
TÀI LIỆU THAM KHẢO
- Awareness of Prdiabetes – United states 2005 – 2010 (2013), Morbidity and Mortality Weekly Report, Vol 62, No. 11.
- Curtis J., Wilson C. (2005), “Preventing type 2 diabetes Mellitus”,J Am Board Fam Pract,118, pp. 37 – 43.
- Ebenibo S., Edeoga C., Ammons A. et al (2013), “Recruitment strategies and yields for the Pathobiology of Prediabetes in a Biracial Cohort: a prospective natural history study of incident dysglycemia”, BMC Medical research methodology, 13 – 64
- Ferrannini E. (2014),“Definition of intervention points in prediabetes”,
Personal View, pp. 1 – 9 - Moran R., Romero G. F., Garcia A. R. et al (2010), “Obesity and family history of diabetes as risk factors of impaired fasting glucose: implications for the early detection of prediabetes”, Pediatric Diabetes, 11, pp. 331 – 336.
- Kahn S. E., Rebecca L. H., Utzschneider K. M. (2006),“Mechanisms linking obesity to insulin resistance and type 2 diabetes”, Nature publishing group, pp. 840 – 846
- Katula J. A., Vitolins M. Z., Morgan T. M. et al (2013), “The healthy living partnerships to prevent diabetes study: 2 – year outcomes of a randomized controlled trial”,Am J Prev Med,44 (404), pp. S324 – S322.
- Pino A. D., Scicali R., Calanna S. et al (2014). “Cardiovascular risk profile in subjects with Prediabetes and New – Onset type 2 diabetes Identified by HbA1c According to American Diabetes Association Criteria”, Diabetes Care, 37, pp. 1447 – 1453.
- Shaw J. E., Simpson R. W. (2009), “Prevention of type 2 diabetes”, Diabetes and Exercise, 55- 67.
- Wu J., Wen-hua Yan, Ling Qiu et al (2011), “High prevalence of coexisting prehypertension and prediabetes among healthy adults in northern and northeastern China”, BMC, 11:794
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

