HẠ ĐƯỜNG HUYẾT Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG
VÀ BỆNH THẬN MẠN
PGS. TS.Hoàng Trung Vinh
Học viện Quân y
SUMMARY
Hypoglycemia in diabetic patients with chronic kidney disease
Hypoglycemia is a common occurrence in people with diabetes and most frequently it is the result of pharmacologic intervention. Avoidance of and fear of hypoglycemia are often the major impediment for achieving optimal glycemic control. Moreover, hypoglycemia is associated with significant morbidity and mortality.
Chronic kidney disease (CKD) is an independent risk factor for hypoglycemia, and augments the risk already present in people with diabetes. In addition, CKD imposes restrictions on antidiabetic therapeutic options and increases the risk of cardiovascular disease and death. This review represents an update and expansion of a recent publication of ours on this subject with more detailed discussion on therapeutic options limitations facing care providers in this common clinical situation. PubMed and MEDLINE were searched for literature published in English from January 1989 to January 2015 for diabetes mellitus, hypoglycemia, chronic kidney disease, diabetic nephropathy, diabetic kidney disease, and chronic renal insufficiency.
Keywords: Diabetic mellitus, hypoglycemia, chronic kidney disease.
Chịu trách nhiệm chính:Hoàng Trung Vinh
Ngày nhận bài: 3.6.2016
Ngày phản biện khoa học: 16.6.2016
Ngày duyệt bài: 1.7.2016
1. ĐỊNH NGHĨA VÀ PHÂN LOẠI HẠ ĐƯỜNG HUYẾT Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG
Hội ĐTĐ Hoa Kỳ và nhóm các nhà nội tiết Hoa Kỳ định nghĩa HĐH ở BN ĐTĐ là cơn xuất hiện khi nồng độ glucose máu bất thường ở mức thấp có thể gây nguy hiểm cho người bệnh. Cơn HĐHthường xuất hiện khi glucose máu < 70 mg/dl (< 3,8mmol/l) tuy vậy sự xuất hiện cơn HĐH còn phụ thuộc vào một số yếu tố và mang tính cả thể.
Bảng 1. Phân loại hạ đường huyết theo ADA và Hội các nhà nội tiết Hoa Kỳ

2. ĐỊNH NGHĨA VÀ PHÂN LOẠI BỆNH THẬN MẠN
KDIGO định nghĩa BTM là sự bất thường về cấu trúc hoặc chức năng thận, tồn tại > 3 tháng gây ảnh hưởng tới sức khỏe. Xác định BTM dựa vào nguyên nhân, MLCT và albumin niệu. Bệnh thận mạn do ĐTĐ là bệnh gây ra bởi ĐTĐ. Sàng lọc BTM do ĐTĐ chủ yếu dựa vào sự xuất hiện albumin niệu và/hoặc giảm MLCT. Tuy vậy cũng có thể BN ĐTĐ có tổn thương thận do các nguyên nhân khác như tăng huyết áp (THA), viêm thận bể thận mạn tính, trong một số trường hợp cần phải tiến hành sinh thiết thận để xác định nguyên nhân.
Bảng 2. Đánh giá mức độ biến đổi ACR
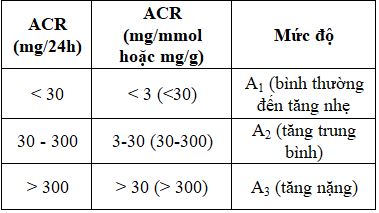
Đánh giá có tăng albumin niệu thường dựa vào sự bất thường khi dùng que thử nước tiểu hoặc xác định tỉ số albumin/ creatinin niệu (ACR). Sự xuất hiện albumin niệu là dấu hiệu sớm của BTM do ĐTĐ nhưng không thể dựa vào mức độ albumin để đánh giá tiến triển của BTM ở cả BN ĐTĐ týp 1 và 2.
Bình thường ACR ở người lớn trẻ tuổi < 10 mg/g (< 1mg/mmol). Nếu có albumin niệu và/hoặc ACR bất thường thì cần được xét nghiệm lại ít nhất 2 lần/ 6 tháng để tránh kết quả dương tính giả. Việc xác định ACR còn phụ thuộc vào thời gian thu gom nước tiểu.
Bảng 3: Phân chia giai đoạn BTM theo KDIGO
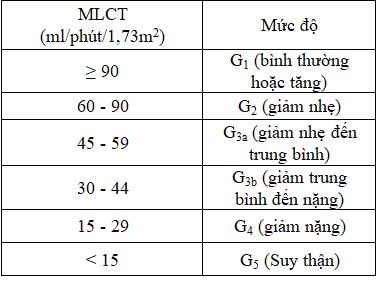
Ước lượng MCLT dựa vào creatinin máu là chỉ số có thể sử dụng để xác định giai đoạn và đánh giá tiến triển của BTM ở hầu hết các tình huống lâm sàng bao gồm cả BN BTM do ĐTĐ. Năm 2009 các tác giả đã nêu công thức ước lượng MLCT với 4 biến (MDRD) sẽ cho kết quả có độ chính xác cao hơn sử dụng để phân chia giai đoạn BTM
Giai đoạn G1, G2 sẽ không được coi là BTM khi không có biểu hiện tổn thương cấu trúc của thận.
3. DỊCH TỄ HỌC
Theo kết quả nghiên cứu NHANES năm 2011 – 2012 ở Hoa Kỳ có khoảng 19% BN ĐTĐ cả týp 1 và 2 có MLCT < 60 ml/phút/1,73m2. Tỉ lệ BTM biểu hiện giảm MLCT < 60 ml/phút/1,73m2 hoặc albumin niệu (ACR ≥ 3 mg/mmol hoặc ≥ 30 mg/g) nhận thấy ở khoảng gần 50 % trường hợp BN ĐTĐ. Tỉ lệ trên cũng được khảo sát ở một số quốc gia.
Tại Anh quốc tỉ lệ BTM ở BN ĐTĐ týp 1 và 2 cao gấp 4 lần so với BN không bị ĐTĐ (MLCT < 60 ml/phút/1,73m2). Khoảng 1/3 số BN ĐTĐ (31%) có MLCT < 60 ml/phút/1,73m2 so với 6,9 % trong cộng đồng nói chung.
Năm 2011, ĐTĐ là nguyên nhân hàng đầu gây xuất hiện BTM giai đoạn cuối (GĐC) vào khoảng 60% ở Malaysia, Mexico, Singapore và trên 40% ở Hàn Quốc, Hồng Kông, Phillipin, Nhật Bản, Hoa Kỳ và New Zealand.
Tỉ lệ chính xác cơn HĐH ở BN ĐTĐ và/hoặc bệnh thận rất khó xác định do khi có cơn mức độ nhẹ đến vừa không được thống kê và không được thông báo. Ước lượng khoảng 25% BN ĐTĐ có biểu hiện HĐH.
Để xác định chính xác tỉ lệ HĐH cần được theo dõi xét nghiệm glucose máu trong một thời gian dài hơn. Nhìn chung tỉ lệ HĐH ở BN ĐTĐ týp 2 thấp hơn so với týp 1.
Ví dụ ở Anh quốc, tỷ lệ HĐH ở BN ĐTĐ týp 2 có sử dụng insulin với thời gian > 2 năm (10 lượt/100 BN/năm) thấp hơn nhiều so với týp 1 (thời gian mắc bệnh < 5 năm, 110 lượt/ 100 BN/năm), nếu thời gian mắc bệnh > 15 năm thì tỉ lệ đó là 320 lượt/ 100 BN/năm.
Hạ đường huyết căn nguyên thận (HĐH liên quan đến BTM khi không có nguyên nhân khác nhưng ở BN không có ĐTĐ gặp với tỷ lệ 1 – 3% trường hợp. Khi phối hợp với ĐTĐ sẽ làm gia tăng tỷ lệ HĐH.
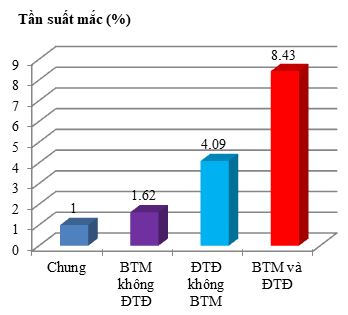
Biều đồ 1. Tần suất hạ đường huyết
Trong số BN ĐTĐ, tỷ lệ HĐH là 10,7 so với 5,3 lượt /100 BN/ tháng trong khi đó BN không ĐTĐ tỉ lệ tương ứng 3,46 so với 2,23 lượt / 100 BN/ tháng ở BN BTM so với không có BTM. BN ĐTĐ týp 1 có giảm chức năng thận biểu hiện HĐH mức độ nặng cao hơn 5 lần so với BN ĐTĐ týp 1 khi creatinin máu bình thường.
Ở BN ĐTĐ týp 2 cơn HĐH thường liên quan đến điều trị. Nhìn chung HĐH hay gặp hơn khi dùng insulin hoặc thuốc có tác dụng kích thích tiết insulin như glibenclamide (glyburide).
Khi sử dụng insulin tác dụng nhanh trước bữa ăn thường hay gây HĐH hơn so với insulin tác dụng kéo dài. Metformin, TZD, ức chế DPP4, đồng vận GLP 1 và ức chế SGLT2 không làm gia tăng HĐH nếu không sử dụng phối hợp với SU, insulin.
4. CƠ CHẾ BỆNH SINH CỦA HẠ ĐƯỜNG HUYẾT
4.1. Cơ chế điều hòa ngược trong hạ đường huyết
Nồng độ glucsoe máu huyết tương bình thường dao động trong 1 khoảng hẹp (70 – 140 mg/dl tương ứng 3,8 – 7,8 mmol/l) mặc dù lượng thức ăn đưa vào và tiêu thụ năng lượng khác nhau.
Sự ổn định của glucose huyết tương có được là nhờ cơ chế điều hòa ngược. Khi glucose máu đạt mức 3,8 mmol/l sẽ gây kích thích tiết các hormon tác dụng ngược mà chủ yếu là glucagon làm tăng sản xuất glucose tại gan và catecholamin có tác dụng tăng giải phóng glucose từ thận, đồng thời giảm mức tiêu thụ glucose ở cơ, hậu quả sẽ làm tăng hoặc duy trì glucose huyết tương ở mức bình thường của cơ thể.
Trong một số năm đầu khi xuất hiện ĐTĐ, BN với ĐTĐ týp 1 sẽ xuất hiện tượng giảm đáp ứng của các hormon tham gia vào cơ chế điều hòa ngược, xuất hiện giảm hoặc không đáp ứng của glucagon đối với HĐH. Theo đó sẽ có hiện tượng giảm đáp ứng của catecholamin, kéo theo giảm đáp ứng của hormon tăng trưởng và cortisol.
Cơ chế giảm đáp ứng của glucagon chưa hoàn toàn sáng tỏ song đã có bằng chứng cho thấy có liên quan với tăng hoạt động của kênh K – ATP trong tế bào a của tụy – nơi tiết ra glucagon. Cơ chế giảm đáp ứng của catecholamin và một số hormon cũng chưa được biết đầy đủ có thể là khi HĐH sẽ gây ra:
– Giảm nhạy cảm của glucose ở vùng dưới đồi – vùng não đóng vai trò chủ yếu kiểm soát đáp ứng ngược với HĐH.
– Giảm độ nhạy cảm của tế bào nên không nhận thấy HĐH.
– Giảm đáp ứng của vỏ thượng thận đối với HĐH.
Những khiếm khuyết của cơ chế điều hòa ngược glucose đóng vai trò chủ yếu trong việc nhận biết đối với HĐH mức độ nặng ở BN ĐTĐ týp 1. Trái lại, ở BN ĐTĐ týp 2 chỉ nhận thấy có sự suy giảm vừa phải cơ chế điều hòa ngược đối với glucose. Đôi khi cơ chế đáp ứng ngược đối với HĐH không xác định được ở BN BTM, tồn tại nhiều yếu tố khác nhau có thể mang tính cá thể dẫn đến suy giảm cơ chế điều hòa ngược, ví dụ giảm phóng thích glucose từ gan và thận vào vòng tuần hoàn.
4.2. Suy thận là yếu tố nguy cơ đối với hạ glucose máu
Sự xuất hiện của BTM đã bổ sung YTNC đối với HĐH ở BN ĐTĐ. Một số YTNC bổ sung đã làm thay đổi chuyển hóa của thuốc, gây tương tác thuốc (ví dụ ức chế men chuyển), sự xuất hiện albumin niệu, bệnh thần kinh tự động, suy mòn, thiểu dưỡng, nhiễm trùng, các vấn đề liên quan đến lọc máu, bệnh tim, bệnh gan, giảm phóng thích glucose
từ thận.
Ở người khỏe mạnh, cả gan (thông qua glucagon) và thận (thông qua catecholamin) đều tham gia tăng phóng thích glucose vào máu khi có HĐH mà cơ chế điều hòa ngược vẫn bình thường, bằng cách đó glucose máu sẽ được tăng lên ở mức thích hợp. Bệnh nhân có BTM mức độ vừa hoặc nặng thường giảm kích thước thận gây giảm khả năng phóng thích glucose từ thận.
Đặc biệt ở những BN suy dinh dưỡng hoặc teo cơ sẽ có hiện tượng giảm glycogen dự trữ ở gan và giảm nguyên liệu để tổng hợp glucose. Sau cùng, nhiễm toan chuyển hóa sẽ làm hạn chế khả năng của gan bù trừ theo con đường gan – thận (bù trừ bị thay đổi ở gan và phóng thích glucose từ thận để duy trì nồng độ glucose máu bình thường).
Khi MLCT< 15 – 20 ml/phút/1,73m2 sẽ có biểu hiện giảm độ thanh thải insulin của thận. Khi đó chuyển hóa insulin tại gan cũng giảm đồng thời, gan sẽ bị ảnh hưởng bởi tác động độc khi ure máu tăng.
Bệnh nhân BTM được điều trị bằng LMCK sẽ làm giảm KI, gia tăng thoái giáng insulin. Glucose có trong dịch lọc màng bụng hoặc dịch lọc máu là thành phần được sử dụng như một chất thẩm thấu cũng góp phần làm tăng hoặc hạ đường máu nếu không điều chỉnh thuốc HĐH hoặc không có chế độ lọc phù hợp.
Biện pháp điều trị BTM có thể ảnh hưởng đến ĐTĐ và làm thay đổi nhu cầu đối với insulin, ví dụ có thể gia tăng nồng độ insulin sử dụng để chuyển hóa glucose được tạo ra sau khi điều chỉnh thiếu máu bằng EPO, độ nhạy cảm insulin cũng sẽ được cải thiện nếu sau khi truyền calcitriol tĩnh mạch.
Theo dõi trên 10 năm, Yun và cs đã chứng minh sự tồn tại của macroalbumin niệu (albumin niệu > 300mg/ngày) là YTNC độc lập trong tương lai sẽ gây HĐH nặng ở BN ĐTĐ týp 2 khi chức năng thận vẫn bình thường hoặc chỉ giảm nhẹ (ví dụ MLCT > 60 ml/phút/1,73m2) kể cả có hay không có dùng insulin, tuy vậy cơ chế chính xác của hiện tượng này cũng chưa hoàn toàn được rõ.
5. BỆNH SUẤT VÀ TỬ SUẤT CỦA HĐH
Cả HĐH và BTM đều liên quan đến sự gia tăng bệnh suất và tử suất trong đó có bệnh tim mạch. Bản thân BTM đã là YTNC chủ yếu, quan trọng của bệnh tim mạch nhất là khi kết hợp với THA, RLLP và ĐTĐ. Hạ đường huyết sẽ bổ sung YTNC hoặc chỉ là một dấu ấn ảnh hưởng đến tim mạch.
Có nhiều bằng chứng lý thuyết, thực nghiệm và lâm sàng đã được nêu ra đều khẳng định ảnh hưởng của HĐH lên stress oxy hóa, rối loạn chức năng nội mạc mạch máu, ST kéo dài, rối loạn nhịp do hoạt hóa hệ thần kinh giao cảm.
6. SỰ LỰA CHỌN THUỐC TRONG ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG Ở BỆNH NHÂN BỆNH THẬN MẠN
Lựa chọn thuốc để kiểm soát glucose ở BN ĐTĐ có BTM cần dựa vào dược động học của thuốc nhằm mục tiêu kiểm soát glucose máu thích hợp, không làm gia tăng mức độ của thận đã bị tổn thương, đồng thời giảm nguy cơ xuất hiện cơn HĐH đặc biệt khi sử dụng insulin hoặc các chế phẩm kích thích tác dụng tiết insulin.
Đối với các loại thuốc khi lựa chọn sử dụng để kiểm soát glucose ở BN ĐTĐ có BTM cần lưu ý:
+ Metformin: Đây là thuốc được thải trừ chủ yếu qua thận. Khi chức năng thận giảm nếu sử dụng thuốc sẽ có tích lũy nồng độ.Hầu hết các khuyến cáo đều cân nhắc hoặc giảm liều khi MLCT < 60 ml/phút/1,73m2 (Hội đái đường Canada, Thụy Sỹ). Anh quốc, Hội đái đường Úc, Hội Thận học Nhật Bản khuyến cáo giảm liều khi MLCT < 45 ml/phút/1,73m2 và không sử dụng khi MLCT < 30 ml/phút/1,73m2. FDA khuyến cáo nên hạn chế
sử dụng kể cả khi creatinin máu < 133 mmol/l ở nam và < 124 mmol/l ở nữ.
Bảng 4. Chỉ định liều dùng và sự lựa chọn thuốc điều trị ĐTĐ ở BN có BTM
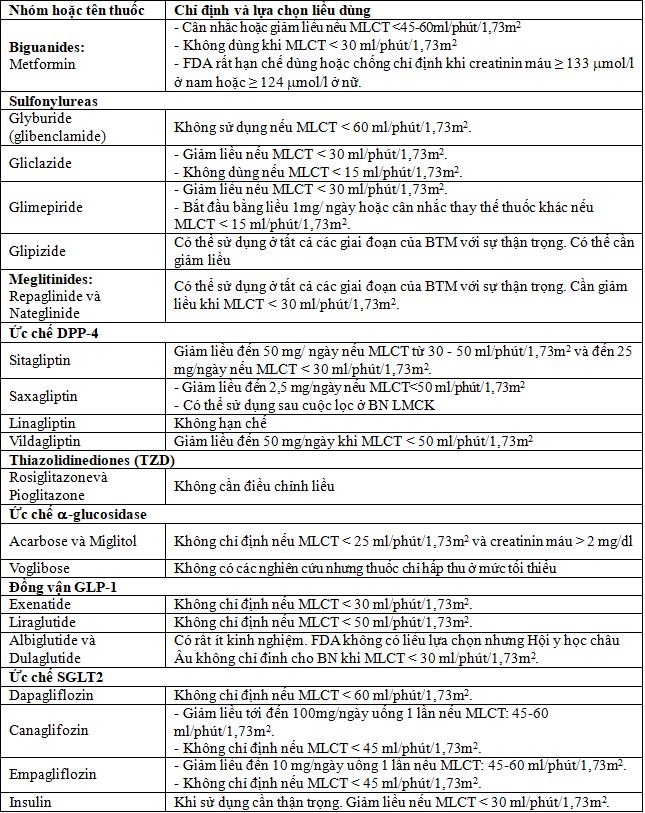
+ Sulfonylureas: Nguy cơ hạ đường huyết gia tăng do có sự tích lũy nồng độ và/hoặc do hoạt tính chuyển hóa cũng như thời gian tác dụng kéo dài của thuốc. Glyburide không chỉ định dùng cho những BN có MLCT < 60 ml/phút/1,73m2.Gliclazide có thể sử dụng với sự chú ý cần thiết cho những BN giảm chức năng thận nhẹ hoặc vừa, đặc biệt cần được giảm liều khi MLCT < 30 ml/phút/1,73m2, cần cân nhắc thay thế loại thuốc khác cho BN giảm chức năng thận mức độ vừa đến nặng nhất là khi MLCT < 15 ml/phút/1,73m2. Chuyển hóa glipizide chủ yếu xảy ra ở gan.
+ Nhóm Meglitinides: Repaglinide có thể tích lũy ở những bệnh nhân MLCT < 30 ml/phút/1,73m2nhưng không gia tăng nguy cơ HĐH. Repaglinide và nateglinide có thể sử dụng ở BN BTM thậm chí BTM GĐC nhưng cần chú ý và phải giảm liều cho phù hợp.
+ Ức chế DPP4: Sitagliptin, vildagliptin và saxagliptin đều phải giảm liều và chỉ sử dụng 1 lần/ ngày khi MLCT <50 ml/phút/1,73m2 bởi vì sự tích lũy thuốc có thể gia tăng tác dụng không mong muốn.
Tuy vậy linagliptin không cần chỉnh liều kể cả khi chức năng thận ở mức thấp nhất. Tất cả những thuốc này đều có thể sử dụng ở BN với chức năng thận suy giảm nặng.
+ TZD: không cần giảm liều ở BN BTM và không liên quan đến HĐH khi sử dụng đơn trị liệu.
+ Ức chế a-glucosidase: Acarbose và miglitol nói chung không chỉ định cho BN BTM do có tích tụ nồng độ thuốc. Các thuốc thuộc nhóm ức chế a-glucosidase không sử dụng khi MLCT < 25 ml/phút/1,73m2.
+ Đồng vận GLP-1: Độ thanh thải exanatide qua thận sẽ giảm ở BN BTM và có thể liên quan đến tổn thương thận cấp hoặc gia tăng tiến triển của BTM.
Thuốc không được sử dụng nếu MLCT < 30. FDA đồng ý cho dùng ở BN BTM mà không cần điều chỉnh liều nhưng Hội các bác sĩ châu Âu thì khuyến cáo giảm liều khi MLCT < 30 ml/phút/1,73m2 hoặc BN LMCK.
+ Ức chế SGLT2: Các thuốc thuộc nhóm này không làm gia tăng HĐH nhưng có thể tăng nguy cơ gây tác dụng không mong muốn do giảm thể tích ở BN chức năng thận giảm trung bình đến nặng đặc biệt ở những bệnh nhân trên 70 tuổi và khi có dùng lợi tiểu quai phối hợp.
+ Insulin: Đây là thuốc không có hạn chế sử dụng cho BN khi có BTM. BN với MLCT < 30 ml/phút/1,73m2 có thể giảm dự trữ glycogen và giảm các nguyên liệu tạo glucose do gan và thận, hạn chế phóng thích glucose do đó rất dễ gây ra HĐH.Khi có BTM, tất cả bệnh nhân cần được giảm liều khoảng 20% nhất là khi MLCT < 45 ml/phút/1,73m2 thì liều insulin cần được giảm nhiều hơn. Tổng liều insulin sử dụng trong ngày đối với BN LMCK cũng cần thấp hơn. Nhìn chung liều lượng insulin sử dụng cho BN BTM cần được cá thể hóa. Đặc biệt liều lượng insulin cần được điều chỉnh nếu BN điều trị bằng LMBLTNT và phụ thuộc vào nồng độ các thành phần của dịch lọc và phương thức lọc.
KẾT LUẬN
Hạ đường huyết là một yếu tố cản trở đối với đạt mục tiêu kiểm soát đường huyết tối ưu ở BN ĐTĐ và liên quan đến bệnh suất và tử suất. Bệnh thận mạn với MLCT < 60 ml/phút/1,73m2 gặp ở 40% BN ĐTĐ. BTM là yếu tố nguy cơ độc lập đối với HĐH ở BN ĐTĐ, HĐH góp phần làm gia tăng biến chứng tim mạch và tử vong.
Suy giảm cơ chế điều hòa ngược hormon ở BN BTM là nguy cơ gây HĐH cùng với thay đổi chuyển hóa của thuốc dùng cho BN, albumin niệu, suy dinh dưỡng, giảm khả năng phóng thích glucose của thận và độ thanh thải insulin cũng như những vấn đề liên quan đến lọc máu.
ĐTĐ có BTM là một thách thức cho việc lựa chọn thuốc kiểm soát glucose. Đa số các loại thuốc có thể sử dụng cho BN BTM nhưng cần thận trọng hoặc phải giảm liều. Cũng có một số loại thuốc không được khuyến cáo sử dụng cho BN khi MLCT < 45-60 ml/phút/1,73m2 do hiệu quả tác dụng của thuốc bị giảm và/hoặc nguy cơ gây HĐH hoặc gia tăng các tác dụng không mong
muốn khác.
TÓM TẮT
Hạ đường huyết (HĐH) là một biểu hiện rất thường gặp ở bệnh nhân (BN) đái tháo đường (ĐTĐ), đa số liên quan đến sử dụng thuốc. Hạn chế cơn HĐH xuất hiện lại trở thành sự cản trở cho việc đạt mục tiêu kiểm soát glucose máu tối ưu. Hạ đường huyết liên quan đến bệnh suất và tử suất.
Suy thận mạn tính (STMT) là yếu tố nguy cơ (YTNC) độc lập với HĐH, biểu hiện này càng gia tăng và hay gặp hơn ở BN ĐTĐ. Suy thận mạn tính làm hạn chế hiệu quả của các thuốc điều trị ĐTĐ, gia tăng nguy cơ bệnh tim mạch và tử vong.
Những nội dung đề cập trong bài này được trích từ y văn của các tác giả Anh quốc trong khoảng thời gian từ tháng 2 năm 1989 đến tháng 2 năm 2015, đề cập đến các nội dụng của ĐTĐ, HĐH, STMT, bệnh thận do ĐTĐ, bệnh thận mạn (BTM).
TÀI LIỆU THAM KHẢO
- Gerich, J.E. Glucose counterregulation and its impact on diabetes mellitus. Diabetes 1988, 37, 1608–1617.
- Ben-Ami, H.; Nagachandran, P.; Mendelson, A.; Edoute, Y. Drug-induced hypoglycemic coma in 102 diabetic patients. Arch. Intern Med. 1999, 159, 281–284.
- McCoy, R.G.; van Houten, H.K.; Ziegenfuss, J.Y.; Shah, N.D.; Wermers, R.A.; Smith, S.A. Increased Mortality of Patients With Diabetes Reporting Severe Hypoglycemia. Diabetes Care 2012, 35, 1897–1901.
- Shorr, R.I.; Ray, W.A.; Daugherty, J.R.; Griffin, M.R. Incidence and risk factors for serious hypoglycemia in older persons using insulin or sulfonylureas. Arch. Intern. Med. 1997, 157, 1681–1686.
- Moen, M.F.; Zhan, M.; Hsu, V.D.; Walker, L.D.; Einhorn, L.M.; Seliger, Frequency of hypoglycemia and its significance in chronic kidney disease. Clin J Am Soc Nephrol2009, 4, 1121–1127.
- Weir, M.A.; Gomes, T.; Mamdani, M.; Juurlink, D.N.; Hackam, D.G.; Mahon, J.L.; Jain, A.K.; Garg, A.X. Impaired renal function modifies the risk of severe hypoglycaemia among users of insulin but not glyburide: A population-based nested case-control study Nephrol Dial Transpl 2011, 26, 1888–1894.
- Yun, J.S.; Ko, S.H.; Ko, S.H.; Song, K.H.; Ahn, Y.B.; Yoon, K.H.; Park, Y.M.; Ko, S.H. Presence of Macroalbuminuria Predicts Severe Hypoglycemia in Patients with Type 2 Diabetes: A 10-year follow-up study. Diabetes Care 2013, 36, 1283–1289.
- Alsahli, M.; Gerich, J.E. Hypoglycemia, chronic kidney disease and diabetes. Mayo Clin Proc 2014, 89, 1564–1571.
- Seaquist, E.R.; Anderson, J.; Childs, B.; Cryer, P.; Dagogo-Jack, S.; Fish, L.; Heller, S.R.; Rodriguez, H.; Rosenzweig, J.; Vigersky, R. Hypoglycemia and diabetes: A report of a workgroup of the American Diabetes Association and the Endocrine Society. Diabetes Care 2013, 36, 1384–1395
- Akram, K.; Pedersen-Bjergaard, U.; Borch-Johnsen, K.; Thorsteinsson, B. Frequency and risk factors of severe hypoglycemia in insulin-treated type 2 diabetes: A literature survey J Diabetes Complicat. 2006, 20, 402–408.
- Amiel, S.A.; Dixon, T.; Mann, R.; Jameson, K. Hypoglycaemia in Type 2 diabetes Diabet Med 2008, 25, 245–254.
- Gerich, J.E. Hypoglycaemia and counterregulation in type 2 diabetes. Lancet 2000, 356, 1946–1947.
- Group UHS. Risk of hypoglycaemia in types 1 and 2 diabetes: Effects of treatment modalities and their duration Diabetologia 2007, 50, 1140–1147.
- Cryer, P.E. Mechanisms of Hypoglycemia-Associated Autonomic Failure in Diabetes, N. Engl. J. Med. 2013, 369, 362–372.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam