KHẢO SÁT TỈ LỆ TĂNG ACID URIC MÁU Ở BỆNH NHÂN
CÓ HỘI CHỨNG CHUYỂN HÓA
Đỗ Trung Quân, Triệu Kim Thủy
Bộ môn nội tổng hợp, Đại học Y Hà Nội
ABSTRACT
Objectives: to investigate the rate of increased blood level of uric acid in patient with metabolic syndrome. Subjects: 2120 patients with metabolic syndrome in outpatient department, Bach Mai hospital from 2/2016 to 8/2016. Methods: cross-sectional study. Results: In our study, the rate of male is 49,4%, female is 50,6%. The mean age is 48,5. The mean BMI is 24,0 ± 2,1; in which BMI of man is higher than BMI of woman (24,7 ± 1,9 & 23,3 ± 2,0; p<0,001). The rate of patient with pre-hypertension is highest (50,1%), with grade 1 hypertension is 38,8% and grade 2 hypertension is 10,1%; the rate of patient without hypertension is lowest (1%). The mean fasting plasma glucose ís quite low (5,9 ± 1,4 mmol/l), in which the mean fasting plasma glucose of male is higher than that of female (6,1 ± 1,4 mmol/l& 5,6 ± 1,4 mmol/l, p<0,001). The mean blood level of triglyceride is 3,0 ± 1,9; in which male is higher than female (3,5 ± 2,0 mmol/l& 2,5 ± 1,5 mmol/l; p <0,001). The rate of patient with four factors of metabolic syndrome is highest (47,7%), and only 14,8% of patients with five factors of metabolic syndrome. The rate of patient with increased waist circumference is highest (98,3%); the rate of patient with hyoertension is 86,2% and lowest is the rate of patient with increased blood glucose. The mean blood level of uric acid is 342,4 ± 93,7µmol/l. There are 421 patients that have increased blood level of uric acid (19,9%).
TÓM TẮT
Mục tiêu: Khảo sát tỉ lệ tăng acid uric máu ở bệnh nhân có hội chứng chuyển hóa. Đối tượng nghiên cứu: 2120 bệnh nhân có hội chứng chuyển hoá khám và điều trị ngoại trú tại khoa Khám chữa bệnh theo yêu cầu, bệnh viện Bạch mai trong thời gian từ tháng 2/2016 đến tháng 8/2016. Thiết kế nghiên cứu: mô tả cắt ngang. Kết quả và bàn luận: Trong số 2120 bệnh nhân nghiên cứu, tỉ lệ nam chiếm 49,4%, nữ chiếm 50,6%. Tuổi trung bình của bệnh nhân nghiên cứu là 48,5. BMI trung bình của bệnh nhân nghiên cứu là 24,0 ± 2,1; trong đó nam giới có BMI cao hơn nữ giới (24,7 ± 1,9 & 23,3 ± 2,0; p<0,001). Nhóm bệnh nhân tiền tăng huyết áp chiếm tỉ lệ cao nhất (50,1%), tiếp đến là nhóm tăng huyết áp độ I và độ II (38,8% & 10,1%); nhóm bệnh nhân có huyết áp bình thường chiếm tỉ lệ thấp nhất (1%). Đường máu lúc đói trung bình là khá thấp (5,9 ± 1,4 mmol/l), trong đó đường máu lúc đói trung bình ở nam giới cao hơn nữ giới (6,1 ± 1,4 mmol/l& 5,6 ± 1,4 mmol/l, p<0,001). Triglycerid máu trung bình là 3,0 ± 1,9, ở nam giới cao hơn nữ giới (3,5 ± 2,0 mmol/l& 2,5 ± 1,5 mmol/l; p <0,001). Nhóm bệnh nhân có 4 yếu tố cấu thành nên HCCH chiếm tỷ lệ cao nhất (47,7%), nhóm bệnh nhân có 5 yếu tố cấu thành nên HCCH chiếm tỷ lệ thấp nhất (14,8%), p <0,001. Về tỉ lệ tăng từng thành phần trong hội chứng chuyển hoá, tỷ lệ tăng vòng bụng là hay gặp nhất (98,3%), tiếp đến là tỷ lệ THA chiếm 86,2%, thấp nhất là tỷ lệ tăng glucose máu (47,3%). Nồng độ acid uric trung bình của các bệnh nhân là: 342,4 ± 93,7µmol/l. Tỷ lệ acid uric có nồng độ 220- 480 là tập trung nhất (75%).Nghiên cứu có 421 bệnh nhân tăng acid uric máu, chiếm tỷ lệ 19,9%.
Chịu trách nhiệm chính: Đỗ Trung Quân
Ngày nhận bài: 10.9.2017
Ngày phản biện khoa học: 15.9.2017
Ngày duyệt bài: 23.9.2017
I. ĐẶT VẤN ĐỀ
Hội chứng chuyển hóa (HCCH) là một trong những vấn đề sức khỏe được cộng đồng quan tâm nhất trong thế kỷ XXI này. Theo Hiệp Hội Đái tháo đường quốc tế (IDF), hội chứng chuyển hóa là tập hợp những yếu tố nguy cơ tim mạch như kháng insulin, tăng huyết áp (THA), rối loạn dung nạp glucose, rối loạn lipid máu; nhóm những yếu tố nguy cơ này gây nên hai đại dịch lớn đó là bệnh tim mạch và đái tháo đường type 2, ảnh hưởng đến chất lượng sống con người và tốn kém đáng kể ngân sách về y tế của nhiều nước trên thế giới [1],[2]. Tần suất và tỷ lệ mắc hội chứng chuyển hóa ngày càng tăng và có khuynh hướng tăng dần theo tuổi.Theo Nationnal Health Nutrition Examination Survey III (NHANES III: khảo sát dinh dưỡng và sức khỏe Quốc gia tại Hoa Kỳ) tỷ lệ mắc hội chứng chuyển hóa ở độ tuổi trên 20 là 25%, gia tăng trên 45% ở độ tuổi trên 50.Hội chứng chuyển hóa gặp ở 10% phụ nữ và 15% nam giới với dung nạp glucose bình thường và gặp ở 84% người bị đái tháo đường type 2 [3],[4].Acid uric máu (AUM) là sản phẩm cuối cùng của quá trình chuyển hóa purin ở người. Các nghiên cứu dịch tễ trước đây đã chứng minh sự tăng AUM gắn liền với tăng nguy cơ huyết áp cao [5],[6], bệnh tim mạch [5],[7] và bệnh thận mãn tính [8]. Tăng nồng độ acid uric máu còn là yếu tố nguy cơ dẫn đến bệnh động mạch ngoại vi [9]. Nhiều bằng chứng cho thấy AUM có thể có vai trò quan trọng trong sinh bệnh học của HCCH và ĐTĐ. Một số nghiên cứu gần đây chỉ ra rằng AUM có thể đóng vai trò nhân quả trong sự phát triển của HCCH và giảm nồng độ AUM có thể ngăn chặn hoặc làm đảo ngược các thành phần của HCCH. Tại Việt Nam, các nghiên cứu về mối liên quan giữa AUM và HCCH còn khá khiêm tốn. Chính vì vậy, chúng tôi tiến hành nghiên cứu này với mục tiêu:
Khảo sát tỉ lệ tăng acid uric máu ở bệnh nhân có hội chứng chuyển hoá.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: 2120 bệnh nhân có hội chứng chuyển hoá (HCCH) khám và điều trị ngoại trú tại Khoa Khám bệnh theo yêu cầu, bệnh viện Bạch Mai
Tiêu chuẩn lựa chọn bệnh nhân
Bệnh nhân được chẩn đoán có HCCH dựa theo tiêu chuẩn của NCEP-ATP III (2005) dành cho người châu Á bao gồm các tiêu chí sau (chẩn đoán khi có ≥ 3/5 tiêu chí) [15].
- Béo bụng: chu vi vòng eo ≥ 90 cm (nam); ≥ 80 cm (nữ).
- Huyết áp tâm thu/ Huyết áp tâm trương ≥ 130/85 mmHg.
- TG ≥ 1,7 mmol/L.
- HDL-C < 1,0 mmol/L (nam); < 1,3 mmol/L (nữ).
- Nồng độ glucose máu lúc đói ≥ 100 mg/dl (≥ 5,6 mmol/l).
Tiêu chuẩn loại trừ
Bệnh nhân không đồng ý tham gia nghiên cứu
Bệnh nhân mắc các bệnh:
- Nội tiết: Hội chứng Cushing, cường giáp, suy giáp, đái tháo nhạt.
- Đang bị nhiễm khuẩn hoặc bệnh cấp tính nặng hoặc các bệnh máu ác tính.
- Bệnh nhân bị suy gan nặng, suy thận nặng (MLCT < 30 ml/phút) hoặc đang nhiễm khuẩn tiết niệu.
- Bệnh nhân đã được chẩn đoán xác định và đang điều trị Gout.
- Đang điều trị thuốc làm thay đổi nồng độ acid uric như thuốc lợi tiểu, cyclosporine hoặc buổi tối trước hôm xét nghiệm ăn thức ăn giàu purin như nội tạng động vật, thịt thú rừng, trứng cá, hải sản, các sản phẩm từ thịt lên men: nem chua…
– Nghiện rượu.
Phương pháp nghiên cứu:
*Thiết kế nghiên cứu: mô tả cắt ngang, thời gian lấy mẫu từ tháng 2/2016 đến tháng 9/2016, tại khoa Khám bệnh theo yêu cầu, bệnh viện Bạch Mai
*Các đối tượng nghiên cứu được hỏi, thăm khám lâm sàng và làm bệnh án theo mẫu thống nhất.
Các biến số nghiên cứu
– Thông tin chung về đối tượng nghiên cứu
+ Họ tên, tuổi, giới
+ Nghề nghiệp
+ Tiền sử bản thân: đái tháo đường, rối loạn lipid máu, tăng huyết áp, Gout.
+ Tiền sử gia đình: có người mắc ĐTĐ, rối loạn lipid máu, tăng huyết áp, bệnh tim mạch sớm.
– Các chỉ số nhân trắc học: chiều cao, cân nặng, vòng bụng, huyết áp.
– Các kết quả xét nghiệm máu: acid uric, đường máu lúc đói, triglycerid, HDL – C.
Xử lý số liệu:
Phần mềm SPSS 16.0
III. KẾT QUẢ
3.1. Đặc điểm chung của đối tượng nghiên cứu
3.1.1. Đặc điểm về tuổi và giới của đối tượng nghiên cứu
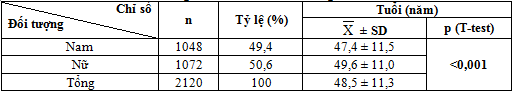
Bảng 4.1: Đặc điểm về tuổi và giới
 3.1.2. Đặc điểm lâm sàng của đối tượng nghiên cứu
3.1.2. Đặc điểm lâm sàng của đối tượng nghiên cứu
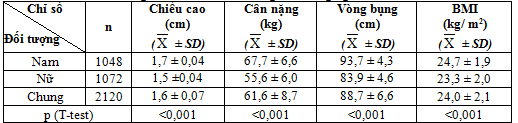
Bảng 4.2. Đặc điểm lâm sàng đối tượng nghiên cứu
 Bảng 4.3. Tỷ lệ tăng huyết áp của đối tượng nghiên cứu
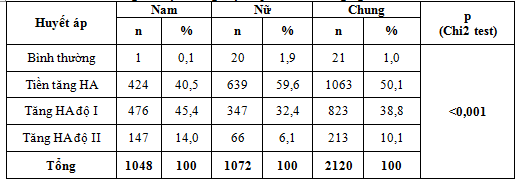
Bảng 4.3. Tỷ lệ tăng huyết áp của đối tượng nghiên cứu
3.1.3. Đặc điểm cận lâm sàng của đối tượng nghiên cứu
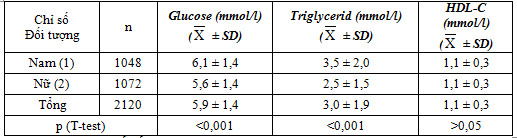
Bảng 4.5. Một số đặc điểm sinh hóa của đối tượng nghiên cứu.
 3.1.4. Các thành tố cấu thành nên HCCH
3.1.4. Các thành tố cấu thành nên HCCH
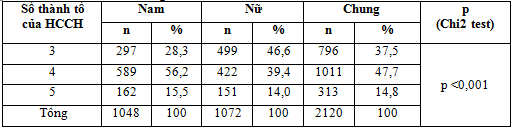
Bảng 3.5. Số thành tố cấu thành nên HCCH
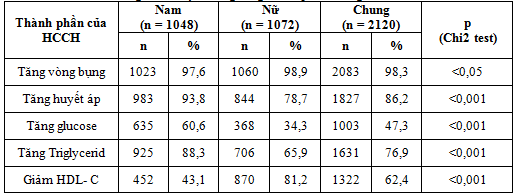
 Bảng 3.6. Về tỷ lệ tăng từng thành phần trong HCCH
Bảng 3.6. Về tỷ lệ tăng từng thành phần trong HCCH
3.2. Đặc điểm về nồng độ acid uric máu
3.2.1. Phân bố nồng độ acid uric máu
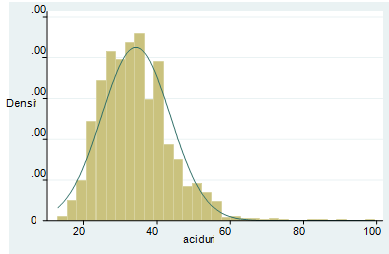
Biểu đồ 4.1. Phân bố nồng độ acid uric máu
TB ± SD: 342,4 ± 93,7 Min: 129 Max:672
3.2.2. Tỷ lệ tăng acid uric máu (AUM).
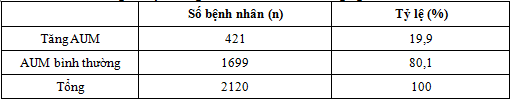
Bảng 4.7.Tỷ lệ tăng acid uric máu ở đối tượng nghiên cứu.
IV. BÀN LUẬN
4.1. Đặc điểm chung của đối tượng nghiên cứu
4.1.1. Đặc điểm về tuổi và giới của đối tượng nghiên cứu
Tuổi trung bình của bệnh nhân trong nghiên cứu là 48,5 tuổi, trong đó nữ cao hơn so với nam (49,6 tuổi so với 47,4 tuổi), sự khác biệt là có ý nghĩa thống kê với p<0,001.Phân bố bệnh nhân theo nhóm tuổi là không đồng đều, cao nhất ở nhóm từ 45-59 tuổi (44%), tiếp đến là nhóm dưới 45 tuổi (39,6%) và thấp nhất ở nhóm tuổi từ 60 trở lên, chỉ chiếm 16,4%. Kết quả này của chúng tôi cũng gần tương tự kết quả nghiên cứu của Ji Hyon Limvà cộng sự (2010) do quần thể nghiên cứu đều là đối tượng người từ tuổi trưởng thành [11].Trong nghiên cứu của chúng tôi, có 1072 bệnh nhân nữ chiếm 50,6% cao hơn so với 1048 bệnh nhân nam chiếm 49,4%. Kết quả này có sự khác biệt với nghiên cứu của Ju – Mi Lee và cộng sự (2012) có 62,4% nữ và 37,6% nam.
4.1.2. Đặc điểm lâm sàng của đối tượng nghiên cứu
BMI trung bình của bệnh nhân trong nhóm nghiên cứu là 24,0 ± 2,1; trong đó nhóm bệnh nhân thừa cân và béo phì chiếm tỉ lệ cao nhất 65%. Kết quả của chúng tôi tương tự kết quả của một số nghiên cứu như: Chen LY và cộng sự (2007) khi nghiên cứu trên bệnh nhân mắc HCCH có BMI trung bình là 24,6 ± 5,3 [12]. Vũ Thị Thanh Huyền và cộng sự (2014) nghiên cứu trên 551 bệnh nhân ĐTĐ typ2 cao tuổi có HCCH cũng cho thấy rằng BMI trung bình là 23,3±3,8, nhóm thừa cân béo phì chiếm tỷ lệ cao nhất 52,5% [13].Nghiên cứu của Nguyễn Văn Hoàng và cộng sự (2013) khi nghiên cứu trên 305 bệnh nhân mắc HCCH có BMI trung bình là 23,8 ± 4,2.
4.1.3. Các thành tố cấu thành nên HCCH
Trong nghiên cứu của chúng tôi, các yếu tố cấu thành nên HCCH thì nhóm bệnh nhân có 4 yếu tố chiếm tỷ lệ cao nhất (47,7%), nhóm bệnh nhân có 5 yếu tố chiếm tỷ lệ thấp nhất (14,8%). Sự khác biệt có ý nghĩa thống kê với p <0,001. Tuy nhiên, ở nữ giới nhóm bệnh nhân có 3 yếu tố cấu thành nên HCCH lại chiếm tỷ lệ cao nhất (46,6%), thấp nhất vẫn là nhóm 5 thành tố (14,0%). Kết quả này có sự khác biệt so với nghiên cứu của Nguyễn Văn Hoàng và cộng sự: 3 yếu tố chiếm tỷ lệ cao nhất 44,26%, thấp nhất vẫn là 5 yếu tố có 14,43%. Cách chọn mẫu và chọn tiêu chuẩn chẩn đoán HCCH có thể tác động tới các tỷ lệ này.
Về tỷ lệ tăng từng thành phần trong HCCH:
Trong nghiên cứu của chúng tôi, tỷ lệ tăng vòng bụng là hay gặp nhất (98,3%), tiếp đến là tỷ lệ THA (86,2%), thấp nhất là tỷ lệ tăng glucose máu (47,3%). Theo Trần Thừa Nguyên, Trần Hữu Dàng (2008), nghiên cứu về HCCH cho thấy dấu hiệu thường gặp nhất là tăng vòng bụng (100%), THA (77,78%), giảm HDL – C (75,56%).Salminen và cộng sự (2011), nghiên cứu về HCCH cho thấy tỷ lệ tăng VB chiếm 59,3%, tăng TG chiếm 75%, giảm HDL – C là 68,9%, THA chiếm 85,4%, tăng đường máu chiếm 69,8%.Tỷ lệ mắc HCCH hiện nay khá cao vào khỏang 50-75 triệu người. HCCH xảy ra ở 5% người có thể trọng bình thường, 22% người thừa cân, 60% người bị béo phì.Nghiên cứu của chúng tôi áp dụng tiêu chuẩn chẩn đoán HCCH của NCEP – ATP III, tiêu chuẩn này bắt buộc phải có tăng vòng bụng và ngưỡng glucose lúc đói ≥ 5,6 mmol/l nên kết quả có thay đổi tỷ lệ so với các tiêu chuẩn khác.
4.2. Đặc điểm về nồng độ acid uric máu
4.2.1. Phân bố nồng độ acid uric máu
Nghiên cứu của chúng tôi thực hiện trên 2120 bệnh nhân mắc HCCH, Acid uric của bệnh nhân dao động từ: 129 – 672µmol/l. Tỷ lệ acid uric có nồng độ 220- 480 là tập trung nhất (75%). Acid uric trung bình của các bệnh nhân là: 342,4 ± 93,7µmol/l.Kết quả nghiên cứu của chúng tôi có nồng độ AUM trung bình thấp hơn một số nghiên cứu:Vũ Thị Thanh Huyền và cộng sự (2014) nghiên cứu trên 551 bệnh nhân ĐTĐ typ2 cao tuổi có HCCH cho thấy nồng độ AUM trung bình là 347,9 ± 85,5µmol/l [13].Huỳnh Ngọc Linh và cộng sự (2012) khi nghiên cứu ở bệnh nhân trên 35 tuổi điều trị tại bệnh viện đa khoa thành phố Cà Mau thấy rằng acid uric máutrung bình là 413,08 ± 57,89 µmol/l [14].Trần văn Trung và cộng sự (2009), khi khảo sát 97 bệnh nhân ĐTĐ 2 nồng độ trung bình AUM là 368,41 ± 28,4µmol/l [15].
Kết quả nghiên cứu của chúng tôi có nồng độ AUM trung bình cao hơn so với một số nghiên cứu tiến hành trên đối tượng mắc ĐTĐ chung:Nguyễn Văn Hoàng và cộng sự (2013) khảo sát trên 305 bệnh nhân mắc HCCH điều trị tại bệnh viện đa khoa tỉnh Phú Yên cho thấy nồng độ trung bình AUM là 336,78±105,34.Eun Sook Kim và cộng sự (2011) khi nghiên cứu mối liên quan giữa nồng độ AUM và HCCH, microalbumin niệu ở 504 bệnh nhân ĐTĐ typ 2 trên 20 tuổi Hàn Quốc cho thấy nồng độ AUM trung bình là 276 ± 84 µmol/l [16].
Sự khác biệt giữa các nghiên cứu là do có sự khác nhau về đối tương nghiên cứu. Acid uric máutỷ lệ thuận với số lượng các thành phần của HCCH, bệnh nhân có càng nhiều thành phần của HCCH thì nồng độ acid uric máucàng cao hơn.
4.2.2. Tỷ lệ tăng acid uric máu (AUM).
Nghiên cứu của chúng tôi cho thấy tỷ lệ tăng AUM là 19,9% ở bệnh nhân tuổi trưởng thành mắc HCCH. Kết quả này của chúng tôi thấp hơn trong nghiên cứu:Vũ Thị Thanh Huyền và cộng sự (2014) nghiên cứu trên 551 bệnh nhân ĐTĐ typ2 cao tuổi có HCCH cho thấy tỷ lệ tăng AUM là 22% [13].Trần văn Trung và cộng sự (2009), khi khảo sát 97 bệnh nhân ĐTĐ 2 thấy tỷ lệ tăng AUM là 24,71% [15]. Anthonia Ogbera và cộng sự (2010) nghiên cứu trên 601 bệnh nhân ĐTĐ typ 2 Nigeria độ tuổi từ 34-91 tuổi thấy tỷ lệ tăng AUM là 25% [17].
Nhưng đối với một số nghiên cứu kết quả của chúng tôi có phần tương đương hoặc cao hơn:Theo Conen và cộng sự (2004), khi nghiên cứu 1.011 đối tượng tuổi từ 25-64 tuổi mắc HCCH. Tỷ lệ tăng AUM là 19,48% [18].Nguyễn Văn Hoàng và cộng sự (2013), khảo sát trên 305 bệnh nhân mắc HCCH, cho thấy tỷ lệ tăng nồng độ AUM ở bệnh nhân HCCH chiếm 14,46%.Chen LY và cộng sự (2007), khi khảo sát 1.468 nam/906 nữ, thấy tỷ lệ tăng AUM là 13,48% [12].
Sự khác biệt này có thể lý giải do có sự khác nhau về đối tượng nghiên cứu, về tỷ lệ nam/nữ của nhóm đối tượng nghiên cứu, sự khác biệt về vùng miền và tỷ lệ béo phì của từng vùng. Nghiên cứu của chúng tôi thực hiện trên đối tượng tuổi trưởng thành có HCCH.
TÀI LIỆU THAM KHẢO
- Nguyễn Hải Thủy (2008). Hội chứng chuyển hóa. Giáo trình sau đại học, chuyên ngành Nội tiết và chuyển hóa, Nhà xuất bản Đại học Huế, 313-357.
- Alberti KGMM, Zimmet PZ, Shaw JE (2005). The metabolic syndrome-a new world-wide definition from the International Diabetes Federation Consensus. Lancet, 366,1059-1062.
- Lawlor D.A., Ebrahim S., et al (2004). The metabolic syndrome and coronary heart desease in older women: findings from the British women’s heart and heal the study. Diabetic Medicine, 21, 906-50.
- Scott M. Grundy, H. Bryan Brewer, et al (2004). Definition of metabolic syndrome Report of the National Heart, Lung, and Blood Institute/ American Heart Association Conference on Scientific Issues Related to Definition. Circulation, 109, 433-438.
- Fang J, Alderman MH (2000). Serum uric acid and cardiovascular mortality: the NHANES I epidemiologic follow-up study, 1971–1992.Journal of the American Medical Association, 283(18), 2404–2410.
- Oda E, Kawai R, Sukumara V (2009). Uric acid is positively associated with metabolic syndrome but negatively associated with diabetes in Japanese men. Internal Medicine, 48(20), 1785- 1791.
- Abbas Dehghan, et al (2008). High serum uric acid as a novel risk factor for type 2 diabetes.Diabetes Care, 31(2), 361- 362.
- Feig D.I (2008). Uric acid and cardio vascular risk.The new England journal of medicine, 359, 1811- 1821.
- Shankar A, Klein R, Nieto F (2006). The association between serum uric acid level and long-term incidence of hypertension: population-based cohort study.Journal of Human Hypertension, 20(12), 937–945.
- C Lorenzo, et al (2007). The National Cholesterol Education Program – Adult Treatment Panel III, International Diabetes Federation, and World Health Organization definitions of the metabolic syndrome as predictors of incident cardiovascular disease and diabetes.Diabetes Care, 30(1), 8-13.
- Ji Hyon Lim, Young-Kwon Kim, Yong-Seok Kimet al (2010). Relationship Between Serum Uric Acid Levels, Metabolic Syndrome, and Arterial Stiffness in Korean. Journal of Circulation, 7 ,314-320.
- Chen LY, Zhu WH, Chen ZW, Dai HL et al (2007). Relationship between hyperuricemia and metabolic syndrome. J Zhejiang Univ Sci 8,593-8.
- Vũ Thị Thanh Huyền và cộng sự (2014). Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân đái tháo đường typ 2 cao tuổi có hội chứng chuyển hóa. Tạp chí nghiên cứu y học, 94 (2), 49-55.
- Huỳnh Ngọc Linh (2013). Tỷ lệ tăng acid uric máu và các yếu tố liên quan ở bệnh nhân ≥ 35 tuổi điều trị tại khoa nội Bệnh viện đa khoa Thành phố Cà Mau từ T8/2011 – T7/2012. Tạp chí Y hoc Thực Hành, 857, 131-133.
- Trần Văn Trung, Huỳnh Thị Dung, Nguyễn Hồng Hà và cs (2009). Nghiên cứu nồng độ acid uric huyết thanh ở bệnh nhân đái tháo đường type 2 tại khoa Nội A BVĐK Tỉnh Bình Định. Tạp chí nội khoa, 3(1), 409-417.
- Eun Sook Kim, Hyuk Sang Kwon, Chul Woo Ahn (2011). Serum uric acid level is asociated with metabolic syndrome and microalbuminuria in Korean patients with type 2 diabetes mellitus.Journal of Diabetes and Its Complications, 25, 309-313.
- Anthonia O Ogbera, Alfred O Azenabor (2010). Hyperuricaemia and the metabolic syndrome in type 2 DM.Diabetology and Metabolic Syndrome, 2(24), 1-7.
- Conen D, Wietlisbach V, Bovet P, et al (2004). Prevalence of hyperuricemia and relation of serum uric acid with cardiovascular risk factors in a developing country. BMC Public Health, 4, 9 – 52.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

