KHUYẾN CÁO CỦA HỘI NỘI TIẾT – ĐÁI THÁO ĐƯỜNG VIỆT NAM
CÁC NHÓM THUỐC UỐNG ĐIỀU TRỊ THƯỜNG GẶP TRONG BỆNH
ĐÁI THÁO ĐƯỜNG TYP 2 TẠI VIỆT NAM
Chủ biên. PGS.TS.Đổ Trung Quân
Chịu trách nhiệm chính: PGS.TS.Đổ Trung Quân
Ngày nhận bài: 22.9.2017
Ngày phản biện khoa học: 24.9.2017
Ngày duyệt bài: 27.9.2017
I. SULFONYLUREAS ( SUs )
1.Cơ chế tác dụng: Sulfonylureas là một thuốc hạ glucose máu thông qua cơ chế kích thích tụy bài tiết insulin. Cơ chế này tác dụng thông qua kênh ATP-K+ ở màng tế bào beta của tụy. Kênh ATP-K+ bao gồm hai tiểu đơn vị: một tiểu đơn vị chứa receptor của sulfonylureas và một tiểu đơn chứa chính kênh ATP-K+ . Ở những bệnh nhân đái tháo đường (ĐTĐ) typ 2 mà chức năng tế bào beta vẫn còn thì sulfonylureas gắn với receptor và gây đóng kênh ATP-K+ . Khi đó K+ sẽ đi qua màng và tích lũy bên trong tế bào beta, gây khử cực tế bào beta, làm cho Ca2+ đi vào trong tế bào. Nồng độ Ca2+ trong tế bào tăng lên và kết quả là các hạt chứa insulin sẽ di chuyển tới bề mặt tế bào, hòa trộn với màng tế bào gây giải phóng insulin vào tuần hoàn.
Trên màng các tế bào beta của tuyến tụy nội tiết có những kênh kali (K) phụ thuộc ATP ( ký hiệu K ATP), là nơi để cho dòng ion K+ đi qua mà sự đóng mở chúng phụ thuộc nồng độ ATP nội bào. Khi nồng độ glucose máu tăng, sự tổng hợp ATP nội bào tăng gây đóng các kênh K ATP, khi đó các ion K+ tích điện dương tập trung nhiều ở phía trong màng tế bào gây khử cực màng tế bào beta. Hậu quả của khử cực là các kênh calci phụ thuộc điện thế mở ra làm các ion calci đi vào trong tế bào và gây phóng thích insulin từ các hạt tiết trong tế bào.
Kênh K ATP được cấu tạo bởi hai loại tiểu đơn vị. Loại tiểu đơn vị thứ nhất là các kênh điều chỉnh dòng ion kali ( ký hiệu Kir 6.2) và tiểu đơn vị thứ hai là các thụ thể sulfonylurea (ký hiệu SUR). Mỗi kênh K ATP được cấu tạo bởi 4 tiểu đơn vị Kir 6.2 chụm lại với nhau tạo thành lỗ cho ion K+đi qua, có 4 tiểu đơn vị SUR bao quanh. Ngoài tế bào beta của tụy, kênh K ATPhiện diện với mật độ cao ở nhiều loại tế bào khác nhau trong cơ thể như tế bào cơ tim, tế bào cơ trơn mạch máu. Ở những mô khác nhau thì kênh K ATP được cấu tạo từ các thụ thể sulfonylurea khác nhau như:
- Ở tụy là thụ thể SUR 1.
- Tế bào cơ tim là thụ thể SUR 2A.
- Tế bào cơ trơn mạch máu là thụ thể SUR 2B.
Khi một thuốc nhóm sulfonylurea gắn lên tiểu đơn vị SUR ở kênh K ATP của tế bào tuyến tụy nội tiết, kênh này sẽ đóng lại dần tới phóng thích insulin từ tế bào. Như vậy, các nhóm thuốc thuộc nhóm sulfonylyrea kích thích bài tiết insulin và hạ glucose máu thông qua cơ chế đóng kênh K ATP ở các tế bào beta của tụy.
- Chỉ định: Những trường hợp lý tưởng, chỉ định sulfonylureas cho những bệnh nhân đái tháo đường typ 2 mà chức năng tế bào beta vẫn còn đủ đáp ứng với các kích thích.
- Khởi phát bệnh ĐTĐ sau 30 tuổi.
- Thời gian bị bệnh ĐTĐ dưới 5 năm.
- Đường máu lúc đói < 16,7 mmol/l (< 300 mg/dl ).
- Cân nặng bình thường hoặc béo phì.
- Chấp thuận điều trị.
- Thiếu hụt insulin không hoàn toàn.
- Có thể phối hợp với các nhóm thuốc uống hạ glucose huyết khác hoặc insulin
2. Chống chỉ định:
- Bệnh nhân nhạy cảm với thuốc, những bệnh nhân bị nhiễm toan ceton.
- Bệnh nhân đang mắc các bệnh lý cấp tính ví dụ như sốt cao, chấn thương, nhiễm khuẩn hoặc phẫu thuật….
- Phụ nữ có thai và cho con bú:
- Trẻ em: Độ an toàn và hiệu quả của sulfonylureas trên trẻ em chưa được ghi nhận.
- Suy gan, suy thận: Do sulfonylureas được chuyển hóa qua gan, nên bị chống chỉ định ở các bệnh nhân có rối loạn chức năng gan. Men gan tăng gấp 3 lần trị số bình thường . (Chlopropamide bài tiết chủ yếu qua thận nên bị chống chỉ định ở các bệnh nhân suy thận).
- Người lớn tuổi: Nguy cơ hạ glucose máu là điều đáng lo ngại nhất khi sử dụng sulfonylureas cũng như các thuốc hạ glucose máu khác ở bệnh nhân lớn tuổi.
- Ở người lớn tuổi, thường các chức năng gan, thận đều kém hơn, nên dễ có nguy cơ hạ glucose máu nặng khi dùng sulfonylureas.
- Chống chỉ định chlopropamide ở bệnh nhân lớn tuổi ( 60 – 65 tuổi) do có sự giảm mức lọc cầu thận theo tuổi.
3. Các nhóm thuốc và các tên biệt dược ở Việt Nam
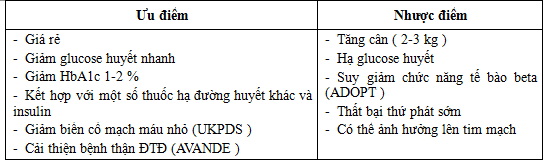
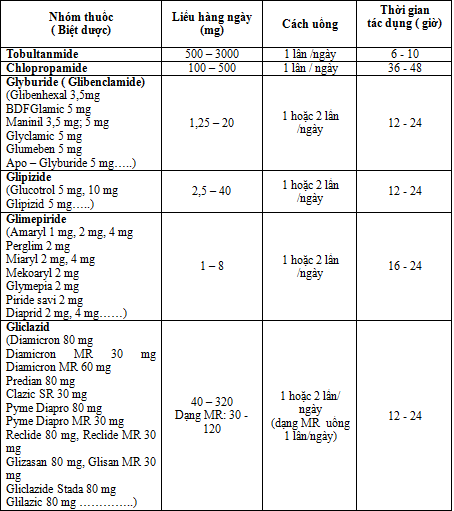 Ưu và nhược điểm của nhóm SU cần lưu ý khi chỉ định
Ưu và nhược điểm của nhóm SU cần lưu ý khi chỉ định
II. BIGUANIDES (METFORMIN)
1.Cơ chế tác dụng: Metformin vào máu gắn với các thụ thể trên màng tế baod và kích hoạt một loạt các phản ứng sinh hóa, làm tăng hoạt hóa AMPK trong tế bào. Kết quả là cải thiện độ nhạy và tăng hiệu quả hoạt động của insulin tại thụ thể đẫn tới tăng khả năng vận chuyển glucose vào tế bào, giảm tổng hợp a.cid béo, ức chế hoạt động của glucagon. Giảm sản xuất glucose tân tạo từ gan tới 75%, tăng tổng hợp glycogen tại gan, cơ. Kết quả cuối cùng là cải thiện glucose huyết, giảm cân, cải thiện lipid huyết, giảm tình trạng tăng đông ở bệnh nhân đái tháo đường.
2. Chỉ định:
- Metformin được coi như thuốc lựa chọn đầu tiên trong điều trị những bệnh nhân ĐTĐ typ2, đặc biệt các trường hợp thừa cân, béo phì đã được đồng thuận trong tất cả các khuyến cáo trên thế giới và Việt Nam. Metformin được chỉ định đơn trị liệu điều trị ĐTĐ typ 2 đối với các bệnh nhân không kiểm soát tốt glucose máu bằng chế độ ăn và luyện tập đơn thuần.
- Metformin còn được sử dụng kết hợp với các thuốc viên hạ glucose máu khác hoặc kết hợp với insulin. Metformin làm giảm HbA1c được khoảng 1% – 2 %.
3. Chống chỉ định:
- Nhiễm toan chuyển hóa cấp hoặc mạn tính.
- ĐTĐ typ 1. ĐTĐ thai nghén
- Dị ứng với các thành phần của thuốc.
- Suy tim giai đoạn 3,4.
- Bệnh lý thận hoặc rối loạn chức năng thận (creatinin huyết thanh ≥ 1,5 mg/dl ở nam giới và ≥ 1,4 mg/dl ở nữ giới) hoặc rối loạn thanh lọc creatinin do hậu quả của trụy mạch, nhồi máu cơ tim cấp hoặc nhiễm trùng huyết.
- Suy gan : Men gan tăng gấp 3 lần so với trị số bình thường
- Nhiễm trùng, nhồi máu cơ tim, chấn thương, tai biến mạch máu não, phẫu thuật lớn hoặc các bênh lý cấp tính khác .
- Thường xuyên bị tiêu chảy.
- Phụ nữ có thai và cho con bú.
- Những người trên 80 tuổi, trừ khi mức thanh lọc creatinin bình thường.
- Không dùng thuốc cho trẻ em < 10 tuổi.
- Điều tri dự phòng tiền ĐTĐ
- 2 ngày trước và sau khi chụp CT scanner, X-quang có chứa chất cản quang cần tạm dừng thuốc metformin, vì các thuốc này có nguy cơ gây suy thận cấp ở một số bệnh nhân.
4. Các nhóm thuốc và tên các biệt dược ở Việt Nam
- Liều hàng ngày: 500 – 2500 mg.
- Cách uống: 2 lần / ngày, uống sau các bữa ăn.
- Thời gian tác dụng: 12 -18 giờ.
- Các loại biệt dược và hàm lượng:
Glumeform 500 mg, 850 mg.
Meglucon 500 mg, 850 mg, 1000 mg.
Meglucon Hexal 500 mg, 850 mg.
Metformin Stada 500 mg, 850 mg, 1000 mg.
Savi Metformin 500 mg, 850 mg, 1000 mg
Diaberim 500 mg…….
III. GLINIDES (MEGLITINIDES)
1.Cơ chế tác dụng: Glinides là nhóm thuốc kích thích tiết insulin nhưng cấu trúc hóa học và dược lý học hoàn toàn khác sulfonylureas ( SUs). Tác dụng phụ thuộc vào khả năng bài tiết insulin của tế bào beta và sự toàn vẹn chức năng của tế bào beta, tác dụng của thuốc phụ thuộc vào nồng độ glucose máu và giảm đi khi nồng độ glucose máu thấp. Glinides gắn với thụ thể đặc hiệutrên tế bào beta của tụy nội tiết , gây đóng kênh ATP – K+ ở màng tế bào beta của tụy. Kênh K+ gây ức chế quá trình khử cực của màng tế bào beta, do đó gây mở kênh Ca2+ làm cho Ca2+ đi vào trong tế bào, gây tăng tiết insulin. Glinides khởi phát tác dụng nhanh và thời gian tác dụng ngắn hơn SUs.
2. Chỉ định:
– Glinides được chỉ định trong điều trị ĐTĐ typ 2 không kiểm soát tốt glucose máu bằng chế độ ăn và luyện tập đơn thuần.
– Khả năng làm giảm HbA1c của glinides thấp hơn so với SUs, chỉ khoảng 0,7 – 1,5%.
– Có thể kết hợp glinides với các nhóm thuốc điều trị ĐTĐ khác ngoại trừ SUs.Hơn nữa, glinides cũng ít có hiệu quả khi điều trị thay thế cho SUs ở những bệnh nhân không đáp ứng với SUs.
– Nhóm glinides ít có nguy cơ gây hạ glucose máu nên rất thích hợp cho những bệnh nhân có nguy cơ cao bị hạ glucose máu, ví dụ như bệnh nhân lớn tuổi hoặc những bệnh nhân chỉ ăn một hoặc hai bữa chính mỗi ngày và có nhu cầu kiểm soát glucose máu vào những thời điểm cụ thể như vậy.
– Vì không chứa gốc sulfa nên có thể dùng glinides cho những bệnh nhân dị ứng với SUs.
3. Chống chỉ định:
- ĐTĐ nhiễm toan ceton, ĐTĐ typ 1 hoặc những bệnh nhân nhạy cảm với các thành phần của thuốc.
- Bệnh nhân đang có bệnh nặng kèm theo như sốt cao, chấn thương, nhiễm khuẩn hoặc phẫu thuật…. thì nên tạm thời dừng glinides và chuyển sang điều trị bằng insulin.
- Phụ nữ mang thai và cho con bú.
- Trẻ em.
- Suy gan: Nồng độ thuốc (repaglinide và các chất chuyển hóa) trong huyết thanh cao hơn ở những bệnh nhân suy gan. Tuy nhiên, sự thay đổi này không có ảnh hưởng đến sự đáp ứng với repaglinide.
- Có thể một số bệnh nhân bị rối loạn chức năng gan đáp ứng với thuốc khác nhau và đòi hỏi phải dùng liều repaglinide với liều thấp hơn. Không cần điều chỉnh liều ở những bệnh nhân bị suy gan nhẹ đến vừa, nên sử dụng thận trọng nateglinide ở những bệnh nhân bị suy gan nặng.
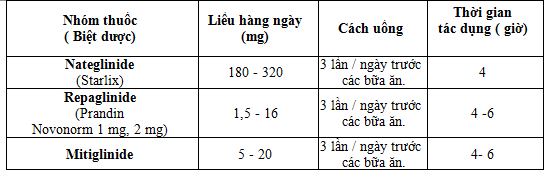
4. Các nhóm thuốc và tên các biệt dược ở Việt Nam
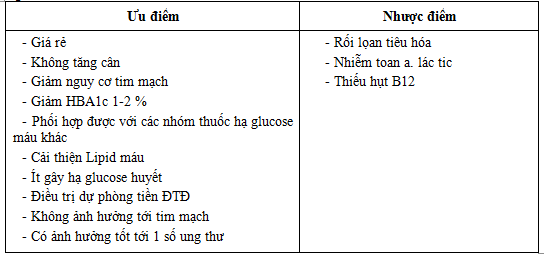
 Ưu và nhược điểm
Ưu và nhược điểm

IV. ỨC CHẾ ALPHA GLUCOSIDASE:
1. Cơ chế tác dụng: Thuốc ức chế enzyme alpha glucosidase ở riềm bàn chải của ruột non. Các enzyme alpha glucosidase có vai trò tiêu hóa carbohydrate thông qua việc phá vỡ các phân tử disaccharide và oligosaccharide (đường và đường mía) thành glucose và các monosaccharide để dễ dàng hấp thu tại ruột non hơn. Thuốc có tác dụng ức chế alpha glucosidase do đó sẽ làm chậm hấp thu carbohydrate ở ruột, từ đó làm giảm glucose máu sau ăn.
2. Chỉ định:
- Acarbose là nhóm đã được FDA công nhận trong đơn trị liệu điều trị ĐTĐ typ 2, nếu như bệnh nhân không kiểm soát tốt glucose máu bằng chế độ ăn đơn thuần.
- Acarbose có thể được kết hợp với các nhóm thuốc khác như: SUs, insulin hoặc metformin.
- Miglitol cũng được FDA công nhận trong đơn trị liệu điều trị ĐTĐ typ 2 nếu như bệnh nhân không kiểm soát tốt glucose máu bằng chế độ ăn đơn thuần hoặc kết hợp với SUs.
- Hiện nay, việc sử dụng ức chế alpha glucosidase còn hạn chế, mặc dù thuốc có hiệu quả làm giảm glucose máu sau ăn. Một trong những yếu tố làm hạn chế sử dụng nhóm thuốc này đó là phải tăng liều dần, điều chỉnh liều đòi hỏi thời gian dài (khoảng 10 – 12 tuần) để tránh các tác dụng phụ trên đường tiêu hóa.
3. Chống chỉ định:
- Thuốc được đào thải tuyệt đối qua thận, chính vì vậy ở những bệnh nhân có rối loạn chức năng thận thường có hiện tượng tích lũy thuốc, đặc biệt là miglitol.
- Không nên chỉ định nhóm thuốc này ở những bệnh nhân có rối loạn chức năng thận (thanh lọc creatinine < 25 ml/phút), creatinine huyết thanh > 2 mg/dl (176,8 mcmol/l).
- Không cần điều chỉnh liều ở bệnh nhân suy gan. Mặc dù không được chuyển hóa qua gan nhưng không nên dùng acarbose ở bệnh nhân xơ gan.
- Phụ nữ mang thai và cho con bú: Chưa có chứng minh lâm sàng về độ an toàn của acarbose và miglitol ở phụ nữ mang thai. Cả hai thuốc đều được bài tiết qua sữa với lượng nhỏ, vì vậy không nên chỉ định ở phụ nữ đang cho con bú.
- Nhiễm toan ceton.
- Bệnh lý đường tiêu hóa: Bệnh viêm ruột, viêm loét đại trực tràng, bán tắc ruột, bệnh đường ruột mạn tính gây rối loạn tiêu hóa và hấp thu thuốc đáng kể hoặc những bệnh lý có tăng tạo hơi trong đường ruột.
- Nhạy cảm với acarbose, miglitol và các tá dược.
4. Tên nhóm thuốc và các biệt dược ở Việt Nam
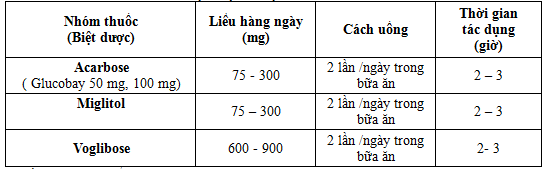 Ưu và nhược điểm
Ưu và nhược điểm

V. THIAZOLIDINEDIONES (TZDs)
1.Cơ chế tác dụng: Thuốc giúp cải thiện glucose máu do làm tăng nhạy cảm với insulin. Cơ chế này là do tác dụng kích thích trực tiếp lên các receptor ở bề mặt của tế bào chịu trách nhiệm cân bằng lipid nội môi, biệt hóa tế bào mỡ và hoạt động của insulin.
2. Chỉ định:
– TZD là một nhóm thuốc có hiệu quả làm giảm glucose máu ở các bệnh nhân ĐTĐ typ 2. Mức độ giảm glucose máu thay đổi khác nhau tùy thuộc từng bệnh nhân.
– Khả năng làm giảm HbA1c từ 0,5 – 1,5%.
3. Chống chỉ định:
– Bệnh nhân ĐTĐ typ 1 hoặc bệnh nhân ĐTĐ đang có tình trạng nhiễm toan ceton.
– Suy tim: TZD chống chỉ định ở bệnh nhân suy tim theo phân loại NYHA III, IV do làm nặng thêm bệnh tim có sẵn.
– Suy gan: men gan tăng gấp 3 lần so với trị số bình thường
– Phụ nữ có thai và cho con bú.
– Trẻ em: Chưa có nghiên cứu nào về dược động học, độ ăn toàn và hiệu quả của TZD ở trẻ em.
– Tình trạng , mất xương , giảm mật độ xương, gãy xương
– Tăng nguy cơ bị ung thưbàng quang khi sử dụng Pioglitazone.
4. Tên nhóm thuốc và tên các biệt dược ở Việt Nam
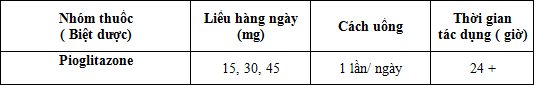 Các ưu nhược điểm
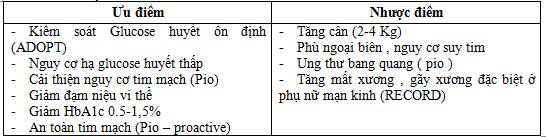
Các ưu nhược điểm
VI. THUỐC ỨC CHẾ DIPEPTIDYL PEPTIDASE – IV (DPP – IV)
1.Cơ chế tác dụng: Khi nồng độ glucose máu tăng lên thông qua ăn uống sẽ dẫn đến tăng bài tiết insulin nhiều hơn. Hiện tượng này được gọi là hiệu ứng incretin. Hiệu ứng incretin xảy ra qua trung gian các hormon của tế bào L của ruột, gây kích thích bài tiết insulin từ các tế bào beta của tụy xuất hiện khi glucose máu tăng cao sau ăn uống .
-GIP (Glucose –dependent Insulinotropic Polypeptide) và GLP – 1 (Glucagon Like Peptide 1) là những hormon incretin được bài tiết sau ăn . Cả GIP và GLP – 1 đều có nhiều cơ chế tác dụng khác nhau để điều hòa glucose máu, trong đó GLP-1 có hiệu quả tăng bài tiết insulin nội sinh phụ thuộc nồng độ glucose máu .
– Nhóm thuốc DPP – IV với cơ chế hoạt động là ức chế sự giáng hóa GLP – 1 thông qua ức chế enzym gây phá vỡ GLP – 1. Dẫn tới làm tăng hiệu quả của GLP – 1 nội sinh bằng cách kéo dài thời gian tồn tại của hormon này trong cơ thể. Tác dụng của thuốc bao gồm:
- Kích thích bài tiết insulin.
- Ức chế bài tiết glucagon.
- Kích thích sự tăng sinh của tế bào beta.
2. Chỉ định: Điều trị bệnh ĐTĐ typ 2
- Đơn trị liệu cho bệnh nhân không kiểm soát glucose máu tốt bằng chế độ ăn và tập luyện đơn thuần và không thể sử dụng metformin do có những chống chỉ định hoặc không dung nạp.
- Phối hợp cùng các thuốc điều trị ĐTĐ typ 2 khác: Phối hợp 2 thuốc (DPP – IV với Metformin hoặc SU hoặc TZD). Phối hợp 3 thuốc (DPP – IV với 1 SU và Metformin) đem lại hiệu quả kiểm soát glucose máu tốt hơn.
- Phối hợp với insulin ( có hoặc không có Metformin) khi chế độ ăn, luyện tập và liều insulin ổn định nhưng không đem lại sự kiểm soát glucose máu đầy đủ.
3. Chống chỉ định:
- Bệnh nhân ĐTĐ typ 1 hoặc bệnh nhân ĐTĐ đang có tình trạng nhiễm toan ceton.
- Phụ nữ có thai và cho con bú.
- Trẻ em dưới 18 tuổi.
Suy thận (trừ linagliptin), suy gan
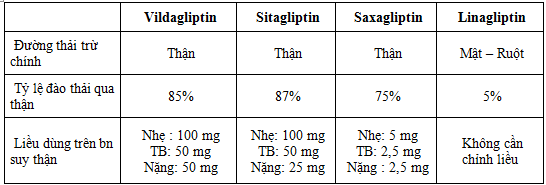 Alogliptin chưa có tại Việt Nam
Alogliptin chưa có tại Việt Nam
Hầu hết các thuốc DPP-4 đều không khuyến cáo sử dụng trên bệnh nhân suy thận giai đoạn cuối (ESRD) (ngoại trừ Linagliptin).
- Suy gan: Linagliptin: Không cần chỉnh liều trên bệnh nhân suy gan
Vildagliptin: Không khuyến cáo dùng cho bệnh nhân suy gan, kể cả bệnh nhân có ALT hoặc AST trước điều trị > 2,5 lần giới hạn trên của mức bình thường.
Saxagliptin: Thận trọng khi sử dụng cho các bệnh nhân suy gan trung bình và không khuyến cáo sử dụng cho các bệnh nhân suy gan nặng.
- Suy tim: Kinh nghiệm dùng DPP4 trên bệnh nhân suy tim độ III-IV còn hạn chế.Saxagliptin: Thận trọng khi sử dụng cho bệnh nhân có các yếu tố nguy cơ nhập viện do suy tim như tiền sử suy tim hoặc suy thận mức độ trung bình đến nặng.
- Viêm tụy cấp: Nếu có nghi ngờ viêm tụy, nên ngừng sử dụng DPP4. Cẩn trọng với bệnh nhân có tiền sử viêm tụy cấp.
- Hạ đường huyết: Bệnh nhân đang sử dụng DPP – 4 kết hợp với Sulfonylurea có thể có nguy cơ hạ đường huyết. Vì vậy có thể xem xét dùng một liều SUs thấp hơn đề giảm nguy cơ hạ đường huyết.
4. Tên nhóm thuốc và các biệt dược ở Việt Nam:
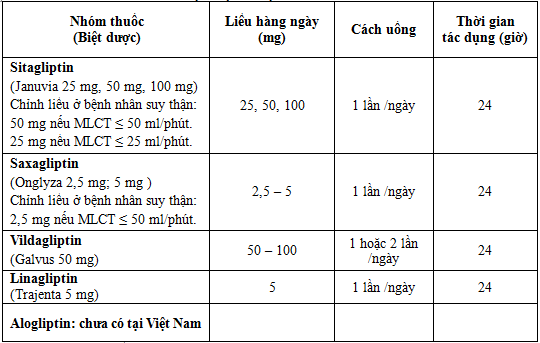 Các ưu nhược điểm
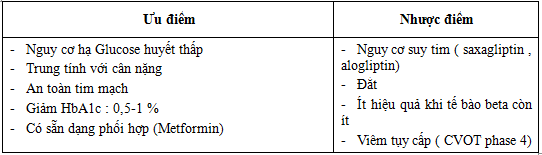
Các ưu nhược điểm
VII. THUỐC ỨC CHẾ SGLT – 2 (SODIUM – GLUCOSE CO – TRANSPORTER 2)
1.Cơ chế tác dụng:
- ở người bình thường không có glucose trong nước tiểu do được tái hấp thu hoàn toàn tại ống thận bởi các protein đồng vận chuyển natri tại ống thận (SGLT 2 và SGLT 1). chỉ khi nồng độ glucose vượt qua ngưỡng thận 180mg/dl (>10 mmol/l) mới có glucose ra nước tiểu
- SGLT2 là một protein đồng vận chuyển natri, (đồng vận chuyển với một phân tử Na+) sẽ giúp tái hấp thu 90 % glucose tại ống lượn gần đoạn S1 , phần còn lại khoảng 10% sẽ được tái hấp thu tại đoạn S2 của ống lượn xa bởi hoạt động của SGLT1 (đồng vận chuyển với 2 Na+)
- Ở bệnh nhân đái tháo đường, người ta thấy có sự tăng tái hấp thu glucose ở thận và giảm đào thải glucose ra nước tiểu do tăng hoạt tính của SGLT2 và tăng ngưỡng glucose ở thận.
- Ức chế SGLT2 sẽ làm giảm hấp thu glucose ở thận và tăng thải glucose ra nước tiểu góp phần làm giảm glucose máu khi glucose máu tăng cao.
- Tăng thải glucose ra nước tiểu là tăng áp lực thẩm thấu niệu do đó có tác dụng lợi tiểu thẩm thấu nhẹ , dẫn tới giảm nhẹ huyết áp từ 5-10 mmHg.
- Thuốc ức chế SGLT – 2 có hiệu lực ức chế mạnh, ức chế chọn lọc và thuận nghịch đối với protein đồng vận chuyển natri – glucose co – transpoter 2 ( SGLT – 2). SGLT – 2 xuất hiện chọn lọc ở thận và không phát hiện thấy ở hơn 70 mô khác kể cả gan, cơ vân, mô mỡ, vú, bàng quang và não.
- Lượng glucose thải qua thận theo cơ chế này phụ thuộc vào lượng glucose máu và độ lọc cầu thận (GFR).
- Thuốc không làm giảm quá trình sản xuất glucose nội sinh do giảm glucose trong máu.
- Thuốc tác động độc lập với sự bài tiết insulin và tác dụng của insulin.
2. Chỉ định:
- Đơn trị liệu: Thuốc ức chế SGLT – 2 được chỉ định trong điều trị ĐTĐ typ 2 khi chế độ ăn và luyện tập không kiểm soát tốt glucose máu cho những bệnh nhân không thích hợp sử dụng metformin do không dung nạp.
- Phối hợp với các thuốc khác trong điều trị ĐTĐ typ 2: Theo khuyến cáo mới nhất của AACE (American Association of Clinical Endocrinologists) thuốc SGLT -2 là một trong những nhóm thuốc có thể kết hợp với Metformin trong điều trị bệnh ĐTĐ typ2 sau khi đã sử dụng đơn trị liệu Metformin nhưng không kiểm soát tốt glucose máu. Ngoài ra có thể kết hợp thuốc SGLT – 2 với các nhóm thuốc hạ glucose máu khác và insulin để kiểm soát tốt glucose máu trong điều trị ĐTĐ typ 2.
3. Chống chỉ định:
- ĐTĐ typ 1 hoặc bệnh nhân ĐTĐ nhiễm toan ceton.
- Suy thận: Hiệu quả của thuốc phụ thuộc vào chức năng thận, hiệu quả giảm ở bệnh nhân suy thận trung bình và gần như không hiệu quả ở bệnh nhân suy thận nặng. Vì vậy nên không khuyến cáo sử dụng thuốc cho bệnh nhân suy thận trung bình đến suy thận nặng.
- Suy gan: Kinh nghiệm lâm sàng trên bệnh nhân suy gan còn hạn chế vì thế nên không sử dụng cho đối tượng bệnh nhân suy gan.
- Bệnh nhân đang dùng thuốc lợi tiểu quai vì nguy cơ giảm thể tích tuần hoàn, hạ huyết áp do thuốc làm tăng bài tiết nước tiểu có liên quan đến giảm huyết áp ở mức trung bình.
- Bệnh nhân đang bị các bệnh cấp tính (bệnh lý dạ dày – ruột, nhiễm trùng, sốt cao, phẫu thuật….).
- Nhiễm khuẩn tiết niệu: Không dùng thuốc khi bệnh nhân đang điều trị viêm thận – bể thận hoặc nhiễm trùng đường tiết niệu.
- Suy tim.
- Ung thư bàng quang.
- Phụ nữ có thai và cho con bú.
- Người cao tuổi: Do bệnh nhân người cao tuổi thường có suy giảm chức năng thận và / hoặc sử dụng thuốc chống tăng huyết áp có thể làm thay đổi chức năng thận như ức chế chế men chuyển angiotensin (ACE -1) và thuốc chẹn thụ thể angiotensin 2 (ARB).
4. Tên nhóm thuốc và các biệt dược ở Việt Nam
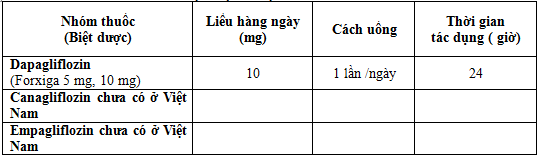 Ưu và nhược điểm
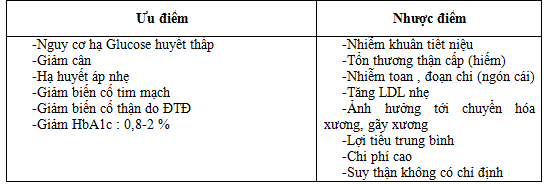
Ưu và nhược điểm
VIII. CÁC LOẠI RESIN GẮN ACID MẬT
1.Cơ chế tác dụng: Khi mới ra đời, resin gắn acid mật (BAS) được dùng để làm giảm LDL – Cholesterol và thường được kết hợp với nhóm thuốc Statins. Tên biệt dược trên thị trường là Colesevelam, có dạng viên và được nghiên cứu để điều trị cho những bệnh nhân ĐTĐ typ 2 có tăng LDL – Cholesterol mà không đạt được mục tiêu kiểm soát glucose máu và HbA1c. BAS có thể làm giảm HbA1c khoảng 0,5%, glucose máu giảm khoảng 13%. Mặc dù các BAS khác có thể làm giảm được HbA1c nhưng Colesevelam là thuốc duy nhất trong nhóm thuốc này được công nhân trong điều trị ĐTĐ. Cơ chế tác dụng của thuốc:
– Có thể do thuốc làm giảm sự hấp thu glucose hoặc kéo dài thời gian hấp thu glucose ở ruột.
– Cũng có giả thuyết cho rằng BAS gây phá vỡ chu trình gan – ruột của acid mật. Cơ chế này có vẻ hợp lý vì ở bệnh nhân ĐTĐ thường có rối loạn điều hòa chuyển hóa acid mật, gồm tăng tổng hợp acid mật, tăng dự trữ acid mật và thay đổi thành phần của acid mật. Acid mật là một cấu trúc quan trọng của thụ thể farnesoid ( FXR ), đây là một thụ thể hoạt hóa acid mật đóng vai trò quan trọng trong quá trình chuyển hóa glucose. Thuốc có tác dụng ngăn cản quá trình tái hấp thu acid mật ở ruột, BAS có thể gây bất hoạt FXR.
– Một cơ chế khác nữa là BAS là tăng giải phóng incretins, do đó làm tăng tiết insulin pha 1 và pha 2 dưới tác dụng kích thích của glucose.
Rất khó xác định BAS làm giảm glucose máu chính xác theo cơ chế nào nhưng thực tế là colesevelam có thể vừa làm giảm glucose máu lại vừa làm giảm được LDL – Cholesterol.
2. Chỉ định: Gần đây hội các nhà nội tiết học lâm sàng của Mỹ (AACE) 2017 đã công nhận colesevelam là một thuốc làm giảm glucose máu ở bệnh nhân mới mắc ĐTĐ typ 2, có HbA1c ban đầu lúc trước điều trị khoảng 7 – 8% và ở những bệnh nhân có thể dùng kết hợp nhiều thuốc khác nhau để điều trị ĐTĐ, đặc biệt là metformin. Thuốc cũng thích hợp khi chỉ định ở những bệnh nhân ĐTĐ typ 2 mà HbA1c không thể giảm xuống mức ≤ 7% hoặc ở những bệnh nhân có tăng LDL – Cholesterol. Để làm giảm HbA1c ở bệnh nhân ĐTĐ typ 2 bằng thuốc viên với ít tác dụng phụ, không gây tăng cân đáng kể thì BAS có thể là một lựa chọn thay thế thích hợp.
3. Chống chỉ định:
- ĐTĐ typ 1 hoặc bệnh nhân ĐTĐ đang có nhiễm toan ceton.
- Không chỉ định điều trị đơn trị liệu hoặc kết hợp với nhóm ức chế DPP – IV đối với bệnh nhân ĐTĐ typ 2.
- Chưa có nghiên cứu điều trị kết hợp colesevelam với nhóm thuốc TZDs để điều trị ĐTĐ typ 2.
- Thận trọng sử dụng thuốc ở các bệnh nhân có rối loạn về nuốt vì kích thuốc viên thuốc lớn có thể gây khó nuốt.
- Bệnh nhân ĐTĐ typ2 có biến chứng liệt ruột hoặc các rối loạn hấp thu khác hoặc có nguy cơ tắc ruột: Không nên dùng nhóm thuốc này vì thuốc có tác dụng phụ là gây táo bón.
- Phụ nữ có thai và cho con bú. Trẻ em: Do chưa có nghiên cứu nên không dùng thuốc cho các đối tượng trên.
- BAS còn làm tăng triglyceride máu, nếu so với placebo thì nguy cơ này tăng lên 5%. Nguy cơ này còn cao hơn khi dùng kết hợp với SUs hoặc insulin (18% và 22%). Nếu triglyceride tăng quá cao có nguy cơ gây viêm tụy cấp. Nguy cơ lâu dài của tăng triglyceride lên bệnh mạch vành qua nhiều nghiên cứu cho thấy kết quả không rõ ràng. Nên thận trọng khi điều trị ở những bệnh nhân có triglyceride > 300 mg/dl. Vì trong hầu hết các thử nghiệm lâm sàng với colesevelam phần lớn bệnh nhân đều có triglyceride < 300 mg/dl. Chống chỉ định dùng colesevelam ở bệnh nhân có triglyceride > 500 mg/dl. Nên kiểm tra lipid máu, đặc biệt là triglyceride và non – HDL – Cholesterol trước khi điều trị bằng colesevelam và kiểm tra định kỳ sau đó. Nên ngừng thuốc nếu như triglyceride > 500 mg/dl hoặc bệnh nhân xuất hiện viêm tụy cấp do tăng triglyceride.
- Thận trọng khi điều trị những trường hợp có nhạy cảm với tình trạng thiếu vitamin K (bệnh nhân đang dùng warfarin, bệnh nhân bị chứng kém hấp thu…) hoặc nhạy cảm với tình trạng thiếu các vitamin tan trong dầu khác do thuốc có thể làm giảm hấp thu các vitamin tan trong dầu như A, D, E, K.
Tên nhóm thuốc và các biệt dược ở Việt Nam
 5. Vấn đề cần lưu ý khi chọn thuốc điều trị
5. Vấn đề cần lưu ý khi chọn thuốc điều trị
- Mục tiêu HbA1c, Glucose lúc đói và sau ăn
- Cân nặng , nguy cơ hạ glucose huyết và hậu quả của hạ glucose huyết
- Huyết áp
- Chức năng thận
- Tiền sử suy tim
- Tiền sử nhiễm khuẩn tiết niệu
- Tiền sử viêm tụy
- Mật độ xương , tình trạng gãy xương
- Điều trị insulin
- Điều kiện kinh tế
- Các bệnh lý đi kèm
- Yếu tố tuổi giới ….
6. Lợi ích của phối hợp thuốc
– sử dụng thuốc liều thấp
– kiểm soát glucose huyết nhanh
– tác động vào nhiều khiếm khuyết của bệnh sinh ĐTĐ
– tăng tỷ lệ tuân trị
– Giảm tổng giá thành điều trị
TÀI LIỆU THAM KHẢO
- American Diabetes Association: Standards of Medical Care in Diabetes – 2017. Diabetes Care, 40 Suppl 1, pp. S 64-74.
- Engel SS., Suryawanshi S., et al: Safety of Sitaglipitin in patients with type 2 diabetes and chronic kidney disease: Outcomes from TECOS. Diabetes Obes Metab (2017).
- J clin Endocrinology Metabolím – 2016, 101 (1 ) : 157-166
- AACE/ACE comprehensive type 2 diabetes management algorithm. 2017
- Consensus statement by the American association of clinical endocrinologists and American college endocrinologyon the comprehensive type 2 diabetes management algorithm – Excutive summary 2017 .
- Ferrannini E., Ramos SJ., et al: Dapagliflozin monotherapy in type 2 diabetic patients with inadequate glycemic control by diet and exercise: a randomized, double – blind, placebo – controlled, phase 3 trial. Diabetes Care, (2010) 33 (10): 2217-2224.
- Groop PH., Cooper ME., Perkovc V., et al: Linagliptin lowers albuminurial on top of recommended standard treatment in patients with type 2 diabetes and renal dysfunction. Diabetes Care, (2013) 36: 3460-3468.
- Kahn SE., Haffner SM., et al: Glycemic durability of rosiglitazone, metformin, or glyburide monothepary. New Engl J Med (2006), 355 (23): 2427- 2443.
- Katherine E. Henderson, Thomas J. Baranski, et al. The Washington manal of Endocrinology Subspecialty Consult.
- Scirica BM., Bhatt DL., Brauwald E., et al: Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. New Engl J Med (2013) 369: 1317-1326.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



