NGHIÊN CỨU BỆNH THẬN ĐÁI THÁO ĐƯỜNG
VÀ HIỆU QUẢ ĐIỀU TRỊ VỚI LOSARTAN
BS CKII Hồ Trường Bảo Long
Bệnh viện Đa khoa Lâm Đồng
ABSTRACT
Study on diabetic kidney disease in type 2 diabetic patients and the effectiveness of losartan in treatment
Introduction: Diabetes mellitus (DM) now is prevalent worldwide. Scientists have predicted that in 2018 there will be 500 millions persons who have diabetes. Diabetic kidney disease (DKD) is the main microvascular complication of DM, gradually progresses to reduced glomerular filtration rate (GFR) and end-stage renal disease (ESRD) at the end. DKD diagnosis on early stages could permit prompt intervention to improve prognosis. Treatment on modifiable risk factors will take part in albuminuria reduction, make slower progress to ESRD consequently.Objectives:1. To survey characteristics and relationship between risk factors and DKD stages and GFR in T2DM patients.2. To assess the effectiveness of ARB (Losartan) alone or in combination on CKD patients of 2nd or 3rd stage.Patients and methods: From June 2017 to July 2018, we surveyed 222 T2DM patients at Department of Consultation and Department of Internal Medicine, Lam Dong General Hospital. Patients were examined clinically, measured clinical as well as subclinical variables. The variables were age, time to diagnosis (in years), physical activity, smoking status, BMI, waist circumference (WC), arterial hypertension, ankle-brachial index (ABI), blood fasting glucose (BFG), HbA1c, lipids, serum uric acid, serum creatinin, excreted urinary albumin. Albuminuria was defined as positive if urinary albumin: creatinin ratio (UACR) was ≥ 30 mg/g. Reduced GFR was defined as eGFR < 90 ml/minute/1,73m2. Hypertension was defined as blood pressure ≥ 140/90 mmHg or systolic BP ≥ 150 mmHg.We used Losartan to lower BP as to reduce Albuminuria on CKD patients of 2nd or 3rd stage. Patients were treated with Losartan alone when their BP were from 140/90 to under 160 mmHg; patients were treated with Losartan combined with diuretic or/and calcium-channel blocker (CCB) when their initial BP were over 160mmHg. Variables were taken at second time after 3 months.Data management and analysis were conducted using 20.0 SPSS program. A P-value of < 0.05 was considered to be staticstically significant. We found the correlations between Albuminuria with risk factors. Multiple regression analysis were performed to determine independent effects of factors associated with diabetic albuminuria. Of risk factors, we found cut-off points to predict GFR reduction. Pair-sample T-test were used to assess the effectiveness of Losartan after 3 months.Results:There were no relationship between smoking status, BMI, WC to Albuminuria. Among risk factors, SBP was best correlated with Albuminura (N = 222, r = 0,435; p < 0,0001), including in reduced GFR group (n = 160, r = 0,441; p < 0,0001). Multiple regression analysis showed that SBP was strongest independent factor associated with Albuminuria (N = 222, β = 0,491; p < 0,0001), including in reduced GFR group (n = 160, β = 0,460; p < 0,0001). SBP predicted the reduced GFR in T2DM patients was 147,5 mmHg (p < 0,0001; CI 95%, 0,589-0,738; Se = 0,506; Sp = 0,726). Uric acid, ABI, Non-HDL-C were associated with Albuminuria (β = 0,264; p < 0,0001; β = 0,192; p = 0,001 và β = 0,356; p = 0,007, respectively). Uric acid level predicted the reduced GFR in T2DM patients was 337 µmol/l (p < 0,0001; CI 95%, 0,622-0,771; Se = 0,619; Sp = 0,742). DKD was at 56,8%, among them MAU was 39,6%, Macro-Albuminuria was 17,2%. Patients with reduced GFR (under 90 ml/minute/1,73 m2) were 72,1%. Renal failure (from 3rd stage to ESRD) was 17,6%, among them ESRD was 2,7%.Losartan was effective and safe in reducing SBP, diastolic BP (DBP) (p < 0,0001), as well as Albuminuria (p < 0,0001) on T2DM patients. Multiple regression analysis did not demonstrate that SBP as an independent factor that was associated with Albuminuria after treament.Conclusion:Beside conventional risk factors, we could use Non-HDL-C as a factor predicting increased Albuminuria in T2DM patients. Beside fixed risk factors like age and time of diagnosis, we could use other two risk factors that are SBP and Uric acid to predict reduced GFR in T2DM patients. Losartan is effective and safe in BP treatment, however, to reduce Albuminuria in T2DM patients effectively, we need a multi-faceted treament.
TÓM TẮT
Đặt vấn đề:Đái tháo đường (ĐTĐ) hiện nay là bệnh lý phổ biến trên toàn cầu. Các nhà khoa học đã dự báo đến năm 2018 có khoảng 500 triệu người mắc ĐTĐ. Bệnh thận đái tháo đường (DKD) là biến chứng vi mạch chính của bệnh ĐTĐ, diễn tiến dần dần đến suy giảm mức lọc cầu thận (MLCT) và cuối cùng là suy thận giai đoạn cuối (ESRD). Chẩn đoán bệnh thận đái tháo đường trong các giai đoạn mới chớm có thể cho phép can thiệp ngay và cải thiện tiên lượng. Điều trị các yếu tố nguy cơ (YTNC) can thiệp được sẽ góp phần làm giảm Albumin niệu, qua đó làm chậm tiến triển đến bệnh thận giai đoạn cuối.Mục tiêu:1. Khảo sát đặc điểm và mối liên quan giữa yếu tố nguy cơ với giai đoạn bệnh thận đái tháo đường và mức lọc cầu thận ở bệnh nhân đái tháo đường type 2; 2. Đánh giá kết quả điều trị của thuốc ức chế thụ thể angiotensin II (Losartan) đơn độc hoặc phối hợp trên các đối tượng bệnh thận mạn ở giai đoạn 2 và 3.Đối tượng và phương pháp nghiên cứu:Từ tháng 6-2017 đến tháng 7-2018, chúng tôi đã tiến hành khảo sát 222 bệnh nhân ĐTĐ type 2 tại khoa Khám bệnh và khoa Nội Tổng hợp, Bệnh viện Đa khoa Lâm Đồng. Bệnh nhân được thăm khám lâm sàng, đo đạc các biến số, cũng như được xét nghiệm cận lâm sàng. Các biến số nghiên cứu là: Tuổi, thời gian phát hiện bệnh, hoạt động thể lực, hút thuốc lá, BMI, vòng bụng, huyết áp động mạch, chỉ số huyết áp tâm thu cổ chân-cánh tay, glucose máu đói, HbA1c, bilan lipid, uric acid, Creatinin, Albumin niệu. Albumin niệu là (+) khi chỉ số Albumin niệu/Creatinin niệu ≥ 30 mg/g. Giảm MLCT khi MLCT ước tính < 90 ml/phút/1,73m2. Tăng HA khi chỉ số HA ≥ 140/90 mmHg, hoặc HA tâm thu ≥ 150 mmHg.Chúng tôi sử dụng Losartan để điều trị hạ HA và giảm Albumin niệu ở bệnh nhân ở giai đoạn 2 và 3 của bệnh thận mạn. Bệnh nhân có HA từ 140 đến < 160mmHg được điều trị với Losartan đơn độc. Losartan phối hợp lợi tiểu hoặc ức chế kênh Calci dùng để điều trị bệnh nhân có HA ban đầu ≥ 160 mmHg. Các biến số điều trị được đo lại sau 3 tháng.Phân tích và xử lý số liệu với SPSS 20.0. Giá trị p < 0,05 được xem là có ý nghĩa thống kê. Chúng tôi tìm tương quan của Albumin niệu với các yếu tố nguy cơ. Phân tích hồi quy đa biến để đánh giá tác động độc lập của yếu tố nguy cơ lên Albumin niệu. Trên các yếu tố nguy cơ, tìm điểm cắt để đánh giá mức độ dự báo sự suy giảm mức lọc cầu thận. Pair-sample T-test được dùng để đánh giá hiệu quả điều trị của Losartan.Kết quả:Không thấy có liên quan nào giữa hút thuốc lá, BMI và VB với Albumin niệu. Trong các yếu tố nguy cơ, HA tâm thu (HATT) có tương quan mạnh nhất với Albumin niệu (N = 222, r = 0,435; p < 0,0001), kể cả trong nhóm giảm MLCT (n = 160, r = 0,441; p < 0,0001). Phân tích hồi quy đa biến cho thấy HATT là yếu tố nguy cơ độc lập có ảnh hưởng lớn nhất tới Albumin niệu (N = 222, β = 0,491; p < 0,0001), kể cả trong nhóm giảm MLCT (n = 160, β = 0,460; p < 0,0001). Trị số HATT dự báo cho giảm MLCT ở BN ĐTĐ type 2 là 147,5 mmHg (p < 0,0001; CI 95%, 0,589-0,738; Se = 0,506; Sp = 0,726). Uric acid, ABI, Non-HDL-C có liên quan với Albumin niệu (β = 0,264; p < 0,0001; β = 0,192; p = 0,001 và β = 0,356; p = 0,007, tương ứng). Nồng độ Uric acid dự báo cho sự giảm MLCT ở BN ĐTĐ type 2 là 337 µmol/l (p < 0,0001; CI 95%, 0,622-0,771; Se = 0,619; Sp = 0,742).Bệnh nhân DKD chiếm 56,8%, trong đó Micro-Albumin niệu là 39,6%; Macro-Albumin niệu 17,2%. Bệnh nhân có giảm MLCT (dưới 90 ml/phút/1,73 m2) chiếm 72,1%. Bệnh nhân suy thận (từ giai đoạn 3 đến giai đoạn cuối), chiếm 17,6%, trong đó suy thận giai đoạn cuối (ESRD) chiếm 2,7%.Losartan là hiệu quả và an toàn trong việc làm giảm HATT, HATTg (p < 0,0001), cũng như làm giảm Albumin niệu (p < 0,0001) trên bệnh nhân ĐTĐ type 2. Phân tích hồi quy đa biến không chứng minh được HATT là YTNC độc lập ảnh hưởng đến Albumin niệu sau quá trình điều trị.Kết luận: Ngoài các yếu tố nguy cơ thường quy, nên sử dụng thêm Non-HDL-C như là một yếu tố nguy cơ dự báo cho sự gia tăng Albumin niệu ở bệnh nhân đái tháo đường type 2. Bên cạnh các yếu tố nguy cơ không thể điều chỉnh được như tuổi và thời gian phát hiện bệnh, có thể dùng thêm hai yếu tố nguy cơ khác là huyết áp tâm thu và Uric acid để dự báo sự giảm MLCT ở BN ĐTĐ type 2. Losartan là an toàn và hiệu quả trong điều trị hạ HA, tuy nhiên để làm giảm Albumin niệu ở bệnh nhân đái tháo đường type 2, cần điều trị đa phương diện.
Chịu trách nhiệm chính:Trường Bảo Long
Ngày nhận bài: 01/4/2019
Ngày phản biện khoa học: 16/4/2019
Ngày duyệt bài: 30/4/2019
1. ĐẶT VẤN ĐỀ
Đái tháo đường hiện nay đã trở thành bệnh lý phổ biến toàn cầu, xuất hiện ở mọi lứa tuổi, ở cả 2 giới. Bệnh thận đái tháo đường là biến chứng vi mạch thường gặp ở bệnh nhân đái tháo đường type 2 và là nguyên nhân chính gây suy thận ở các bệnh nhân này. Điều trị các yếu tố nguy cơ can thiệp được sẽ góp phần làm giảm Albumin niệu, qua đó làm chậm tiến triển đến bệnh thận giai đoạn cuối.
Tuy nhiên, có ít nghiên cứu về các yếu tố nguy cơ tác động trên Albumin niệu một cách đầy đủ và song song với nó là hiệu quả điều trị thuốc trên bệnh thận đái tháo đường, nhằm làm chậm diễn tiến đến bệnh thận mạn, suy thận giai đoạn cuối và làm giảm bệnh tật cũng như giảm tỷ lệ tử vong do tim mạch.
Xuất phát từ tính thời sự và cấp thiết của vấn đề, chúng tôi tiến hành “Nghiên cứu bệnh thận đái tháo đường ở bệnh nhân đái tháo đường type 2 và hiệu quả điều trị với Losartan” nhằm các mục đích như sau:
- Khảo sát đặc điểm và mối liên quan giữa yếu tố nguy cơ với giai đoạn bệnh thận đái tháo đường và mức lọc cầu thận ở bệnh nhân đái tháo đường type 2.
- Đánh giá kết quả điều trị của thuốc ức chế thụ thể angiotensin II (Losartan) đơn độc hoặc phối hợp trên các đối tượng bệnh thận mạn ở giai đoạn 2 và 3.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu: Tất cả các bệnh nhân được chẩn đoán xác định là ĐTĐ theo tiêu chuẩn chẩn đoán đái tháo đường của Bộ Y tế:
- Mức Glucose máu đói ≥ 126 mg% (≥ 7 mmol/l). Đói được xác định là không nạp năng lượng trong tối thiểu 8 giờ *. Hoặc:
- Glucose máu 2 giờ sau ăn ≥ 200 mg% (≥ 11,1 mmol/l) trong nghiệm pháp dung nạp Glucose bằng đường uống. Nghiệm pháp phải được thực hiện theo mô tả của WHO, dùng lượng Glucose uống vào tương đương 75 g Glucose khan hòa tan trong nước.* Hoặc:
- HbA1c ≥ 6,5% (48 mmol/mol). Xét nghiệm phải được thực hiện ở cơ sở xét nghiệm sử dụng phương pháp được chứng nhận hoặc chuẩn hóa bởi thử nghiệm DCCT (Thử nghiệm về Biến chứng và Kiểm soát Đái tháo đường Hoa Kỳ) *. Hoặc:
- Ở bệnh nhân có các triệu chứng cổ điển của tăng Glucose máu hoặc cơn tăng Glucose máu, Glucose huyết tương ≥ 200 mg% (≥ 11,1 mmol/l).
* Khi không có tăng ĐH rõ ràng, kết quả phải được củng cố bằng xét nghiệm lặp lại.
– Chọn bệnh nhân tham gia điều trị tiến cứu với Losartan:
– Bệnh nhân có Albumin niệu ≥ 30 mg/g Creatinin (ACR ≥ 30 mg/g).
– Bệnh nhân có THA theo tiêu chuẩn ADA 2017 và Bộ Y tế [5], với mức HA ≥ 140/90 mmHg, hoặc bệnh nhân có HATT ≥ 150 mmHg.
– Bệnh nhân ở giai đoạn 2 và giai đoạn 3 của CKD, theo tiêu chuẩn ADA 2017 và Bộ Y tế như sau: MLCT ước tính từ 30 đến < 90 ml/phút/1,73 m2. MLCT ước tính được tính theo công thức của CKD-EPI.
– Bệnh nhân không biết bị THA, hoặc bệnh nhân đã từng được điều trị với thuốc hạ HA nhưng bỏ trị thuốc hạ HA.
– Bệnh nhân đồng ý cung cấp thông tin và ưng thuận tham gia điều trị.
– Tiêu chuẩn loại trừ:
– Bệnh nhân có thai, cho con bú, hoặc đang dự định có thai.
– Tiểu máu vi- đại thể, đang có kinh nguyệt.
– Suy gan, suy thận không do ĐTĐ (như do sỏi thận, viêm nhiễm tiết niệu kéo dài), viêm thận-bể thận, nhiễm trùng đường tiểu.
– Hôn mê nhiễm toan-cetone hoặc hôn mê tăng áp lực thẩm thấu.
– Mất nước nặng, nhiễm trùng nặng như viêm phổi, nhiễm trùng huyết…
– Bệnh nhân không hợp tác nghiên cứu sau khi chúng tôi đã giải thích rõ ràng về mục đích nghiên cứu, cũng như có hợp tác trong giai đoạn đầu nhưng từ chối tham gia điều trị và từ chối xét nghiệm lại sau 3 tháng.
– Tiền sử bất dung nạp ACEI hoặc ARB, hoặc bất dung nạp Losartan trong quá trình điều trị.
– Bệnh nhân có MLCT < 30 ml/phút/1,73 m2 hoặc ≥ 90 ml/phút/1,73 m2 (giai đoạn 1 và giai đoạn 4, hoặc suy thận giai đoạn cuối).
– Bệnh nhân có rối loạn nhận thức trung bình đến trầm trọng.
2. Phương pháp nghiên cứu:
Chúng tôi chọn phương pháp nghiên cứu mô tả cắt ngang, và phương pháp nghiên cứu tiến cứu có can thiệp ngắn hạn để đánh giá sự thay đổi Albumin niệu sau 3 tháng điều trị, cũng như hiệu quả điều trị của Losartan.
3. Phương pháp sử dụng thuốc ARB (Losartan) trong nghiên cứu
Dựa trên khuyến cáo của ADA 2017 và của Bộ Y tế về chiến lược điều trị hạ HA trên bệnh nhân ĐTĐ type 2, chúng tôi điều trị hạ HA như sau:
– Ở bệnh nhân có HA ban đầu từ 140/90 mmHg đến 160/100 mmHg, chúng tôi điều trị một thuốc hạ HA là Losartan. Liều dùng: 25 mg đến 100 mg. Điều chỉnh liều để đạt HA mục tiêu là < 140/90 mmHg.
– Ở bệnh nhân có HA ban đầu 160/100 mmHg, khởi trị 2 loại thuốc: Losartan phối hợp CCB hoặc lợi tiểu.
– Nếu chưa đạt mục tiêu HA khi đã dùng 2 loại (HA vẫn còn ≥ 140/90 mmHg) thì dùng phối hợp 3 loại: Losartan, CCB và lợi tiểu.
– Khi dung nạp được thuốc và đạt được mục tiêu điều trị thì tiếp tục phác đồ.
3. KẾT QUẢ NGHIÊN CỨU
Trong thời gian từ tháng 6/2017 đến tháng 7/2018, chúng tôi đã khảo sát 222 bệnh nhân ĐTĐ type 2 với những kết quả ghi nhận được như sau:
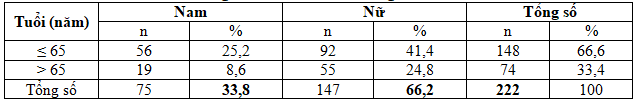
Bảng 1. Phân bố theo tuổi và giới tính
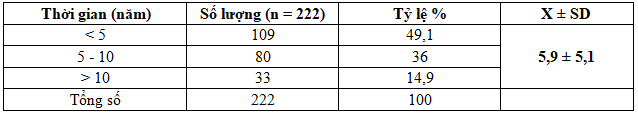
Bảng 2. Thời gian phát hiện bệnh ĐTĐ type 2
 Bảng 3. Tình trạng tăng huyết áp
Bảng 3. Tình trạng tăng huyết áp

Bảng 4. Các chỉ số huyết áp động mạch 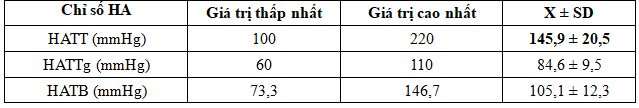
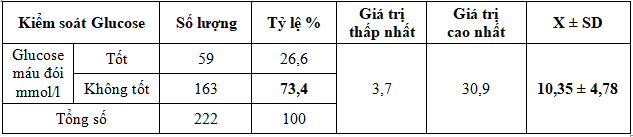
Bảng 5. Tình trạng kiểm soát Glucose theo glucose máu đói
 Bảng 6. Tình trạng kiểm soát Glucose theo HbA1c
Bảng 6. Tình trạng kiểm soát Glucose theo HbA1c
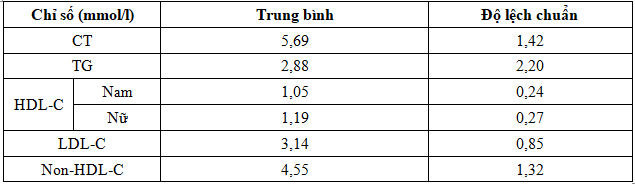
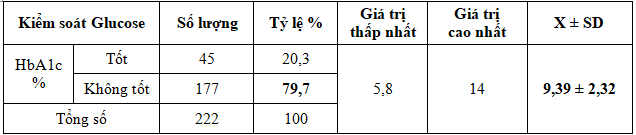 Bảng 7. Chỉ số lipid máu trung bình
Bảng 7. Chỉ số lipid máu trung bình
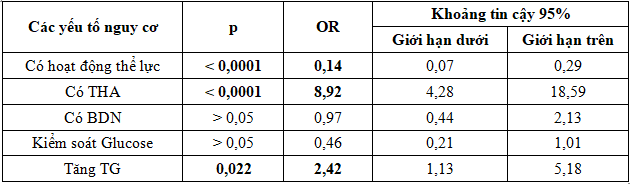
 Bảng 8. Mức độ nguy cơ gây Albumin niệu
Bảng 8. Mức độ nguy cơ gây Albumin niệu
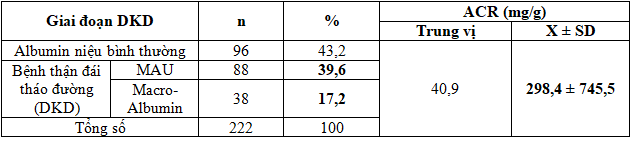
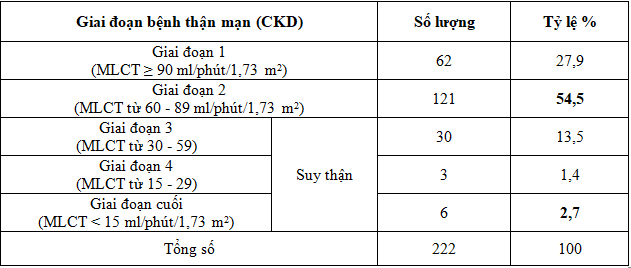
 Bảng 9. DKD và giai đoạn DKD dựa trên mức Albumin niệu
Bảng 9. DKD và giai đoạn DKD dựa trên mức Albumin niệu
 Bảng 10. Các giai đoạn bệnh thận mạn (CKD) dựa vào mức lọc cầu thận
Bảng 10. Các giai đoạn bệnh thận mạn (CKD) dựa vào mức lọc cầu thận
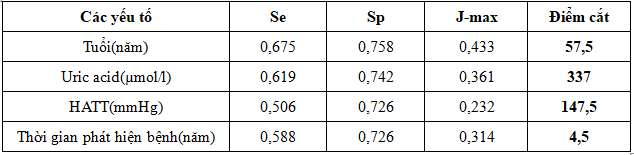
 Bảng 11. Độ nhạy, độ đặc hiệu và điểm cắt của các yếu tố nguy cơ chính cho
Bảng 11. Độ nhạy, độ đặc hiệu và điểm cắt của các yếu tố nguy cơ chính cho
sự suy giảm mức lọc cầu thận
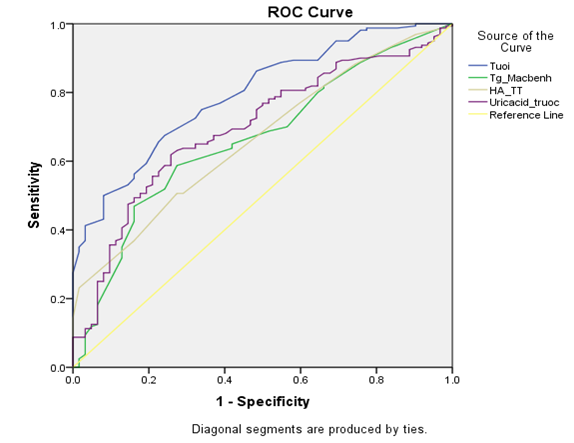 Biểu đồ 1. Diện tích dưới đường cong ROC của các yếu tố nguy cơ chính
Biểu đồ 1. Diện tích dưới đường cong ROC của các yếu tố nguy cơ chính
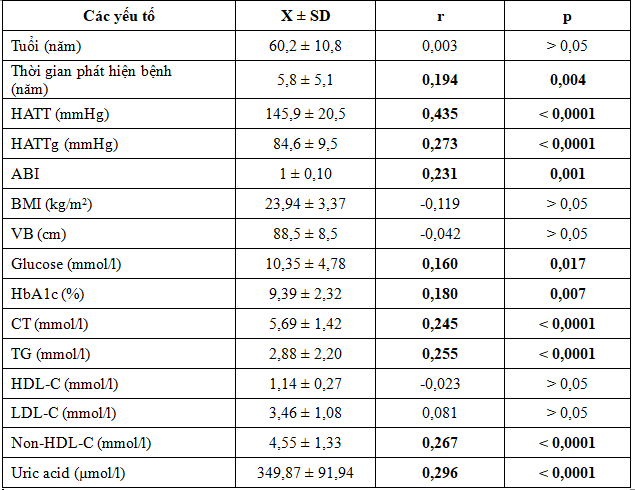
Bảng 12. Tương quan giữa Albumin niệu và các yếu tố nguy cơ (n = 222)
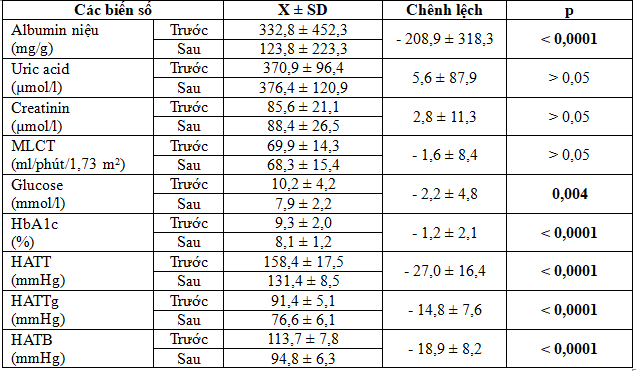
 Bảng 13. Liên quan trước và sau điều trị của các biến số
Bảng 13. Liên quan trước và sau điều trị của các biến số
4. BÀN LUẬN
Các nhà khoa học đã dự đoán trong năm 2018 trên toàn cầu có hơn 500 triệu người mắc ĐTĐ. Tần suất ĐTĐ sẽ gia tăng ở tất cả các quốc gia đã được dự đoán từ trước, nhưng phát triển nhanh nhất sẽ xảy ra ở các nước có thu nhập thấp.
ĐTĐ chiếm khoảng 30-50% trường hợp mới mắc ESRD ở Mỹ. Khoảng 30 – 40% bệnh nhân ĐTĐ phát triển DKD, mặc dù đã được kiểm soát ĐH và HA chặt chẽ. Vì vậy, số lượng bệnh nhân DKD đã gia tăng. Nghiên cứu về DKD và các YTNC của nó sẽ góp phần làm giảm tỷ lệ bệnh tật và tử vong do tim mạch, cũng như giảm tỷ lệ các biến chứng mạch máu nhỏ mà trong đó các biến chứng thận gây bệnh tật và nguy cơ tử vong nặng nề nhất.
Qua phân tích hồi quy logistic nhị phân, chúng tôi nhận thấy, không hoạt động thể lực có nguy cơ gây Albumin niệu là 7,14 lần so với có hoạt động thể lực (OR = 0,14, 95%CI 0,07- 0,19) (Bảng 8).
Hoạt động thể lực không những làm hạ ĐH, cải thiện HbA1c mà còn làm giảm HA, cải thiện nồng độ LDL-C, HDL-C và TG máu.
Nghiên cứu ở Châu Âu nhằm tìm ra mục tiêu HA tối ưu, Heimark S. và cs. (2018) đã tổng hợp dữ liệu từ các nghiên cứu lớn gần đây như: ACCORD, INVEST, ONTARGET, TRANSCEND, LIFE. Heimark kết luận: các nghiên cứu này đã chứng minh tác dụng tích cực bảo vệ tim mạch với mức HA điều trị xuống trong khoảng 120-140 mmHg ở bệnh nhân có hoặc không có ĐTĐ, nhưng không có tác dụng thêm nào khi hạ HA xuống < 120 mmHg; có khả năng nếu điều trị quá mức có thể tăng nguy cơ tử vong tim mạch. Vì vậy mức HA mục tiêu < 130/80 mmHg dường như phù hợp ở hầu hết bệnh nhân THA có nguy cơ cao.
Với mục tiêu là nhằm xem xét lại 1 cách thấu đáo trong y văn và trong các thông tin cập nhật gần đây về HA mục tiêu và về điều trị HA ở bệnh nhân ĐTĐ type 2, Pavlou D. I. (2018) đã nhận xét và khuyến cáo:
– 2/3 bệnh nhân ĐTĐ type 2 có THA động mạch.
– Tất cả các loại thuốc hạ HA đều có thể được sử dụng trong điều trị hạ HA ở bệnh nhân ĐTĐ type 2 có THA, miễn sao chúng hiệu quả và an toàn, nhưng điều trị theo cá thể hóa là quan trọng.
– HA mục tiêu là dưới 140/90 mmHg áp dụng cho tất cả các bệnh nhân [86].
Mức HA mục tiêu thấp hơn mức thường quy sẽ làm bệnh nhân uống nhiều thuốc và tăng tác dụng phụ. Ngoài ra, bệnh nhân có thể ngưng điều trị. Điều này gây tăng gấp 10 lần nguy cơ tử vong do tất cả các nguyên nhân so với bệnh nhân có dùng thuốc hạ HA.
ADA 2018 khuyến cáo mục tiêu điều trị HA là < 140/90 mmHg. Tuy nhiên mục tiêu HATT và HATTg thấp hơn, như mức 130/80 mmHg, có thể thích hợp đối với các bệnh nhân có nguy cơ cao của bệnh tim mạch, nếu họ có thể đạt được mà không phải chịu chi phí điều trị quá mức.
Thật quan trọng khi nhận xét thấy Non-HDL-C (không như LDL-C) chính là đại diện cho lượng cholesterol có trong các lipoprotein sinh xơ vữa. Vì vậy, điều trị Non-HDL-C là cơ sở vững chắc cho một nguyên tắc có tính chính luận hơn điều trị LDL-C trong xử trí RLLP máu.
Có sự tương quan giữa Albumin niệu với các yếu tố nguy cơ như: HATT (r = 0,435; p < 0,0001), HATTg (r = 0,273; p < 0,0001), Uric acid (r = 0,296; p < 0,0001), Non-HDL-C (r = 0,267; p < 0,0001), TG (r = 0,255; p < 0,0001), CT (r = 0,245; p < 0,0001), ABI (r = 0,231; p = 0,001), thời gian mắc bệnh (r = 0,194; p = 0,004), HbA1c (r = 0,18; p = 0,007), và Glucose máu đói (r = 0,16; p = 0,017).
Trong 222 bệnh nhân đái tháo đường type 2 tham gia nghiên cứu, chúng tôi điều trị Losartan cho 44 bệnh nhân có Albumin niệu, THA, và ở giai đoạn 2 và 3 của CKD trong ĐTĐ. Chúng tôi ghi nhận được hiệu quả điều trị như sau:
Có sự giảm rất rõ rệt của Albumin niệu sau điều trị so với trước đó, mức giảm Albumin niệu qua điều trị là rất có ý nghĩa (p < 0,0001).
Có sự tăng nhẹ Uric acid và Creatinin sau điều trị so với trước, mức tăng này không có ý nghĩa (p > 0,05), do có sự giảm nhẹ MLCT sau điều trị với Losartan.
Có sự giảm rõ rệt các chỉ số HA sau điều trị bằng Losartan so với trước, mức HA giảm là rất hiệu quả (p < 0,0001).
Tuy nhiên, qua phân tích hồi quy đa biến, không có mối liên quan nào giữa Albumin niệu với các yếu tố nguy cơ sau quá trình điều trị, kể cả yếu tố HATT (là yếu tố nguy cơ độc lập đã được chứng minh có ảnh hưởng mạnh mẽ đến Albumin niệu trên toàn thể 222 bệnh nhân).
Điều này cho thấy tác dụng hạ HA của Losartan chưa phải là duy nhất có tác dụng giảm Albumin niệu hay bảo vệ thận như nghiên cứu RENAAL đã chứng minh.
Chúng tôi cũng nhận thấy rằng, như Pavlou D. I. (2018) đã nhận xét và khuyến cáo: Tất cả các loại thuốc hạ HA đều có thể được sử dụng trong điều trị hạ HA ở bệnh nhân ĐTĐ type 2 có THA, miễn sao chúng hiệu quả và an toàn, nhưng điều trị theo cá thể hóa là quan trọng.
Như vậy, ngoài yếu tố THA, các yếu tố lâm sàng khác bao gồm tăng Glucose máu, tăng lipid máu, và Uric acid góp phần vào tốc độ diễn tiến DKD. Vì vậy, chẩn đoán sớm và bình thường hóa Glucose máu, điều trị HA, chú ý cân nặng, kiểm soát lipid là quan trọng trong việc làm giảm tiến triển DKD.
5. KẾT LUẬN
Không hoạt động thể lực có nguy cơ gây Albumin niệu là 7,14 lần so với có hoạt động thể lực (OR = 0,14, 95%CI 0,07- 0,19; p < 0,0001).
THA có nguy cơ gây Albumin niệu 8,9 lần cao hơn so với không tăng HA (OR = 8,9; 95%CI 4,28-18,59; p < 0,0001). THA liên quan có ý nghĩa với sự suy giảm MLCT: HA càng tăng, MLCT càng giảm (p = 0,002). HATT là YTNC độc lập dự báo mạnh nhất cho Albumin niệu hơn so với các YTNC độc lập khác.
Trị số HATT dự báo cho sự giảm MLCT ở bệnh nhân ĐTĐ type 2 là 147,5 mmHg (p < 0,0001).
Nồng độ Uric acid dự báo cho sự giảm MLCT là 337 µmol/l (p < 0,0001).
-Bệnh thận ĐTĐ (DKD) chiếm 56,8%, trong đó MAU chiếm 39,6% và Albumin niệu đại thể là 17,2%.
– Số bệnh nhân giảm MLCT (dưới 90 ml/phút/1,73 m2), chiếm 72,1%. Bệnh nhân suy thận chiếm 17,6%. Bệnh nhân bị ESRD chiếm 2,7%.
Losartan là điều trị hiệu quả và an toàn trong việc làm giảm HATT, HATTg (p < 0,0001), cũng như làm giảm Albumin niệu (p < 0,0001) trên bệnh nhân ĐTĐ type 2. HATT không phải là YTNC độc lập cho sự giảm Albumin niệu sau quá trình điều trị với Losartan. Vì vậy, để làm giảm Albumin niệu ở bệnh nhân đái tháo đường type 2, cần điều trị đa phương diện.
TÀI LIỆU THAM KHẢO
- Nguyễn Đạt Anh, Nguyễn Thị Hương (2013), Các xét nghiệm thường quy áp dụng trong thực hành lâm sàng, Nhà Xuất bản Y học, tr. 1,136-143, 250, 463.
- Bộ Y tế (2017), Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2 (Ban hành kèm theo Quyết định số 3319/QĐ-BYT ngày 19 tháng 7 năm 2017 của Bộ trưởng Bộ Y tế), tr. 2-3.
- Phạm Gia Khải (2014), Sử dụng thuốc trong điều trị bệnh tăng huyết áp, Dược lâm sàng và điều trị, Nhà Xuất bản Y học, Hà Nội, tr. 197-210.
- Nguyễn Hải Thủy (2018), Cập nhật điều trị bệnh tim mạch ở bệnh nhân đái tháo đường, Kỷ yếu Hội nghị Nội tiết – Đái tháo đường – Rối loạn chuyển hóa miền Trung mở rộng lần thứ XI, tr. 52-73.
- Nguyễn Hải Thủy (2018), Cập nhật về thay đổi lý lối sống trong điều trị bệnh đái tháo đường, Kỷ yếu Hội nghị Nội tiết – Đái tháo đường – Rối loạn chuyển hóa miền Trung mở rộng lần thứ XI, tr. 19-38.
- ADA (2018), Standards of Medical Care in Diabetes – 2018, Diabetes Care, 41, Supplement 1, pp. 150.
- Choudhury D., Tuncel M., Levi M. (2010), Diabetic Nephropathy – A Multifaceted Target of New Therapies, Discov Med, 10 (54), pp. 406-415.
- Kaiser A. B., Zhang N., Van der Pluijm W (2018), Global Prevalence of Type 2 Diabetes over the Next Ten Years 2018-2028, Diabetes 2018 Jul; 67 (Supplement 1).
- Mancia G., Grassi G. (2018), Blood pressure targets in type 2 diabetes. Evidence against or in favour of an aggressive approach, Diabetologia, 61, pp. 517-525.
- Pavlou I, Paschou S. A., Anagnostis P., Spartalis M., Spartalis E., Vryonidou A., Tentolouris N., Siasos G. (2018), Hypertension in patients with type 2 diabetes mellitus: Targets and management, Majuritas, 112, pp. 71-77.
- Tomino Y., Gohda T. (2015), The Prevalence and Management of Diabetic Nephropathy in Asia, Kidney Dis, 1, pp. 52-60.
- Umanath K., Lewis J. B. (2018), Update on Diabetic Nephropathy: Core Curriculum 2018, Am J Kidney Dis., 71 (6), pp. 884-895.
- Virani S. S. (2011), Non-HDL Cholesterol as a Metric of Good Quality of Care, Texas Heart Institute Journal, 38 (2), pp. 160-162.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

