KHẢO SÁT MỘT SỐ YẾU TỐ NGUY CƠ VÀ NỒNG ĐỘ GLUCOSE MÁU
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG THAI KỲ
ThS. BS. Vũ Thị Hiền Trinh1, PGS. TS. BS. Nguyễn Thị Phi Nga2,
BS Lê Đình Tuân3
1.Bệnh viện Nội tiết Trung ương
2.Bộ môn Nội tiết, Học viện Quân Y
3.Đại học Y Dược Thái Bình
SUMMARY
Survey of some risk factors and glucose serum concentration in gestational diabetes
Objectives:To determined some risk factors and serum glucose concentrations by 75-g oral glucose tolerance test in gestational diabetes patients. Subjects and method:A cross – sectional descriptive studied on 60 gestational diabetes mellitus (GDM) at National Endocrinology Hospital. Results:The study results showed: The average of age was 30.32 ± 4.74 years, (mainly 26-30 years old (40%)), pregnancy period was mainly 25 – 34 weeks (63.3%). The rate of risk factors: overweight/obese prepregnancy was 71.7%; age (> 35 years old) was 26.7%; family history of diabete was 10%; polycystic ovaries was 6.7%; gestational diabetes history was 3.4%; previous foetal macrosomia > 4000g was 1.7%. The prevalence ofincreasing in M0 was 36.7%, M1 was 66.7% and M2 was 71.1%. the one of three was 25.0%, the two of three was 45% and all of M0, M1 and M2 was 30.0%. There is a possitive relation between maternal weight and fasting glucose (Mo). Multivariable analysis showed that there were a relationships betwwen height and age of mothers and serum glucose M0 and M1. Conclusion:Pregnant woman was suffered from gestational diabetes, which was mainly at week of 25 – 34 (63.3%). The main risk factor of GDM was overweight/obesity prepregnancy (71.7%). There were relationships between weight, age and height of pregnant woman and serum glucose level.
Keywords: gestational diabetes mellitus, 75-g oral glucose tolerance test, risk factors and plasma glucose.
TÓM TẮT
Mục tiêu: khảo sát một số yếu tố nguy cơ và đặc điểm nồng độ glucose máu ở bệnh nhân đái tháo đường thai kì. Đối tượng và phương pháp nghiên cứu: nghiên cứu mô tả cắt ngang trên 60 bệnh nhân đái tháo đường thai kì quản lý tại bệnh viện Nội tiết trung ương. Kết quả: kết quả nghiên cứu cho thấy: Tuổi trung bình của bệnh nhân là 30,32 ± 4,74 (năm), độ tuổi chủ yếu là 26 – 30 tuổi (40%), thời gian mang thai chủ yếu là 25 – 34 tuần (63,3%). Tỉ lệ các yếu tố nguy cơ của đái tháo đường thai kì lần lượt là: thừa cân/béo phì trước mang thai: 71,7%; tuổi > 35: 26,7%; gia đình có quan hệ bậc 1 mắc đái tháo đường: 10%; buồng trứng đa nang: 6,7%; tiền sử mắc đái tháo đường thai kì: 3,4%; tiền sử sinh con >4000g: 1,7%. Tỷ lệ bệnh nhân tăng glucose ở thời điểm: Mo: 36,7%, M1: 66,7%, M2: 71,1%. Tỷ lệ số thời điểm tăng glucose: 1 thời điểm: 25%, 2 thời điểm: 45%, 3 thời điểm: 30%. Có mối tương quan thuận giữa cân nặng với glucose lúc đói (Mo). Khi phân tích đa biến thấy chiều cao và tuổi của thai phụ có liên quan với glucose máu M0 và M1. Kết luận: phần lớn các bệnh nhân bị đái tháo đường thai kì ở tuần 25 – 34 (63,3%), trong các yếu tố nguy cơ của đái tháo đường thai kì, tỉ lệ bệnh nhân có BMI thừa cân, béo phì trước mang thai cao nhất (71,7%). Có mối liên quan giữa cân nặng, tuổi và chiều cao của thai phụ với glucose máu.
Từ khóa: đái tháo đường thai kì, nghiệm pháp dung nạp glucose bawngf uoongs 75 gam glucose, yếu tố nguy cơ, glucose máu.
Chịu trách nhiệm chính:Vũ Thị Hiền Trinh
Ngày nhận bài: 01/4/2019
Ngày phản biện khoa học: 16/4/2019
Ngày duyệt bài: 30/4/2019
1.ĐẶT VẤN ĐỀ
Đái tháo đường thai kỳ là tình trạng tăng glucose máu được phát hiện lần đầu trong quý 2 và quý 3 của thai kì nhưng không phải đái tháo đường rõ và làm tăng nguy cơ các kết cục sản khoa bất lợi. Bệnh ngày càng có xu hướng gia tăng cùng với sự phát triển của nền kinh tế xã hội. Đái tháo đường thai kỳ là một trong những nguy cơ gây tăng tỷ lệ bệnh đái tháo đường týp 2 thực sự ở mẹ sau khi sinh [3]. Sự điều hòa nồng độ glucose máu có vai trò rất quan trọng với sự phát triển của thai nhi [1], [3]. Ở giai đoạn 3 tháng đầu của thai kỳ, tăng glucose máu nặng có thể gây các dị tật bẩm sinh như ống thần kinh hở, sọ nhỏ, phù màng ngoài tim, đồng thời tình trạng tăng ceton máu còn gây ra nhiều dị tật bẩm sinh khác…
Ở giai đoạn 3 tháng giữa của thai kỳ, tình trạng tăng glucose máu của mẹ sẽ làm thai nhi chậm phát triển, hoàn thiện não bộ và ảnh hưởng tới trí tuệ của trẻ sau này. Tăng glucose ở 3 tháng cuối thai kỳ không gây các dị tật bẩm sinh cho thai nhưng lại gây thai to, quá sản đảo tụy của thai nhi làm tăng tỷ lệ tai biến lúc chuyển dạ, cũng như tình trạng đái tháo đường sơ sinh…[2], [3]. Vì vậy, việc kiểm soát tốt glucose máu, chẩn đoán sớm đái tháo đường thai kỳ cho các thai phụ có ý nghĩa quan trọng trong thực hành lâm sàng cũng như đảm bảo thời kỳ thai kỳ của thai phụ an toàn và khỏe mạnh.Tại Việt Nam, những năm gần đây, tốc độ phát triển của đái tháo đường thai kì khá nhanh, để tăng cường sàng lọc chẩn đoán, chúng tôi thực hiện đề tài này với mục tiêu: khảo sát một số yếu tố nguy cơ và đặc điểm nồng độ glucose máu ở bệnh nhân đái tháo đường thai kì.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Gồm 60 đối tượng thai phụ mắc đái tháo đường thai kì (ĐTĐTK) điều trị tại bệnh viện Nội tiết trung ương từ năm 2017 – 2018.
– Tiêu chuẩn lựa chọn đối tượng nghiên cứu: đối tượng được chẩn đoán ĐTĐTK theo tiêu chuẩn của Hội nội tiết đái tháo đường Việt Nam bằng nghiệm pháp dung nạp glucose đường uống với 75g glucose, chẩn đoán xác định khi đạt ít nhất một trong 3 tiêu chuẩn sau: (1). 7 mml/l > Mo ≥ 5,1 mmol/l, (2). M1 ≥ 10 mml/l, (3). 11,1 mmol/l > M2 ≥ 8,5 mmol/l.
– Tiêu chuẩn loại trừ:
+ Đã điều trị ĐTĐ, ĐTĐ týp 1, ĐTĐ týp 2, ĐTĐ có nguyên nhân như: viêm tụy mạn tính, sỏi tụy, dùng thuốc corticoid, u tuyến yên….
+ Đang có nhiễm độc thai nghén nặng, dọa xảy thai.
+ Có các bệnh phối hợp: Basedow, u tuyến yên, lupus ban đỏ hệ thống, suy thận, suy tim, viêm gan, nhiễm trùng, thiếu máu nặng…
+ Không hợp tác, không thu thập đủ chỉ tiêu nghiên cứu.
2.2. Phương pháp nghiên cứu
– Thiết kế nghiên cứu:tiến cứu, mô tả cắt ngang
– Chọn mẫu theo phương pháp tích lũy thuận tiện.
– Nội dung nghiên cứu và các tiêu chuẩn chẩn đoán sử dụng trong nghiên cứu:
Tất cả đối tượng nghiên cứu được hỏi, thăm khám lâm sàng tỉ mỉ, làm các xét nghiệm cận lâm sàng và đăng ký ghi hồ sơ nghiên cứu theo mẫu thống nhất:
+ Hỏi bệnh sử và khám tổng quát cơ quan: hô hấp, tuần hoàn, tiết niệu, đo cân nặng, khai thác tiền sử bệnh và thu thập các yếu tố nguy cơ của ĐTĐTK.
+ Làm các xét nghiệm và thăm dò chức năng thường qui tại bệnh viện: glucose, HbA1c, C-peptid, lipid máu,…
– Các yếu tố nguy cơ (YTNC) của đái tháo đường thai kì: theo “Hướng dẫn quốc gia dự phòng và kiểm soát đái tháo đường thai kì” – Vụ sức khỏe bà mẹ – trẻ em ( Bộ Y tế – 2018)
+ Tuổi > 35
+ Thừa cân, béo phì
+ Tiền sử gia đình: có người mắc ĐTĐ, đặc biệt có quan hệ bậc 1
+ Tiền sử sinh con > 4000g
+ Tiền sử bất thường về dung nạp glucose: ĐTĐTK ở lần mang thai trước, glucose niệu dương tính.
+ Chủng tộc châu Á
+ Hội chứng buồng trứng đa nang
– Tính chỉ số BMI (kg/m2) = trọng lượng cơ thể/(chiều cao)2. Đánh giá BMI theo tiêu chuẩn phân loại của Hiệp hội ĐTĐ châu Á – Thái Bình Dương.
– Đánh giá rối loạn lipid máu theo tiêu chuẩn NCEP ATPIII (2001).
– Chẩn đoán tăng huyết áp theo tiêu chuẩn của Hội tim mạch Việt Nam (2010).
– Cách thức tiến hành nghiệm pháp tăng glucose máu đường uống (OGTT) ở phụ nữ mang thai (IDF – 2015);
+ Chỉ định: tất cả các phụ nữ mang thai tuần 24 – 28 được làm nghiệm pháp dung nạp glucose (OGTT) để chẩn đoán ĐTĐTK.
+ Thai phụ được hướng dẫn nhịn đói ít nhất 8 tiếng (qua đêm). Trong thời gian làm nghiệm pháp thai phụ không được ăn, uống và hút thuốc. Lấy 5ml máu để xét nghiệm glucose máu lúc đói (M0). Uống 200-300ml nước đã pha 75 g glucose trong vòng 5 phút. Lấy 5ml máu ở thời điểm 1 giờ và 2 giờ sau khi uống nước đường để xét nghiệm glucose (M1, M2).
+ Chẩn đoán ĐTĐTK theo tiêu chuẩn của Hội Nội tiết và đái tháo đường Việt Nam 2018: khi đạt ít nhất một trong 3 tiêu chuẩn sau: (1). 7 mml/l > Mo ≥ 5,1 mmol/l, (2). M1 ≥ 10 mml/l, (3). 11,1 mmol/l > M2 ≥ 8,5 mmol/l.
2.3. Xử lý số liệu: Các số liệu nghiên cứu được xử lý theo thuật toán thống kê y học bằng phần mềm SPSS 16.0.
3. KẾT QUẢ NGHIÊN CỨU
Bảng 1. Đặc điểm về tuổi của bệnh nhân ĐTĐTK
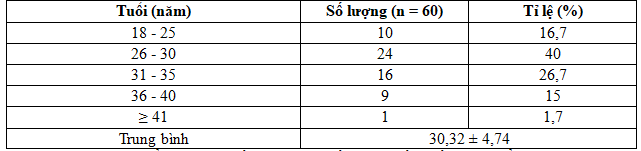 Bệnh nhân có độ tuổi 26 – 30 chiếm tỉ lệ cao nhất 40%; thấp nhất là lứa tuổi 41 – 45 (1,7%).
Bệnh nhân có độ tuổi 26 – 30 chiếm tỉ lệ cao nhất 40%; thấp nhất là lứa tuổi 41 – 45 (1,7%).
Bảng 2. Phân bố theo tuần thai
 Đa số bệnh nhân đến khám và điều trị ở tuần thai 24 – 34 (63,3%).
Đa số bệnh nhân đến khám và điều trị ở tuần thai 24 – 34 (63,3%).
Bảng 3. Đặc điểm một số yếu tố nguy cơ
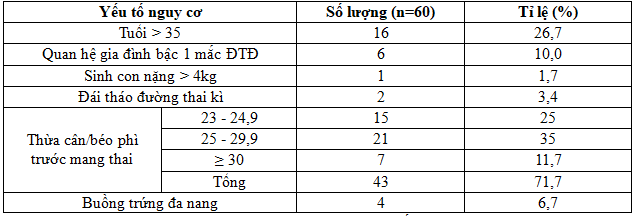 Tỷ lệ bệnh nhân thừa cân béo phì trước mang thai cao nhất (71,7%), tỷ lệ sinh con trên 4 kg thấp nhất (1,7%). Tỷ lệ bệnh nhân có BMI ở mức 25 – 29 kg/m2 cao nhất (35,0%), dưới 23 kg/m2 là 28,3% và trên 30 kg/m2 là 11,7%.
Tỷ lệ bệnh nhân thừa cân béo phì trước mang thai cao nhất (71,7%), tỷ lệ sinh con trên 4 kg thấp nhất (1,7%). Tỷ lệ bệnh nhân có BMI ở mức 25 – 29 kg/m2 cao nhất (35,0%), dưới 23 kg/m2 là 28,3% và trên 30 kg/m2 là 11,7%.
Bảng 4. Tỉ lệ tăng glucose máu ở các thời điểm của nghiệm pháp dung nạp glucose
 Số bệnh nhân được chẩn đoán ĐTĐTK bằng NPDNG có 1 thời điểm glucose máu cao vượt ngưỡng chẩn đoán là 25,0%.
Số bệnh nhân được chẩn đoán ĐTĐTK bằng NPDNG có 1 thời điểm glucose máu cao vượt ngưỡng chẩn đoán là 25,0%.
Bảng 5. Tỉ lệ rối loạn glucose ở các thời điểm làm nghiệm pháp dung nạp glucose
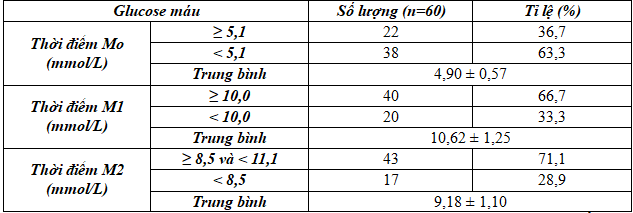 Tỉ lệ bệnh nhân ĐTĐTK tăng glucose máu ở M2 cao nhất (71,1%), tỷ lệ tăng thời điểm M0 thấp nhất (36,7%).
Tỉ lệ bệnh nhân ĐTĐTK tăng glucose máu ở M2 cao nhất (71,1%), tỷ lệ tăng thời điểm M0 thấp nhất (36,7%).
Bảng 6. Mối tương quan giữa nồng độ glucose máu với một số chỉ số lâm sàng
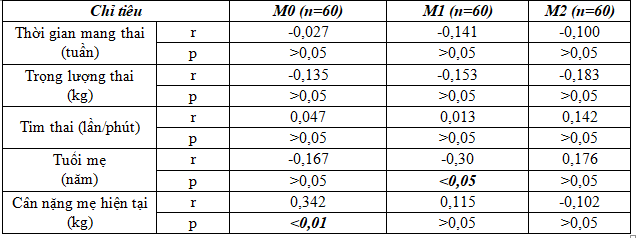 Nồng độ glucose máu ở M1 tương quan nghịch mức độ vừa với tuổi mẹ (p<0,05). Nồng độ glucose máu ở M0 tương quan thuận mức độ vừa với cân nặng của mẹ khi mang thai (p<0,01).
Nồng độ glucose máu ở M1 tương quan nghịch mức độ vừa với tuổi mẹ (p<0,05). Nồng độ glucose máu ở M0 tương quan thuận mức độ vừa với cân nặng của mẹ khi mang thai (p<0,01).
Bảng 7. Tương quan hồi quy đa biến xác định liên quan giữa nồng độ glucose máu khi đói và glucose máu 1 giờ sau làm nghiệm pháp dung nạp glucose với số kg cân nặng thai phụ tăng lúc mang thai, chiều cao, tuổi thai phụ và vòng bụng
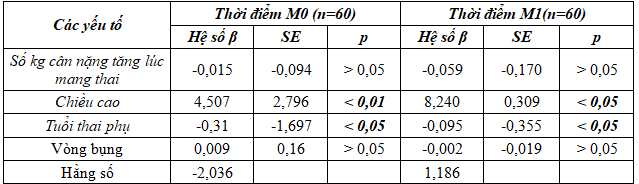 Nồng độ glucose máu khi đói và sau 1 giờ làm nghiệm pháp liên quan có ý nghĩa thống kê với chiều cao và tuổi của thai phụ: chiều cao của mẹ tăng thì glucose máu Mo và M1 tăng; tuổi thai phụ tăng thì glucose máu Mo và M1 giảm.
Nồng độ glucose máu khi đói và sau 1 giờ làm nghiệm pháp liên quan có ý nghĩa thống kê với chiều cao và tuổi của thai phụ: chiều cao của mẹ tăng thì glucose máu Mo và M1 tăng; tuổi thai phụ tăng thì glucose máu Mo và M1 giảm.
4. BÀN LUẬN
4.1. Một số yếu tố nguy cơ của bệnh nhân đái tháo đường thai kì
– Tuổi: Trong nghiên cứu này tuổi trung bình của BN ĐTĐTK là 30,32 ± 4,74 (năm). Kết quả của Vũ Bích Nga cho thấy tuổi trung bình của thai phụ ĐTĐTK là 32,4 ± 4,9 [5]. Nguyễn Thế Báchvà CS nghiên cứu trên 86 thai phụ ĐTĐTK tại BV Phụ sản Trung ương thấy tuổi trung bình là 31,7 ± 5,7 [7]. Nghiên cứu của Wah Cheung trên 258 thai phụ ĐTĐTK cho thấy tuổi trung bình là 32,5 tuổi [6]. Đáng lưu ý trong nghiên cứu của chúng tôi có 16,7% bệnh nhân có tuổi< 25. Điều này cho thấy không hiếm các trường hợp ĐTĐTK trẻ tuổi, do đó, cần sàng lọc ĐTĐTK cho cả những phụ nữ mang thai tuổi < 25.
– BMI trước khi mang thai: trong nghiên cứu này tỉ lệ bệnh nhân thừa cân và béo phì chiếm tỉ lệ 71,7%,trong đó, bệnh nhân thừa cân chiếm tỉ lệ 25%, béo phì với BMI >25 (kg/m2) có tỉ lệ cao 46,7%. Theo nghiên cứu của Tô Thị Minh Nguyệt, tỉ lệ bệnh nhân ĐTĐTK có BMI > 25% có tỉ lệ 9,1% [5]. Nghiên cứu của Vũ Bích Nga thì tỉ lệ thừa cân, béo phì trước khi mang thai 9,9% [2]. Như vậy cùng với thời gian, nền kinh tế phát triển và điều kiện sống được nâng lên thì tỉ lệ thừa cân, béo phì tăng lên rõ rệt. Do đó, trong tương lai, tỉ lệ thai phụ có nguy cơ ĐTĐTK cũng tăng lên đáng kể.
– Tiền sử ĐTĐTK ở lần mang thai trước: kết quả nghiên cứu cho thấy tỉ lệ bệnh nhân có tiền sử ĐTĐTK ở những lần mang thai trước là 3,4%. Nghiên cứu của Vũ Bích Nga và Tô Thị Minh Nguyệt có tỉ lệ tương ứng là 0,3% và 2,8%, tuy nhiên, nghiên cứu của Magenheim tỉ lệ này cao 8,5% [8].
– Tiền sử gia đình có người bị ĐTĐ: trong nghiên cứu này, tỉ lệ bệnh nhân gia đình có người bị ĐTĐ là 10%. Nghiên cứu của Vũ Bích Nga có tỉ lệ 13,2%. So sánh với nghiên cứu của Magenheim tiến hành ở Hungary – một quốc gia phát triển thì tỉ lệ này cao hơn 17,4% [8]. Sự khác biệt này có thể do điều kiện chăm sóc sức khỏe ban đầu ở quốc gia này tốt hơn nên tỉ lệ người mắc ĐTĐ được phát hiện cao hơn ở Việt Nam.
– Tiền sử buồng trứng đa nang (PCOS): ĐTĐTK và PCOS là những rối loạn nội tiết thường gặp nhất ở phụ nữ trong lứa tuổi sinh đẻ. Cả 2 rối loạn này đều liên quan đến tình trạng kháng insulin và thừa cân/béo phì. Trong nghiên cứu của chúng tôi, tỉ lệ bệnh nhân ĐTĐTK có buồng trứng đa nang là 6,7%. Mei-Lien-Pan và cộng sự nghiên cứu trên hơn 7000 phụ nữ có tiền sử PCOS, so sánh với những phụ nữ không có PCOS thì tỉ lệ mắc ĐTĐTK tương ứng là 20,46% và 10,54% (p<0,05) và đưa ra kết luận: PCOS là YTNC độc lập và có ý nghĩa với ĐTĐTK [10]. Tuy nhiên, theo kết quả nghiên cứu S.Mustaniemi, tăng nguy cơ ĐTĐTK ở phụ nữ có PCOS liên quan đến tình trạng béo phì và tuổi mẹ cao hơn là có PCOS độc lập, do đó, việc sàng lọc ĐTĐTK ở phụ nữ có PCOS nhưng không có những YTNC khác cần phải cân nhắc lại [11].
4.2. Bàn luận về nồng độ glucose máu ở bệnh nhân đái tháo đường thai kỳ
Chuyển hóa glucose ở thai phụ bình thường có đặc điểm là giảm nhạy cảm với insulin, tăng insulin máu và nồng độ glucose máu khi đói thấp. Giảm nhạy cảm insulin có xu hướng tăng dần trong suốt thời gian mang thai, trong thời kỳ thai kỳ các thai phụ giảm 40% của các mô ngoại vi với insulin. Do thai hấp thu liên tục glucose và acid amin từ cơ thể mẹ, sự tăng khối lượng dịch tuần hoàn khi mang thai nên glucose máu khi đói của mẹ có xu hướng giảm thấp. Nồng độ glucose trong máu mẹ khi đói giảm hơn so với người không mang thai là 10 – 20 mg/dl (từ 0,55 đến 1,1 mmol/l). Kết quả nghiên cứu của chúng tôi cho thấy tỉ lệ bệnh nhân có tăng glucose Mo là 36,7%. Điều này phù hợp với sinh lý của phụ nữ mang thai, tuy nhiên điều này đặt ra, nếu những thai phụ chỉ xét nghiệm glucose máu lúc đói thấy bình thường sẽ nghĩ rằng mình không bị ĐTĐTK, và như vậy ĐTĐTK sẽ bị bỏ sót. Do đó, sàng lọc ĐTĐTK đặc biệt những thai phụ có yếu tố nguy cơ bằng nghiệm pháp dung nạp glucose máu đường uống là một biện pháp đơn giản, hiệu quả, có vai trò hết sức quan trọng, nhằm phát hiện ra các trường hợp ĐTĐTK tiềm ẩn mà các thai phụ này chỉ có thể phát hiện ra hiện tượng tăng glucose máu sau 1 giờ hoặc sau 2 giờ làm nghiệm pháp dung nạp.
Những thay đổi trong cơ thể mẹ khi mang thai có sự khác biệt giữa trạng thái đói và trạng thái no của mẹ. Trong trạng thái no, cơ thể mẹ phát triển sự kháng insulin ngoại vi, tổng lượng glucose được sử dụng sẽ giảm từ 50 – 70% nhờ có hiện tượng kháng insulin ở thời gian này, tạo điều kiện thuận lợi cho đồng hóa chất béo ở thời kỳ mang thai để chuẩn bị cho những lúc cơ thể mẹ bị đói và có thể cân bằng lại sự giáng hóa chất béo xảy ra ở cuối thai kỳ… Ở BN ĐTĐTK, xuất hiện các rối loạn điều hòa glucose máu trong đó cơ bản là tăng tình trạng đề kháng insulin, có thể song song kết hợp với rối loạn bài tiết thiếu insulin tương đối, đây cũng là hai cơ chế bệnh sinh chính của tình trạng tăng glucose huyết ở các BN ĐTĐTK. Kết quả nghiên cứu của chúng tôi cho thấy, tỉ lệ bệnh nhân có glucose 1h sau nghiệm pháp tăng ≥ 10mmol/l là 66,7%, điều này phản ánh chức năng tụy ở những đối tượng này đã bị suy giảm. Trong khi đó, tỉ lệ bệnh nhân có glucose 2h sau nghiệm pháp tăng 8,5 – < 11,1 mmol/l cao nhất (71,1%); sự tăng glucose kéo dài phản ảnh tình trạng kháng insulin trong cơ thể những phụ nữ này. Rối loạn này hoàn toàn phù hợp với sinh lý bệnh của ĐTĐTK là sự kháng insulin.
Chúng tôi nhận thấy có mối tương quan thuận giữa cân nặng của mẹ và nồng độ glucose máu lúc đói trong nghiên cứu. BMI và glucose máu lúc đói (FBG) có mối tương quan thuận. Tình trạng béo phì gây ra sự kháng insulin cả ở mô mỡ và gan, do đó béo phì được coi là yếu tố nguy cơ cho ĐTĐ týp 2. Trong nghiên cứu của chúng tôi, tỉ lệ bệnh nhân có BMI thừa cân, béo phì chiếm tỉ lệ cao, tăng cân nhiều trong quá trình mang thai, nên tình trạng đề kháng insulin có thể đã xuất hiện ngay từ trước khi mang thai. Đề kháng insulin làm suy giảm tác động của insulin tại gan, không ức chế được quá trình tân tạo đường làm tăng glucose máu lúc đói. Bên cạnh đó, yếu tố tuổi của thai phụ lại có mối tương quan nghịch với nồng độ glucose 1h sau nghiệm pháp (M1).
Bên cạnh đó, yếu tố tuổi của thai phụ lại có mối tương quan nghịch với nồng độ glucose 1h sau nghiệm pháp (M1). Bắt đầu từ quý 2 của thai kì, sự tăng bài tiết các hormone hPL, cortisol, prolactin đã góp phần làm giảm nhạy cảm insulin ở các mô ngoại vi, cơ vân, với mức tăng cao nhất của insulin trong suốt quý 3 của thai kì. Thêm vào đó, sự thay đổi trong sản xuất các yếu tố viêm (TNFα) và các cytikine từ mô mỡ góp phần làm giảm nhạy cảm insulin ở ngoại vi. Do đó làm tăng khả năng bài tiết và nồng độ insulin trong máu đảm bảo nguồn dinh dưỡng cho mẹ và thai. Bên cạnh đó, tỉ lệ ĐTNC thừa cân/béo phì cao (71,7%) càng làm nặng thêm tình trạng đề kháng và tăng bài xuất tinsulin của tế bào beta. Điều này có thể giải thích được mối tương quan giữa tuổi mẹ với nồng độ glucose máu ở M1.Kết quả cũng cho thấy mối liên quan giữa chiều cao và tuổi của mẹ với nồng độ glucose ở thời điểm Mo và M1. Nghiên cứu của J.Brite và cộng sự nghiên cứu trên 135861 phụ nữ mang thai trong đó có 5567 phụ nữ được chẩn đoán ĐTĐTK cho thấy chiều cao có liên quan nghịch với ĐTĐTK, những phụ nữ mắc ĐTĐTK có chiều cao trung bình thấp hơn 1,5 cm so với những phụ nữ mang thai không mắc ĐTĐTK [9]. Tuy nhiên, cơ chế cho mối liên quan giữa chiều cao và ĐTĐTK chưa rõ ràng bị ảnh hưởng nhiều bởi yếu tố di truyền và địa dư vì vậy, để làm sáng tỏ mối liên quan này vẫn cần phải có những nghiên cứu phân tích thực hiện ở các bệnh nhân có vùng địa lí khác nhau.
5. KẾT LUẬN
Qua nghiên cứu 60 bệnh nhân ĐTĐTK tại bệnh viện Nội tiết trung ương, chúng tôi rút ra một số kết luận sau:
Tuổi trung bình của bệnh nhân là 30,32 ± 4,74 (năm), độ tuổi chủ yếu là 26-30 tuổi (40%), thời gian mang thai chủ yếu là 25-34 tuần (63,3%).
Tỉ lệ các YTNC lần lượt là: thừa cân/béo phì trước mang thai: 71,7%; tuổi > 35: 26,7%; gia đình có quan hệ bậc 1 mắc ĐTĐ: 10%; buồng trứng đa nang: 6,7%; tiền sử mắc ĐTĐTK: 3,4%; tiền sử sinh con >4000g: 1,7%.Tỷ lệ BN tăng glucose: Mo: 36,7%, M1: 66,7%, M2: 71,1%. Tỷ lệ số thời điểm tăng glucose: 1 thời điểm: 25%, 2 thời điểm: 45%, 3 thời điểm: 30%. Có mối tương quan thuận giữa cân nặng với glucose lúc đói (Mo). Khi phân tích đa biến thấy chiều cao và tuổi của thai phụ có liên quan với glucose máu M0 và M1.
TÀI LIỆU THAM KHẢO
- Nguyễn Thy Khuê (2009), “đái tháo đường và Thai nghén”, Khuyến cáo về bệnh ĐTĐ tại Việt Nam, Nhà xuất bản Y học, pp. 66-72.
- Vũ Bích Nga (2009), Nghiên cứu ngưỡng glucose máu lúc đói để sàng lọc ĐTĐTK và bước đầu đánh giá hiệu quả điều trị, Luận án Tiến sĩ y học, Đại học Y Hà Nội.
- Đỗ Trung Quân (2005), “Đái tháo đường thai nghén”, Bệnh nội tiết chuyển hóa thường gặp, Nhà xuất bản Y học, pp. 54-75.
- Vũ Bích Nga, Nguyễn Thị Phương Thảo, Nguyễn Việt Hùng (2007).Tỷ lệ đái tháo đường thai kỳ và một số yếu tố nguy cơ của các thai phụ được quản lý thai tại khoa sản, BV Bạch Mai, Hà Nội, Tạp chí thông tin Y dược 10/2008.
- Tô Thị Minh Nguyệt, Ngô Kim Phụng: “Tỉ lệ đái tháo đường trong thai kỳ và các yếu tố liên quan ở những thai phụ nguy cơ cao tại bệnh viện Từ Dũ”.
- Wah Cheung N et al (2001), “Risk factors for gestational diabetes among Asian women“, Diabetes Care, 24(5), pp. 955-956
- Nguyễn Thế Bách, Lê Thị Thanh Vân (2008), “Nhận xét đặc điểm lâm sàng, cận lâm sàng và một số yếu tố liên quan đến chuyển dạ đẻ ở sản phụ đái tháo đường tại bệnh viện Phụ sản trung ương”, Luận ăn tốt nghiệp thạc sĩ y học.
- Magenheim R, Tabak A, Lengyel Z, Toth KS (2007), “Is previous macrosomia a risk factor for gestaional diabetes in the era of general screening?”, Bristish Journal of Obstetrics and Gynaecology: 512-513.
- Brite, E.J.Shiroma, “Height and the risk of gestational diabetes: variations by race/ethnicity”, Diabet Med. 2014 Mar; 31(3): 332-340.
- Lien.Pan, “Relashiption between polycystics ovarian syndrome and subsequent gestational diabetes mellitus”.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

