NGHIÊN CỨU ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG VÀ MỘT SỐ YẾU TỐ NGUY CƠ HẠ ĐƯỜNG HUYẾT Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG CAO TUỔI
Châu Mỹ Chi
Bệnh viện Đa khoa Trung tâm Tiền Giang
DOI: 10.47122/vjde.2021.46.9
TÓM TẮT
Giới thiệu: Hạ đường huyết (HĐH) là một trong những biến chứng quan trọng của đái tháo đường. Nhận diện những bệnh nhân có nguy cơ cao là chiến lược trọng yếu để làm giảm gánh nặng của ĐTĐ. Nguy cơ HĐH nặng ở bệnh nhân lớn tuổi thì cao, đặc biệt trong dân số lão trên 60 tuổi. Hạ đường huyết nặng tác động lên kinh tế và ảnh hưởng xấu đến chất lượng cuộc sống. Mục tiêu: Xác định nhân trắc, đặc điểm lâm sàng và cận lâm sàng; các yếu tố nguy cơ HĐH ở bệnh nhân ĐTĐ nội trú. Đối tượng và phương pháp: Chúng tôi thực hiện nghiên cứu cắt ngang bệnh nhân ĐTĐ trên 60 tuổi bị hạ đường huyết nhập viện tại bệnh viện Đa khoa Trung tâm Tiền Giang. Kết quả: 105 bệnh nhân được nghiên cứu. Tuổi trung bình 75,25±7,6. Nữ chiếm tỉ lệ cao hơn nam (65,71% so với 34,29%). Tiền sử có HĐH trước đó 24,76%. Bệnh thận từ giai đọan 3-5: 53,33%. Thiếu máu mạn (Hb<11g/dl) chiếm 41,9%. Thay đổi tri giác từ lơ mơ đến hôn mê 72,38%. Bệnh nhân có thiếu máu cơ tim 81,9%; Rối loạn nhịp tim 30,48%; Tăng huyết áp 95,24%; Rối lọan lipid máu:95,71%; Tiền sử có đột quỵ 26,67%; Nhiễm trùng bàn chân 10,48%; có 87,62% không biết xử trí HĐH kịp thời; Kết cục khi ra viện: hồi phục là 103 trường hợp (98,1%), tử vong 2 trường hợp (1,9%); Các yếu tố hay gây HĐH là ăn kiêng quá mức (61,9%), thay đổi liều điều trị (13,33%), có bệnh cấp tính kèm ăn uống kém (12,38%), bỏ ăn hoặc ăn muộn (6,67%), nôn ói (5,71%). Thuốc gây HĐH thì đơn chất chiếm 40%, phối hợp thuốc 60%, thuốc gây HĐH hay gặp là insulin hoặc sulfonylureas; HĐH có liên quan đến bệnh cấp tính kèm theo (p=0,002), liên quan đến tri giác (p=0,0002), liên quan đến mức độ lọc cầu thận (p=0,04) và mức độ thiếu máu (p=0,04). Kết luận: Hạ đường huyết là biến chứng chung hay gặp ở bệnh nhân ĐTĐ. Hạ đường huyết ở người lớn
tuổi phải được tích cực tránh để giảm mắc và tử vong. Giáo dục bệnh nhân và người chăm sóc rất quan trọng trong phòng ngừa và điều trị hạ đường huyết.
Từ khóa: Đái tháo đường, hạ đường huyết, người lớn tuổi
ABSTRACT
Clinical characteristics, laboratory tests and some hypoglycemia risk factors of hypoglycemia in elderly diabetic inpatients
Chau My Chi
Tien Giang Central hospital
Background: Hypoglycemia is one of the most important complications of diabetes treatment. Identifying patients at higher risk is a key strategy to reduce the burden of hypoglycemia. The risk of severe hypoglycemia is higher in elderly patients especially in the geriatric population above sixty. Severe hypoglycemia has a significant economic impact and adverse effect on quality of life. Objectives: To assess demographic and clinical characteristics and laboratory tests of hypoglycemia; to study the risk factors of hypoglycemia in elderly diabetic inpatients. Methods: We perform cross-sectional study on hypoglycemia indiduals who are above sixty at Tien Giang Center General Hospital. Results: One hundred and five diabetic inpatients diagnosed to have hypoglycemia was studied. The patients’ mean age was 75.25±7.6. Hypoglycemia was higher in females than in males (65.71% vs 34.29%). Individuals with past history of hypoglycemia was 24.76%. The prevalence of CKD stages 3 to 5 was 53.33%. Chronic anemia (Hb
<11g/dl) was 41.9%, loss of consciousness to coma 72.38%. Among patients who reported hypoglycemia, 81.9% of patients had ischemic heart disease; 30.48% of patients had arrhythmia; 95.24% of patients had hypertension; 95.71% of patients had lipid disorders; past history of stroke was 26.67%; foot infection was 10.48%; 87.62% of patients didn’t learn to treat low blood sugar promptly. Outcome: Recovery from hypoglycemia was 103 cases (98.1%), death was 2 cases (1.9%). Some risk factors causing hypoglycemia were little foods intake or excessive abstinence (61.9%), change in diabetes medication dose (13.33%), little foods intake and acute infections (12.38%), skipping or delayed a meal (6.67%), vomiting (5.71%). The risk of hypoglycemia in case of monotherapy was 40%, in combination was 60%. Most of hypoglycemia patients have been treated with insulin or sulfonylurea alone or in combination. Hypoglycemia associated with acute infections (p=0.002), with loss of consciousness (0.0002); with Renal dysfunction and with anemia (p=0.04). Conclusion: Hypoglycemia still represents a common acute complication for individuals with diabetes. Hypoglycemia in the older adult must be proactively avoided to decrease significant morbidity and mortality. Education of the patients and caregivers is important in prevention and treatment of hypoglycemia.
Keywords: Diabetes mellitus, elderly, hypoglycemia,…
Chịu trách nhiệm chính: Châu Mỹ Chi Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0918046515
1. ĐẶT VẤN ĐỀ
Hạ đường huyết (HĐH) là tình trạng glucose máu giảm dưới mức bình thường. Theo Hiệp hội Đái tháo đường Mỹ thì HĐH khi đường huyết giảm dưới 70 mg / dl (3,9 mmol / l). Hạ đường huyết là một trong những biến chứng cấp tính thường gặp của bệnh đái tháo đường (ĐTĐ). Hạ đường huyết do thuốc có thể xảy ra trong bất kỳ loại bệnh ĐTĐ khi điều trị như với insulin hoặc sulfonylureas. Hạ đường huyết nặng cần sự trợ giúp của người khác để cung cấp carbohydrate,
glucagon, hoặc các hoạt động khác. Theo UKDPS mỗi năm HĐH nặng xảy ra ở 4 – 6/ 1000 bệnh nhân mắc bệnh ĐTĐ típ 2 được điều trị bằng sulfonylureas (glibenclamide, chlorpropamide) và 23/1000 bệnh nhân được điều trị bằng insulin. Hạ đường huyết nặng có thể gây tử vong nếu không được phát hiện và điều trị kịp thời. Biểu hiện lâm sàng của HĐH không chỉ phụ thuộc về mức đường huyết hiện tại mà còn lệ thuộc tốc độ giảm đường huyết, thời gian và mức độ kiểm soát trao đổi chất của bệnh, tuổi, loại thuốc… Hạ đường huyết có các biểu hiện như đổ mồ hôi, run, đói, đánh trống ngực. Những triệu chứng phụ thuộc vào sự tăng tiết catecholamine, kích hoạt hệ thống thần kinh thực vật. Hạ đường huyết vừa có thể rối loạn chức năng hệ thống thần kinh trung ương biểu hiện như chóng mặt, lo lắng, bối rối, mất điều hòa, mờ mắt. Mức glucose máu dưới 45 mg / dl (2,5 mmol / l) có thể gây xáo trộn hệ thống thần kinh trung ương như bị mất ý thức và co giật. Hôn mê do HĐH là một cấp cứu y tế thường liên quan với mức đường huyết khoảng 20 mg / dl (1,1mmol / l). Hạ đường huyết nặng kéo dài có thể dẫn đến rối loạn thần kinh vĩnh viễn. Hạ đường huyết tái phát nhiều lần có thể dẫn đến thoái hóa não với rối loạn cảm xúc và giảm chức năng nhận thức. Hạ đường huyết cũng tác động tiêu cực đến tim mạch, làm mất triệu chứng thiếu máu cơ tim, làm rối loạn nhịp thất (QT kéo dài). Hạ đường huyết cũng là nguyên nhân gây té ngã, chấn thương, tai nạn giao thông ở bệnh nhân ĐTĐ. Hạ đường huyết nặng là một biến chứng với những hậu quả về tâm lý và xã hội đối với các bệnh nhân và gia đình của họ.
Hạ đường huyết ở người cao tuổi khó nhận biết do triệu chứng không điển hình, chủ yếu là các triệu chứng thần kinh, dễ bỏ qua chẩn đoán khi có triệu chứng giống như đột quỵ (chóng mặt, nhìn mờ,…), suy giảm nhận thức (rối loạn lo âu, thay đổi ý thức,…), người cao tuổi thường đi kèm bệnh lý sẵn có, đặc biệt là sa sút trí tuệ, khiến bệnh nhân không tự nhận biết được triệu chứng của HĐH. Người cao tuổi bên cạnh tuổi là yếu tố nguy cơ gây HĐH còn có các yếu tố khác như sử dụng thuốc chưa hợp lý, bệnh lý nội khoa khác đi kèm… Hơn nữa bệnh nhân đã HĐH rất dễ bị hạ đường huyết tái phát nếu như các yếu tố nguy cơ vẫn còn tồn tại. Tần suất và mức độ nghiêm trọng của HĐH ảnh hưởng tiêu cực đến chất lượng cuộc sống và thúc đẩy sợ hạ đường huyết trong tương lai. Nỗi sợ này có liên quan đến giảm tự chăm sóc và kiểm soát glucose kém. Vì vậy việc tìm hiểu đặc điểm lâm sàng, cận lâm sàng HĐH ở người cao tuổi, nhận diện các yếu tố nguy cơ thường gặp để giáo dục bệnh nhân, thân nhân bệnh nhân phòng tránh các đợt HĐH mà vẫn đảm bảo được mục tiêu điều trị, góp phần nâng cao chất lượng cuộc sống và kéo dài tuổi thọ của người bệnh là một vấn đề cần đặt ra. Vì vậy chúng tôi tiến hành nghiên cứu đề tài này. Mục tiêu nghiên cứu:
- Đặc điểm lâm sàng và cận lâm sàng về hạ đường huyết ở người cao tuổi
- Xác định tỉ lệ các yếu tố nguy cơ hạ đường huyết ở người cao tuổi.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- Đối tượng nghiên cứu:
Bệnh nhân đái tháo đường bị hạ đường huyết và nhập viện tại Bệnh Viện Đa Khoa Trung tâm Tiền Giang.
- Tiêu chuẩn chọn bệnh:
– Tiêu chuẩn chẩn đoán đái tháo đường: Dựa vào tiêu chuẩn chẩn đoán của ADA năm 2010.
- Đang điều trị ngoại trú bằng thuốc hạ đường huyết uống hoặc chích insulin đơn thuần hoặc phối hợp cả thuốc uống và chích.
- Đường huyết lúc nhập viện ≤ 70mg/dl (≤3,9mmol/l) có hoặc không có kèm triệu chứng hạ đường huyết.
- Tuổi từ 60 trở lên
v Tiêu chuẩn loại trừ:
- Các bệnh nhân bị hạ đường huyết nhưng không bị đái tháo đường trước đó.
- Bệnh nhân đái tháo đường được chẩn đoán nhưng chỉ điều trị bằng chế độ ăn và tập thể dục.
- Hạ đường huyết trong khi đang nằm viện.
- Phương pháp nghiên cứu: Nghiên cứu cắt ngang, phân tích.
v Phương pháp thu thập số liệu:
Hỏi và khám lâm sàng theo mẫu nghiên cứu đã thiết kế.
Xử lý số liệu: Sử dụng phần mềm Stata 8.0 để xử lý số liệu.
Các biến liên tục được mô tả ở dạng trung bình± độ lệch chuẩn, các biến định tính được trình bày tỉ lệ phần trăm.
So sánh các trị số trung bình bằng phép kiểm chi bình phương ở cỡ mẫu >5 ở mỗi ô, phép kiểm chính xác Fisher cho cỡ mẫu <5.
Ngưỡng có ý nghĩa thống kê khi p<0,05.
- Cỡ mẫu: Lấy mẫu theo công thức
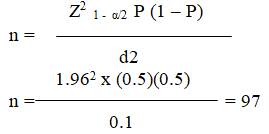
3. KẾT QUẢ NGHIÊN CỨU:
Nghiên cứu được thực hiện trên 105 bệnh nhân HĐH nhập viện, kết quả:
3.1. Đặc điểm nhân trắc, lâm sàng và cận lâm sàng
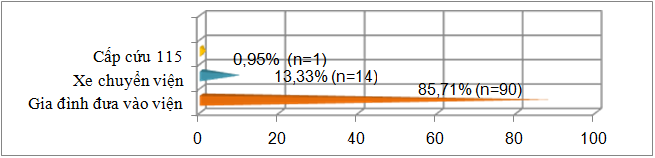
Biểu đồ 3.1. Đặc điểm về cách thức vào viện
Bảng 3.1. Phân bố về địa dư
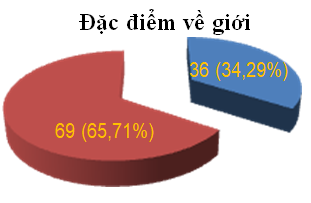
Biểu đồ 3.2. Đặc điểm về giới
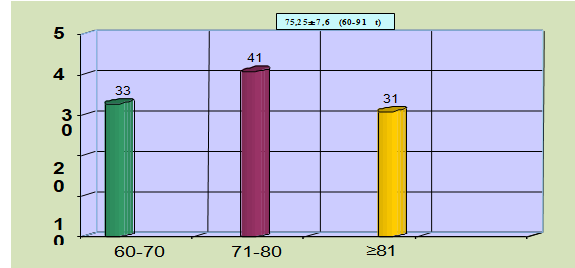
Biểu đồ 3.3. Phân bố theo độ tuổi
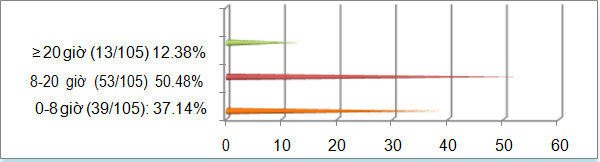
Biểu đồ 3.4. Thời gian vào viện
Bảng 3.2. Đăc điểm về các thông số nghiên cứu
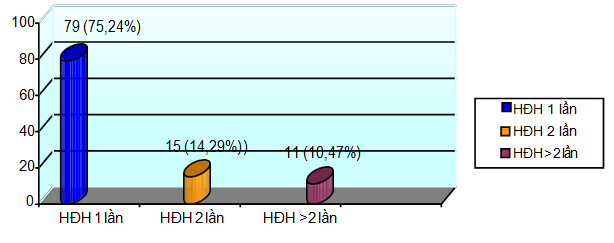
Biểu đồ 3.5. Tiền sử hạ đường huyết
Bảng 3.3. Xử trí HĐH trước nhập viện
1.2. Đặc điểm các bệnh lý kèm theo hoặc biến chứng
Bảng 3.4. Đặc điểm về chức năng thận (Tính theo công thức MDRD)

Bảng 3.5. Mức độ thiếu máu

Bảng 3.6. Tình trạng tri giác lúc nhâp viện:

Bảng 3.7. Bệnh lý cấp tính đi kèm

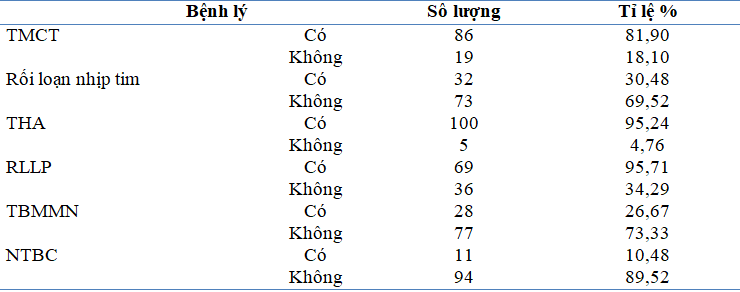
Bảng 3.8. Bệnh lý đi kèm hoặc biến chứng
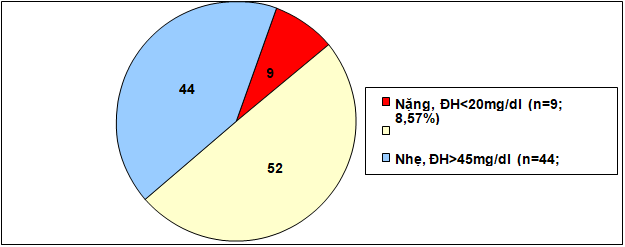
Biểu đồ 3.6. Phân nhóm mức đường huyết
Bảng 3.9. Kết cục ra viện

1.3. Xác định tỉ lệ các yếu tố nguy cơ và mối liên quan với hạ đường huyết
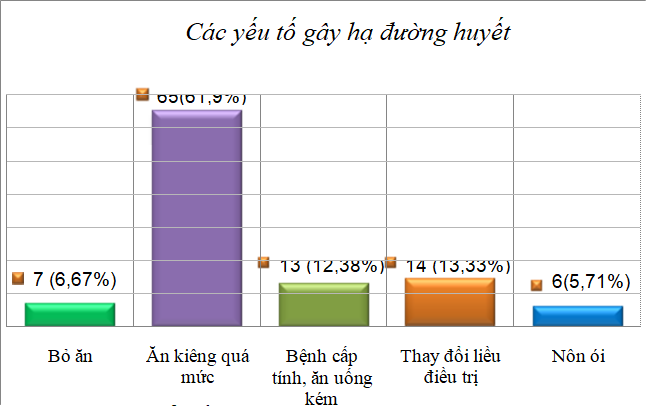
Biểu đồ 3.7. Các yếu tố gây hạ đường huyết
Bảng 3.10. Đặc điểm về số thuốc điều trị HĐH

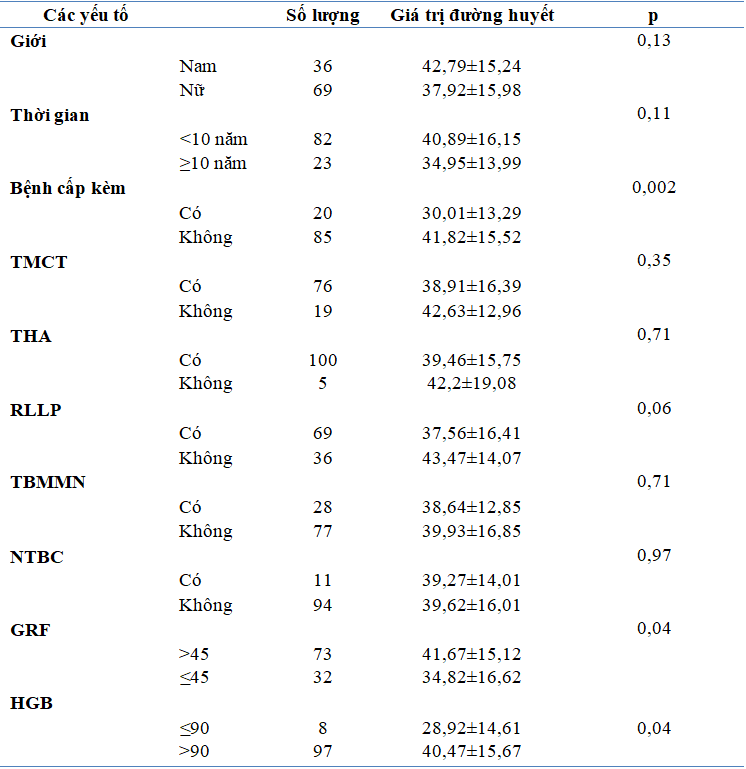
Bảng 3.11. Mối liên quan giữa HĐH với các yếu tố

4. BÀN LUẬN
Nghiên cứu tiến hành thực hiện 105 bệnh nhân, kết quả đạt được như sau:
4.1. Đặc điểm nhân trắc, lâm sàng và cận lâm sàng
Đa số các trường hợp được người thân và gia đình trực tiếp đưa vào bệnh viện (87,71%); chuyển viện từ tuyến y tế huyện 13,33%. Đây là những trường hợp nặng, hạ đường huyết kéo dài hoặc khó chẩn đoán, có bệnh lý nền hoặc cấp tính kèm theo; chỉ có 1trường hợp (0,95%) gọi cấp cứu 115. Hạ đường huyết là cấp cứu nội khoa cần được chẩn đoán nhanh và đưa nhanh vào viện. Bệnh nhân hôn mê hoặc bệnh nhân còn tỉnh nhưng chưa biết xử trí tại nhà thì cấp cứu 115 là phương tiện có thể nhanh chóng đưa bệnh nhân vào viện nếu được vận dụng tốt.
Trong 105 trường hợp hạ đường huyết nhập viện thì khu vực Mỹ Tho chiếm 41,9%, kế đến là Chợ Gạo (25,71%), và Châu Thành (15,24). Hạ đường huyết là cấp cứu đa số được điều trị ổn nếu được nhận diện sớm. Trong nghiên cứu các khu vực còn lại có số lượng ít có lẽ bệnh nhân HĐH vào các tuyến cơ sở đã được điều trị ổn.
Theo thống kê của Tổng cục Dân số Kế hoạch hóa gia đình, hiện nay Việt Nam có khoảng 10,1 triệu người cao tuổi, chiếm 11% dân số. Người cao tuổi Việt Nam cũng đối diện với gánh nặng bệnh tật kép, bị nhiều bệnh một lúc, đặc biệt là các bệnh nội khoa mãn tính (đái tháo đường, huyết áp, bệnh phổi tắt nghẽn mãn tính…). Riêng tỉnh Tiền Giang số người cao tuổi tăng nhanh những năm gần đây, tỉ lệ người cao tuổi từ 60 tuổi trở lên năm 2016 chiếm 13,04% .
Tuổi trung bình trong nghiên cứu là 75,25±7,6. Nữ chiếm tỉ lệ cao hơn nam (65,71% so với 34,29%). Hạ đường huyết là một vấn đề hay gặp ở bệnh nhân ĐTĐ cao tuổi. Lão hóa làm thay đổi nhận thức, triệu
chứng và đáp ứng điều hòa hormone nội tiết tố với HĐH. Tuổi cao làm tăng nguy cơ không nhận biết HĐH cũng như làm HĐH nặng tái phát. Mặc dù HĐH ở người cao tuổi là hậu quả hay gặp của kiểm soát đường huyết chặt chẽ, nhiều bệnh đồng mắc như bệnh thận mãn, suy tim mãn, suy dinh dưỡng và sử dụng nhiều thuốc có thể tăng nguy cơ biến chứng này. Ở người cao tuổi, các đợt HĐH làm thay đổi lượng máu lưu thông ở não làm tăng nguy cơ thiệt hại thần kinh.
Hạ đường huyết về đêm xảy ra trong khỏang thời gian từ 20 giờ đến 8 giờ sáng có 52 trường hợp, chiếm tỉ lệ 49,52%. Tỉ lệ này chiếm khá cao ở người lớn tuổi. Điều này phải đặc biệt lưu tâm vì HĐH về đêm liên quan đến hôn mê, co giật, chết trên giường bệnh nếu qua khỏi cũng là nguyên nhân làm rối loạn chức năng nhận thức. HĐH về đêm đôi khi không có triệu chứng và bệnh nhân tử vong do rối lọan tim mạch. Đây cũng là dạng HĐH không được cảnh báo, không có triệu chứng trước để cảnh báo điều trị nên có thể khó chẩn đoán và tăng nguy cơ HĐH không được cảnh báo trong 48-72 giờ tiếp theo.
Trong số bệnh nhân hạ đường huyết có 26 trường hợp đã từng bị HĐH trước đó, có 10 trường hợp (10,47%) hạ đường huyết nhiều lần phải nhập viện. Tuy nhiên khi khảo sát về hiểu biết cơ bản để xử trí HĐH khi bệnh nhân còn tỉnh, uống được trước khi được đưa đến bệnh viện cấp cứu có tới 92 trường hợp (87,62%) không biết cách xử trí. Điều này cho thấy cần tăng cường hướng dẫn người bệnh và thân nhân người bệnh cách nhận diện và xử trí hạ đường huyết khi người bệnh còn tỉnh táo dưới các hình thức như thông qua bác sĩ trực tiếp điều trị, điều dưỡng khoa nội tiết, sinh hoạt câu lạc bộ bệnh nhân, tờ rơi…mỗi người bệnh nên trang bị 1 máy thử đường huyết cá nhân, đặc biệt ở bệnh nhân lớn tuổi, điều trị insulin, phối hợp nhiều thuốc hoặc sống một
mình không người hỗ trợ…Việc không nhận biết được HĐH sẽ trì hoãn việc cấp cứu người bệnh làm hạ đường huyết nặng hơn đưa đến rối loạn chức năng não và để lại hậu quả nặng nề về sau ảnh hưởng đến chất lượng cuộc sống thậm chí đưa đến tử vong nếu không cứu chữa kịp thời.
Masahiro Fukuda và cộng sự trong nghiên cứu “ Khảo sát hạ đường huyết ở người cao tuổi đái tháo đường týp 2 tại Nhật Bản” cho thấy thời gian khám một bệnh nhân ĐTĐ dưới 10 phút là ngắn chưa đủ để khai thác lối sống của người bệnh và người bệnh chưa đủ hiểu về HĐH và đề nghị cần tập trung vào vấn đề này hơn nữa trong các lần khám. Trong khi đó tại Việt Nam dù đã được Bộ Y tế khuyến cáo bác sĩ không khám quá 65 bệnh mỗi ngày để tăng cường tư vấn người bệnh nhưng thực tế vẫn còn quá tải xảy ra ở các bệnh viện và bệnh nhân được bác sĩ khám và tư vấn trong 10 phút vẫn còn là điều cần phấn đấu trong tương lai.
4.2. Đặc điểm các bệnh lý kèm theo hoặc biến chứng của bệnh
Về chức năng thận: Độ lọc cầu thận trung bình ở nhóm nghiên cứu là 58,6±25,81 ml/phút/1,73m2.
Đa số thuốc điều trị ĐTĐ được chuyển hóa và bài tiết qua thận. Khi thận bị suy giảm thì sẽ làm kéo dài thời gian hoạt động của thuốc, gây HĐH nếu không điều chỉnh liều ở những đối tượng này. Theo Escorcio và cộng sự có khoảng 40% bệnh nhân ĐTĐ bị ảnh hưởng bởi chức năng thận. Nghiên cứu của chúng tôi vì đối tượng là người cao tuổi nên tỉ lệ bệnh nhân có mức độ lọc cầu thận ≥ giai đoạn 3 chiếm khá cao (53,35%).
Về mức độ thiếu máu: Xảy ra khi hồng cầu máu không đủ. Điều này làm biến chứng của ĐTĐ dễ xảy ra hơn như tổn thương ở mắt, thần kinh. Thiếu máu sẽ làm trầm trọng hơn bệnh lý mạch máu, tim mạch, bệnh thận ở người ĐTĐ. Sự gia tăng các yếu tố tiền viêm đóng vai trò quan trọng trong đề kháng insulin và làm gia tăng xuất hiện biến chứng tim mạch biến chứng mạch máu lớn, mạch máu nhỏ, bệnh thận và thiếu máu. Tăng các cytokine đặc biệt là IL6 sẽ làm ảnh hưởng việc tạo ra
erythropoietin và thúc đẩy chết tế bào máu chưa trưởng thành dẫn đến giảm hemoglobin máu. Biến chứng bệnh thận ĐTĐ cũng gây thiếu máu. Thận bị suy sẽ không đủ tiết hormon erythropoietin giúp tủy xương tạo hồng cầu. Thiếu máu là dấu hiệu sớm của bệnh thận ĐTĐ. Ngoài ra 1 số thuốc điều trị ĐTĐ có thể làm giảm protein hemoglobin cần cho vận chuyển oxy trong máu. Một số trường hợp thiếu máu có thể do chạy thận nhân tạo. Nghiên cứu của chúng tôi thiếu máu xảy ra khi HGB <110g/l chiếm 42,9%. Nếu theo định nghĩa thiếu máu của The National Kidney Foundation thì thiếu máu trong bệnh thận mạn khi mức Hb < 13,5 g/dL ở nam và 12,0 g/dL ở nữ thì tỷ lệ thiếu máu của nghiên cứu chúng tôi sẽ còn cao hơn nữa.
Thiếu máu sẽ làm giảm hoạt động thể lực, mệt mỏi, chán ăn, trầm cảm, rối loạn chức năng nhận thức, giảm hoạt động tình dục và các yếu tố khác nũa làm tăng nguy cơ tim mạch giảm chất lượng cuộc sống cũng như giảm tuổi thọ. Vì vậy bệnh nhân cần phải được chẩn đoán và điều trị sớm góp phần vào sinh bệnh học, tiến triển bệnh tim mạch và mức độ năng hơn của bệnh lý võng mạc và bệnh thận ĐTĐ. Kiểm tra thường xuyên thiếu máu cùng với các biến chứng khác liên quan đến ĐTĐ sẻ giúp làm chậm sự tiến triển biến chứng mạch máu ở những bệnh nhân này.
Về tình trạng tri giác và kết cục ra viện: Trong nghiên cứu của chúng tôi tình trạng tri giác còn tỉnh chiếm 27,62%, lơ mơ 55,24% và hôn mê chiếm 17,14%. Mức đường huyết từ 45-70mg/dl chiếm 41,9%; từ 20-45mg/dl chiếm 49,52%; đường huyết <20mg/dl chiếm 8,57%. Kết cục khi ra viện tỉnh hòan tòan là 98,1%; tử vong 1,9%.
Biểu hiện lâm sàng của HĐH phụ thuộc vào mức đường huyết hiện tại, tốc độ giảm đường trong máu, thời gian và mức độ kiểm soát chuyển hóa, tuổi, biến chứng đồng thời, các đợt HĐH nặng trước đó và thuốc gây HĐH. HĐH có các biểu hiện như vã mồ hôi, run, đói, đánh trống ngực. Các triệu chứng phụ thuộc vào sự tăng tiết của catecholamine, kích hoạt thần kinh tự chủ hệ thống. Có thể có các biểu hiện khác như khi thay đổi tâm trạng
hoặc đau đầu. Giảm vừa phải đường huyết có liên quan đến rối loạn chức năng của hệ thống thần kinh trung ương (CNS).
Nó có thể bao gồm: lo lắng, lú lẫn, mất điều hòa, mờ mắt. Mức đường huyết trong máu dưới 45 mg/dl (2,5 mmol/l) có thể gây ra những xáo trộn của CNS như mất ý thức và co giật toàn thân. Hôn mê do HĐH là một cấp cứu y tế thường liên quan với mức đường huyết khoảng 20 mg/dl (1,1mmol/l). Hạ đường huyết nghiêm trọng kéo dài có thể dẫn đến rối loạn thần kinh vĩnh viễn.
Ở người cao tuổi các triệu chứng của thần kinh trung ương dễ xuất hiện hơn các triệu chứng thần kinh tự chủ và ngưỡng mức đường huyết xuất hiện các triệu chứng thần kinh tự chủ thấp hơn so với người trẻ trong khi đó ngưỡng đường huyết xuất hiện thần kinh trung ương lại cao mà triệu chứng này còn có thể xuất hiện ở các bệnh lý khác của người cao tuổi. Đây là yếu tố làm trì hõan việc quản lý bệnh nhân HĐH ở người cao tuổi. Khi tuổi cao, khả năng nhận biết tình trạng hạ đường huyết yếu đi và có một số trường hợp bản thân bệnh nhân không nhận biết được tình trạng hạ đường huyết.
Về bệnh lý cấp tính đi kèm: Trong nghiên cứu của chúng tôi có 19,05% bệnh nhân HĐH có bệnh lý cấp tính đi kèm. Những bệnh lý thường gặp là viêm phế quản, nhiễm trùng bàn chân, ngay cả đột quỵ. Mặc dù có nhiều yếu tố gây HĐH nhưng nhiễm trùng cấp cũng là nguyên nhân gây HĐH được ghi nhận trong nghiên cứu. Điều này cần lưu ý vì nhiễm trùng ở người lớn tuổi không diễn ra rõ ràng dễ nhận biết như ở người trẻ.
Về bệnh lý mạn tính đi kèm hoặc biến chứng khác: Biến chứng hoặc bệnh lý tim mạch đi kèm chiếm tỉ lệ khá cao. Tăng huyết áp chiếm 95,24%; thiếu máu cơ tim là 81,9%, rối loạn nhịp tim 30,48%. Các yếu tố khác như rối lọan lipid máu 95,24%; tai biến mạch máu não là 26,67% và nhiễm trùng bàn chân là 10,48%.
Trong nghiên cứu thấy tỉ lệ bệnh nhân HĐH kèm tai biến mạch máu não khá cao. HĐH ở người lớn tuổi dễ bị sa sút trì tuệ hơn ở người trẻ do có dự trữ não ít hơn và độ mềm
dẻo của não cũng giảm do đó khi có thương tổn khó hồi phục hơn người trẻ.
HĐH cũng tác động xấu đến hệ thống tim mạch. HĐH có thể làm nặng thêm tình trạng thiếu máu cơ tim. Điều này gây bất lợi cho bệnh nhân ĐTĐ. HĐH nặng và trung bình có thể liên quan đến rối lọan nhịp thất (QT kéo dài). HĐH có thể dẫn đến chấn thương, té gãy xương, tai nạn giao thông. HĐH nặng để lại biến chứng với hậu quả tâm lý xã hội cho bản thân và gia đình người bệnh.
4.3. Xác định tỉ lệ các yếu tố nguy cơ và mối liên quan với hạ đường huyết
Trong các yếu tố gây HĐH chúng tôi ghi nhận yếu tố dễ gây HĐH nhất là bệnh nhân ăn kiêng quá mức (61,9%), tiếp theo là do thay đổi liều điều trị (13,33%), bệnh cấp tính kèm ăn uống kém (12,38%), bỏ bữa ăn (6,67%), nôn ói (5,71%). Bênh nhân ĐTĐ sức cơ giảm khi kiểm soát đường huyết kém và bệnh tiến triển lâu năm làm tăng nguy cơ té ngã và kết cục xấu ở người cao tuổi bị HĐH. Chế độ ăn kiêng quá mức không được khuyến khích ở người ĐTĐ cao tuổi và nên tránh vì người cao tuổi thường bị giảm cân và suy dinh dưỡng. Nguy cơ hạ đường huyết sẽ cao khi bị bệnh cấp tình, chán ăn và sụt cân.
Về đặc điểm thuốc điều trị bệnh ĐTĐ chúng tôi nhận thấy đơn chất chiếm 40%, phối hợp thuốc 60% (phối hợp 2 nhóm thuốc 40,95%; ba nhóm thuốc 14,29%, bốn nhóm thuốc 4,76%).
Người lớn tuổi nhiều bệnh mạn tính, sử dụng nhiều loại thuốc có thể làm tăng nguy cơ HĐH nặng đặc biệt khi bệnh nhân đang sử dụng insulin và hoặc sulfonylureas. Tương tự với những nghiên cứu đã được báo cáo trước đây, tỉ lệ HĐH do insulin chiếm tỉ lệ khá cao, kế đến là nhóm SU. Việc sử dụng insulin quá mức và thuốc uống HĐH là nguyên nhân chính cho HĐH ở người cao tuổi. Nhóm SU trong nghiên cứu được dùng ở nghiên cứu là glimepirite và gliclazid. Một vài báo cáo cũng cảnh báo rằng đối với người cao tuổi liều SU thấp cũng có thể gây HĐH. Vì vậy cần quản lý HĐH ở người cao tuổi khi sử dụng SU ngay cả liều thấp và các báo cáo đã đề xuất cần thận trọng khi sử dụng bất kỳ SU nào ở người cao tuổi. Trong thực tế nhiều nghiên cứu dịch tễ cho thấy tần suất sử dụng SU giảm theo thời gian. Tuy nhiên SU thường được sử dụng tại Việt Nam do đó cần chú ý vấn đề này.
Về mối liên quan giữa HĐH với các yếu tố: Nghiên cứu ghi nhận HĐH liên quan đến bệnh cấp tính đi kèm (p=0,02), liên quan đến mức lọc cầu thận (p=0,04), liên quan đến mức độ thiếu máu (p=0,04) và liên quan đến tri giác (p=0,0002).
Một nghiên cứu thuần tập quan sát trên hơn
900.000 người lớn từ SUPREME-DM đã đánh giá tỷ lệ HĐH từ năm 2005 đến năm 2011 cho thấy tỷ lệ HĐH nghiêm trọng hàng năm cao hơn trong số người cao tuổi mắc bệnh thận mạn, suy tim sung huyết, bệnh mạch vành và tăng lên theo thời gian.
Có một xu hướng tăng nguy cơ HĐH nghiêm trọng với tuổi ngày càng tăng. Những người sử dụng ≥5 loại thuốc.
Tuổi càng cao, việc sử dụng nhiều loại thuốc phản ánh nhiều bệnh đi kèm và nhập viện thường xuyên là dấu hiệu của sự yếu đuối tiềm ẩn có liên quan đến tăng nguy cơ HĐH. Nguy cơ HĐH cũng được chứng minh là cao hơn ở những bệnh nhân bị sa sút trí tuệ hoặc rối loạn chức năng nhận thức.
5. KẾT LUẬN VÀ KHUYẾN NGHỊ
Hạ đường huyết là một biến chứng cấp tính ở bệnh nhân ĐTĐ. HĐH ở người lớn tuổi phải được chủ động tránh để giảm tỷ lệ mắc bệnh và tử vong đáng kể. Giáo dục bệnh nhân và người chăm sóc là quan trọng trong việc phòng ngừa và điều trị HĐH. Các yếu tố nguy cơ gây HĐH như bệnh thận mạn, bệnh lý tim mạch, sử dụng nhiều thuốc gia tăng theo tuổi ở người ĐTĐ týp 2 cao tuổi. Điều trị ĐTĐ týp 2 cho người cao tuổi phải tìm thuốc thích hợp cho từng bệnh nhân cụ thể.
Bên cạnh tối ưu hóa kiểm soát đường huyết nhưng đồng thời phải giảm thiểu nguy cơ hạ đường huyết. Điều này có thể đạt được thông qua các cách tiếp cận quản lý cá nhân hóa chú trọng đến các đặc điểm lâm sàng của bệnh nhân (bao gồm trọng lượng cơ thể, bệnh đi kèm và tuổi thọ), hoàn cảnh xã hội (sống một mình hay với gia đình), sở thích cá nhân cũng như chế độ bảo hiểm y tế. Nên đơn giản hóa phác đồ phức tạp mà vẫn duy trì mục tiêu điều trị. Mục tiêu điều trị có thể nới lỏng nhưng tránh tăng đường huyết có triệu chứng.
TÀI LIỆU THAM KHẢO
- Lý Đại Lương, Nguyễn Thy Khuê (2011) “Các yếu tố gây hạ đường huyết trên bệnh nhân đái tháo đường và tình trạng sốt còn sau ba năm theo dõi”, Y Học Hồ Chí Minh, Tập 15, Phụ bản của Số 1, Chuyên Đề Nội Khoa, tr 235 239.
- Babu Raj K, Prabhakaran R (2018), “Study of hypoglycemia in elderly diabetes mellitus”, International Archives of Integrated Medicine (IAIM), 5, Issue 9, pp.14-20.
- Jay Bae, Ran Duan, Haoda, et al. (2017), “Risk Factors for Nocturnal Hypoglycemia in Insulin-treated Patients with Type 2 Diabetes: A Secondary Analysis of Observational Data Derived From an Integrated Clinical Trial Database”, Clinical Therapeutics, Volume 39, Number 9, pp. 1790-1798.
- Jeffrey Freeman (2019), “Management of hypoglycemia in older adults with type 2 diabetes”, Postgraduate Medicine, 131:4, pp. 241-25.
- Mary George, Betsy Mathew, Jyothi Idiculla (2017), “Risk factors for hypoglycemia in the elderly: A cross‑sectional analytical study”, Journal of Mahatma Gandhi Institute of Medical Sciences, Volume 22, Issue 1, 18-21.
- Masahiro FukudaaKunihiro Doi, Masahiro Sugawarac, Yoshikazu Nakad, Kouichi Mochizuki (2015), “Survey of Hypoglycemia in Elderly People with Type 2 Diabetes Mellitus in Japan”, J Clin Med Res., 7(12), 967-978.
- Paweł Piątkiewicz (2016), “Hypoglycemia in Elderly Type 2 Diabetes Patients”, Diabetes Manag, Volume 6, Issue 3, pp. 071-
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam


