NGHIÊN CỨU ĐẶC ĐIỂM LÂM SÀNG VÀ MỘT SỐ YẾU TỐ LIÊN QUAN
ĐẾN TÌNH TRẠNG HẠ ĐƯỜNG MÁU Ở TRẺ SƠ SINH NHẸ CÂN
Hoàng Thị Trang, Hoàng Thị Thủy Yên
Bộ môn Nhi, Đại học Y Dược Huế
ASTRACT
Hypoglycemia in low birth weight newborns: incidence, clinical manifestations and risk factors Background: In low – birth – weight newborns, whether premature or not, there is a significant risk of hypoglycaemia. Hypoglycemia both symptomatic and asymptomatic can lead to long term neurological sequelae. Objective: The objective to study the incidenceand clinical manifestations of hypoglycemia in low birth weight neonates (LBW) and the factors associated with hypoglycemia. Methods: A longitudinal prospective study of 108 neonates less than 2500 gram born at the Hospital of University of Medicine and Pharmacy, Hue from 4/ 2016 to 5/ 2018. Blood glucose value less than 2,6mmol/l was defined as hypoglycemia [12]. In total, were carefully examined, and a detailed antenatal, natal and postnatal history was obtained. The measurement of blood glucose was estimated by glucometer before being nourished. Results: Overall incidence of hypoglycemia was 38,0%. Hypoglycemia was significantly greater in SGA (Small Gestational Age) 52,6% as compared to AGA and term newborns respectively (p < 0,05). Sepsis was significantly noticed after hypoglycemia (63,4 %). Clinical characteristics of hypoglycemia:There are no specific clinical signs of hypoglycemia in low birth weightnewborns . Most common clinical signs aretachypnea 34,1%, hypothermia 12,2%; hyporeflexia 7,3%; apnea 2,4%; cyanosis 2,4% and weak cry 2.4%, p > 0,05. The risk factors for hypoglycemia in low birth weight infants : Small gestational age ( OR 2,3, CI 1,0-5,4 and twinning (OR 3,3, CI 1,1-10,0). Conclusion: It is necessary to test capillary glucose routinely in low birth weight babies after birth. Particularly, low birth weight babies with small gestational age and neonatal twins need to be closely monitored for timely treatment.
TÓM TẮT
Đặt vấn đề: Trẻ sơ sinh nhẹ cân có thể đẻ non hay đủ tháng đều có nguy cơ cao hạ đường máu, dù có hay không các biểu hiện lâm sàng đều có thể dẫn đến các tổn thương thần kinh nghiêm trọng. Nhằm góp phần chẩn đoán sớm và điều trị kịp thời những trường hợp hạ glucose máu ở trẻ sơ sinh nhẹ cân, giúp giảm tỷ lệ tử vong và di chứng thần kinh về sau cho trẻ, chúng tôi thực hiện đề tài này. Mục tiêu: Mô tả tỷ lệ, biểu hiện lâm sàng và một số yếu tố liên quan đến hạ đường máu ở trẻ sơ sinh nhẹ cân. Phương pháp nghiên cứu: Tiến cứu theo dõi dọc: Gồm 108 trẻ sơ sinh cân nặng < 2500gr, sinh tại khoa sản bệnh viện Đại học Y Dược Huế, từ 4/2016-5/2018, được thăm khám lâm sàng, hỏi bệnh sử , tiền sử và đuợc làm test đường máu mao mạch trước khi được nuôi dưỡng. – Sơ sinh nhẹ cân: sơ sinh có cân nặng lúc sinh <2500 gram bất kể tuổi thai [13]; – Chẩn đoán hạ glucose máu ở trẻ sơ sinh được xác định khi nồng độ glucose mao mạch <2,6 mmol/l [12]. Kết quả: Tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân là 38,0%; – Tỷ lệ hạ glucose máu cao ở nhóm ở trẻ sơ sinh có cân nặng nhỏ hơn so tuổi thai (52,6 %) và đẻ non hơn nhóm cân nặng phù hợp tuổi thai (p < 0,05); – Tỷ lệ hạ glucose máu cao nhất ở nhóm nhiễm trùng sơ sinh 63,4 %.Đặc điểm lâm sàng của hạ glucose máu:Không có dấu hiệu lâm sàng nào đặc hiệu cho hạ đường máu ở trẻ sơ sinh nhẹ cân. Một số dấu hiệu lâm sàng hay gặp là thở nhanh 34,1%, hạ thân nhiệt 12,2%; kém linh hoạt 7,3%; ngưng thở 2,4%; tím 2,4% và khóc yếu 2,4%, p > 0,05. Các yếu tố nguy cơ của hạ glucose máu ở trẻ sơ sinh nhẹ cân: Sơ sinh có cân nặng nhỏ so tuổi thai (OR 2,3, CI 1,0 – 5,4) và song thai (OR 3,3 , CI 1,1-10,0). Kết luận: Cần xét nghiệm glucose mao mạch một cách thường quy ở trẻ sơ sinh nhẹ cân sau sinh. Đặc biệt những sơ sinh nhẹ cân so với tuổi thai và sơ sinh song thai cần theo dõi sát để kịp thời điều trị.
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Trẻ sơ sinh nhẹ cân (LBW) theo định nghĩa của Tổ chức Y tế thế giới là tất cả trẻ sinh ra có cân nặng nhỏ hơn 2500 gr, bất kể tuổi thai [13]. Hạ glucose máu là một trong những vấn đề chuyển hóa gặp ở cả sơ sinh khỏe mạnh và sơ sinh bệnh lý.
Định nghĩa hạ glucose máu ở trẻ sơ sinh vẫn còn tranh cãi giữa sách giáo khoa, các bác sĩ lâm sàng nhi khoa và các chuyên gia trong lĩnh vực này [5],[11]. Do đó, Tổ chức Y tế Thế giới đã đưa ra tiêu chuẩn hạ đường máu sơ sinh được xác định khi nồng độ glucose mao mạch <2,6 mmol/l [12].
Trẻ sơ sinh nhẹ cân có thể đẻ non hay đủ tháng đều có nguy cơ cao hạ đường máu, dù có hay không các biểu hiện lâm sàng đều có thể dẫn đến các tổn thương thần kinh nghiêm trọng. Nhằm góp phần chẩn đoán sớm và điều trị kịp thời những trường hợp hạ glucose máu ở trẻ sơ sinh nhẹ cân, giúp giảm tỷ lệ tử vong và di chứng thần kinh về sau cho trẻ, chúng tôi thực hiện đề tài này.
Nhằm góp phần chẩn đoán sớm và điều trị kịp thời những trường hợp hạ glucose máu ở trẻ sơ sinh nhẹ cân, giúp giảm tỷ lệ tử vong và di chứng thần kinh về sau cho trẻ, chúng tôi thực hiện đề tài này với các mục tiêu:
- Mô tả tỷ lệ và đặc điểm lâm sàng hạ glucose máu ở trẻ sơ sinh nhẹ cân.
- Xác định các yếu tố liên quan đến hạ glucose máu ở trẻ sơ sinh nhẹ cân.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Chọn tất cả các bệnh nhi sơ sinh nhẹ cân điều trị tại khoa Sơ sinh – Sản bệnh viện trường Đại học Y Dược Huế từ 4/2016 – 5/2018.
2.1.1. Tiêu chuẩn chọn bệnh
Chẩn đoán sơ sinh nhẹ cân khi cân nặng lúc sinh dưới 2500 gram, bất kể tuổi thai [12].
Trẻ được sinh ra tại Bệnh viện Đại học Y Dược Huế.
Được làm test đường máu mao mạch trước khi được nuôi dưỡng.
Định nghĩa hạ glucose máu sơ sinh theo WHO 2003: Hạ glucose máu ở trẻ sơ sinh được xác định khi glucose máu mao mạch giảm dưới 2,6 mmol/l [12].
Định nghĩa một số biến số
– Tuổi thai: tính tuổi thai sản khoa nếu sản phụ nhớ ngày kinh cuối cùng rõ và kinh nguyệt đều, đồng thời tính tuổi thai nhi khoa theo thang điểm New Ballard.
+ Sơ sinh đẻ non < 37 tuần :
- Sơ sinh hơi non: 34 – < 37 tuần
- Sơ sinh non vừa: 32- < 34 tuần
- Sơ sinh rất non: 28 -< 32 tuần
- Sơ sinh cực non: < 28 tuần.
+ Sơ sinh đủ tháng: 37 – 41 6/7 tuần.
+ Sơ sinh già tháng: ≥ 42 tuần.
– Phân loại sơ sinh theo tình trạng dinh dưỡng:
Phân loại sơ sinh theo cân nặng so với tuổi thai (đối chiếu trên biểu đồ Fenton (2013).
+ Nhỏ so với tuổi thai: cân nặng theo tuổi nằm dưới đường 10 bách phân vị trên biểu đồ
+ Phù hợp so với tuổi thai: Cân nặng theo tuổi nằm giữa đường 10 – 90 bách phân vị trên biểu đồ.
+ Lớn hơn so với tuổi thai: cân nặng theo tuổi nằm trên đường 90 bách phân vị trên biểu đồ.
2.1.2. Tiêu chuẩn loại trừ
Loại khỏi nhóm bệnh những trường hợp sơ sinh:
– Làm test đường máu mao mạch sau khi bú mẹ, uống sữa, đường, sau khi được hỗ trợ dịch truyền glucose.
– Sơ sinh có cân nặng khi sinh ≥ 2500 gram.
2.2. Thời gian nghiên cứu: Từ tháng 4 năm 2016 đến tháng 5 năm 2018.
2.3. Địa điểm nghiên cứu
Khoa Sơ sinh – Sản bệnh viện Trường Đại học Y Dược Huế.
2.4. Phương pháp nghiên cứu
2.4.1. Thiết kế nghiên cứu
Nghiên cứu mô tả theo dõi dọc.
2.4.2. Mẫu nghiên cứu
– Cỡ mẫu thuận tiện, nghiên cứu chọn được 108 trẻ sơ sinh nhẹ cân đủ tiêu chuẩn chọn bệnh.
Phương pháp phân tích và xử lý số liệu
Các số liệu sau khi được thu thập sẽ được phân tích bằng các thuật toán thống kê y học. Xử lý, tính toán bằng phần mềm SPSS 22.0.
So sánh sự khác biệt giữa các tỷ lệ bằng test c2. Ghi nhận giá trị của p: nếu p < 0,05 thì sự khác biệt có ý nghĩa thống kê, nếu p > 0,05 thì sự khác biệt không có ý nghĩa thông kê. Phân tích hồi quy Logistic đơn biến các yếu tố liên quan đến hạ glucose máu. Tính tỷ số nguy cơ OR và khoảng tin cậy 95%.
Phân tích hồi quy Logistic đa biến các yếu tố nguy cơ của hạ glucose máu. Tính tỷ số nguy cơ OR và khoảng tin cậy 95%.
3. KẾT QUẢ
3.1. Đặc điểm chung nhóm nghiên cứu.
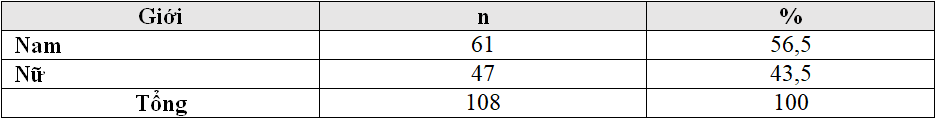
Bảng 3.1. Phân bố nhóm nghiên cứu theo giới
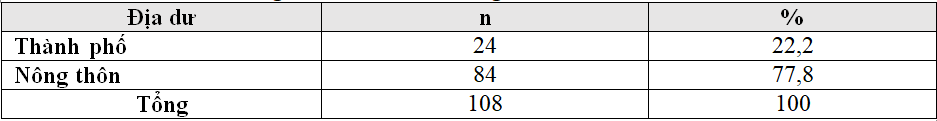
Bảng 3.2. Phân bố nhóm nghiên cứu theo địa dư
Bảng 3.3. Phân bố nhóm nghiên cứu theo tuổi thai
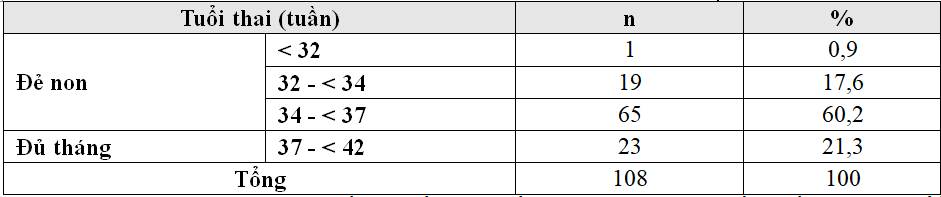
Nhận xét: Nhóm trẻ đẻ non chiếm đa số trong mấu nghiên cứu, gặp nhiều nhất là nhóm tuổi thai 34-<37 tuần với 60,2%.
3.2. Tỷ lệ và đặc điểm lâm sàng của hạ glucose máu ở trẻ sơ sinh nhẹ cân
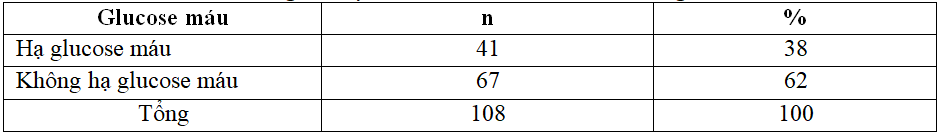
Bảng 3.4. Tỷ lệ hạ Glucose máu của nhóm nghiên cứu
Nhận xét: Trong nhóm nghiên cứu của chúng tôi có 108 trẻ sơ sinh nhẹ cân, trong đó có 41 trẻ hạ glucose máu chiếm 38%.
Bảng 3.5. Tỷ lệ hạ glucose máu theo cân nặng so tuổi thai chungcho các loại sơ sinh
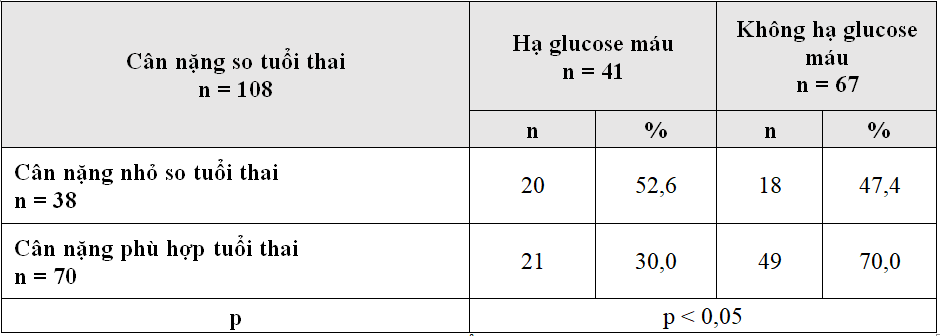
Nhận xét: Trẻ sơ sinh có cân nặng nhỏ so tuổi thai có tỷ lệ hạ glucose máu cao hơn so trẻ sơ sinh có cân nặng phù hợp so tuổi thai. Sự khác biệt này có ý nghĩa thống kê với p < 0,05.
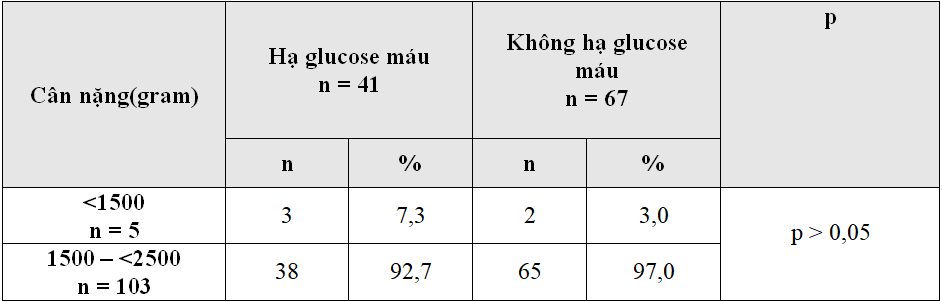
Bảng 3.6. Tỷ lệ hạ glucose máu theo nhóm cân nặng
Bảng 3.7. Phân bố nhóm hạ glucose máu theo nhóm tuổi thai
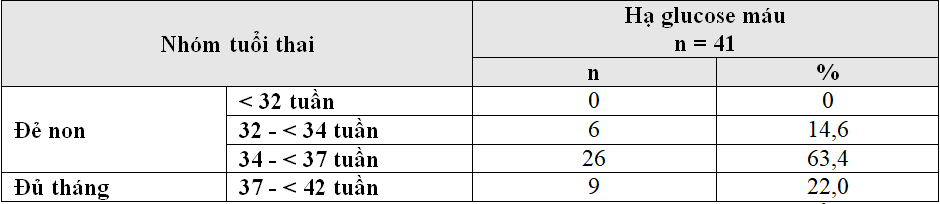
Nhận xét: Tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân đẻ non với 78,0%, cao nhất là ở nhóm tuổi thai 34 – < 37 chiếm 63,4%.
Bảng 3.8. Tỷ lệ hạ glucose máu theo cân nặng so tuổi thai của nhóm sơ sinh đẻ non (n =85)
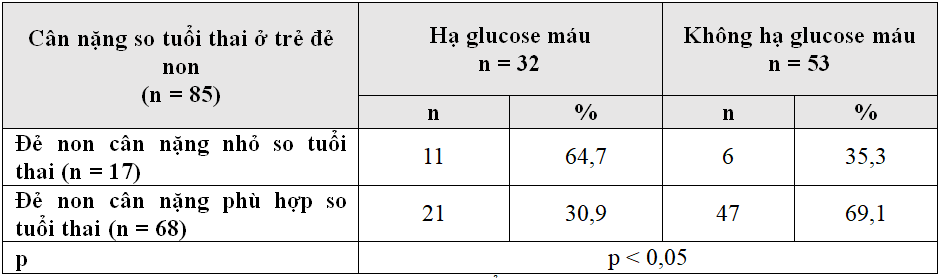
Nhận xét: Trẻ đẻ non cân nặng nhỏ hơn so tuổi thai có tỷ lệ hạ glucose máu cao hơn trẻ đẻ non có cân nặng phù hợp tuổi thai. Sự khác biệt này có ý nghĩa thống kê với p<0,05.
Bảng 3.7. Tỷ lệ hạ glucose máu theo bệnh lý giai đoạn sơ sinh
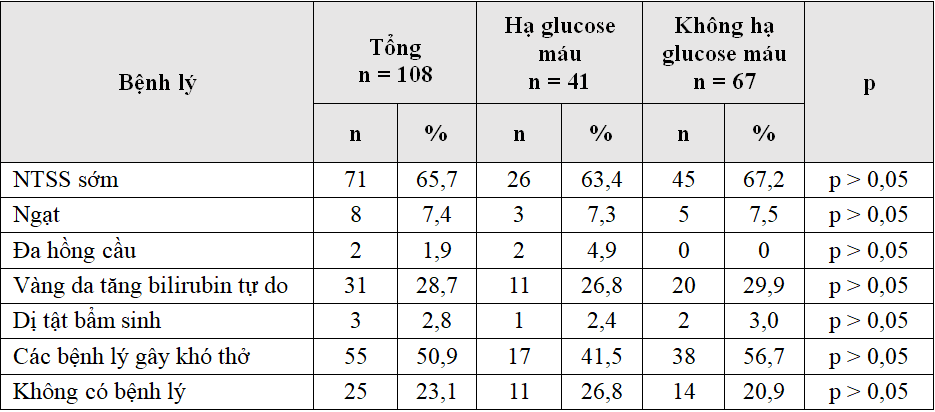
Bảng 3.8. Đặc điểm lâm sàng của trẻ sơ sinh nhẹ cân có hạ glucose máu
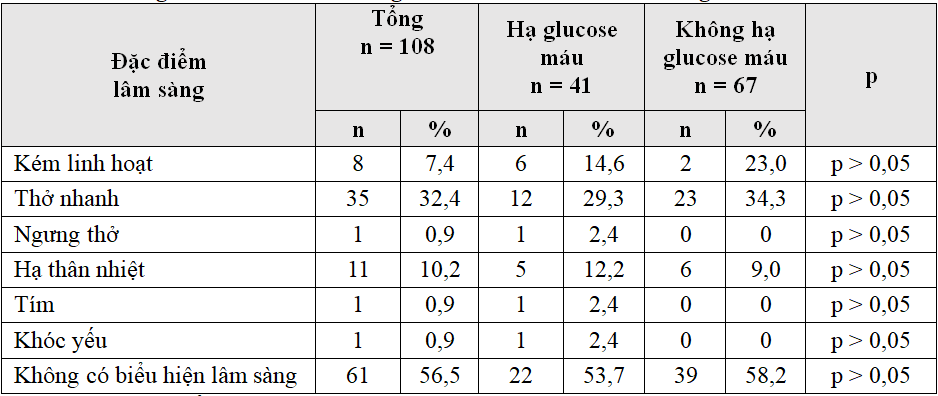
Không có đặc điểm lâm sàng nào đặc hiệu cho hạ glucose máu ở trẻ sơ sinh nhẹ cân với p > 0,05.
3.3. Mối liên quan độc lập giữa các yếu tố nguy cơ và hạ glucose máu
Bảng 3.9. Các yếu tố nguy cơ độc lập hạ glucose máu ở trẻ sơ sinh nhẹ cân qua phân tích hồi quy Logistic đa biến
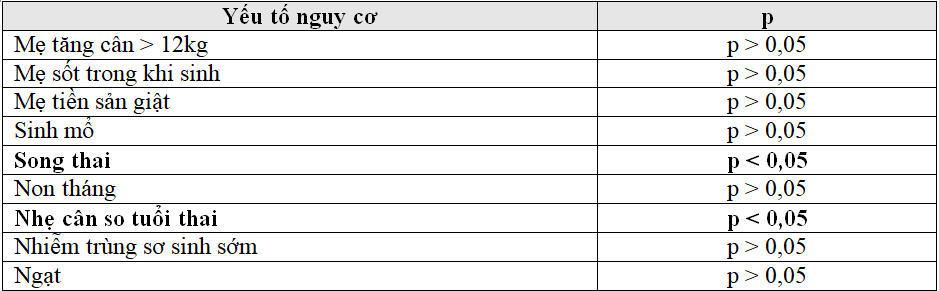
Nhận xét: Trong mô hình đa biến các yếu tố nguy cơ của hạ glucose máu ở trẻ sơ sinh nhẹ cân là trẻ là song thai và nhẹ cân so tuổi thai.
Bảng 3.10. Mô hình dự báo tối ưu các yếu tố nguy cơ hạ glucose máu ở trẻ sơ sinh nhẹ cân

Nhận xét:
– Trẻ sơ sinh nhẹ cân so tuổi thai có nguy cơ hạ glucose máu gấp 2,3 lần so trẻ có cân nặng phù hợp tuổi thai.
– Trẻ sơ sinh nhẹ cân là song thai có nguy cơ hạ glucose máu gấp 3,3 lần so với trẻ là đơn thai.
4. BÀN LUẬN
4.1. Đặc điểm chung của nhóm nghiên cứu
4.1.1. Nhận xét về giới
Trong nhóm nghiên cứu 108 trẻ sơ sinh nhẹ cân của chúng tôi, tỷ lệ trẻ nam sơ sinh nhỏ cân là 56,5% nữ là 43,5%, điều đó cho thấy tỷ lệ trẻ nam nhẹ cân sinh ra nhiều hơn trẻ nữ (bảng 3.1). Kết quả của chúng tôi tương đồng với nhiều nghiên cứu khác. Nghiên cứu của Nguyễn Công Cảnh trên 109 trẻ sơ sinh nhẹ cân tỷ lệ nam và nữ lần lượt là 54,1% và 45,9% [1]. Theo nghiên cứu của Huỳnh Thị Thanh Thúy tại khoa Sơ sinh Bệnh viện Nhi Quảng Nam năm 2013 tỷ lệ trẻ nhẹ cân nam chiếm 59,12%, nữ 40,9% [2]. Có thể giải thích trong những năm gần đây, do chịu ảnh hưởng của phong tục tập quán cũng như điều kiện kinh tế xã hội mà nước ta đã có sự mất cân bằng giới tính giữa nam và nữ. Tỷ lệ trẻ sinh ra có giới tính nam ngày càng cao.
4.1.2. Nhận xét về địa dư
Do đặc điểm nơi nghiên cứu tại thành phố Huế là thành phố nhỏ, mật độ dân cư thấp nên có thể nhận thấy rằng trong nghiên cứu của chúng tôi phân bố địa dư chủ yếu tại nông thôn với tỷ lệ 77,8%, cao hơn hẳn thành phố là 22,2% (bảng 3.2). Kết quả nghiên cứu của tôi phù hợp với các nghiên cứu của các tác giả trong nước [1],[2].
4.2. Tỷ lệ và đặc điểm lâm sàng hạ glucose máu ở trẻ sơ sinh nhẹ cân
4.2.1. Tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân
Trong nghiên cứu của chúng tôi, tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân là 38,0% . Kết quả của chúng tôi khá tương đồng với kết quả nghiên cứu của tác giả trong và ngoài nước. Nghiên cứu của Nguyễn Công Cảnh với tỷ lệ hạ glucose máu ở trẻ có cân nặng ≤ 2500 gram là 35,8% [1].
Kết quả của các nghiên cứu của các tác giả nước ngoài cũng cho kết quả tương đồng [4],[5],[6].
Theo Bhat M. A., Kumar P. và cộng sự nghiên cứu ở Chandigarh Ấn Độ, tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân trong 48 giờ đầu sau sinh là 25,2% [7].
4.2.2. Tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân và tuổi thai
– Hạ glucose máu theo cân nặng so tuổi thai.
Bảng 3.8 chỉ ra trẻ sơ sinh nhẹ cân hạ glucose máu thì trẻ sơ sinh đẻ non có cân nặng phù hợp so tuổi thai chiếm 51,2%, sơ sinh đẻ non có cân nặng nhỏ hơn so tuổi thai chiếm 26,8% và sơ sinh đủ tháng cân nặng nhỏ hơn so tuổi thai là 22,0% và không có trẻ sơ sinh nào già tháng nhẹ cân. Kết quả nghiên cứu của chúng tôi khá tương đồng tác giả Nguyễn Công Cảnh nghiên cứu hạ glucose máu sơ sinh có cân nặng ≤ 2500 gram thì tỷ lệ trẻ sơ sinh đẻ non có cân nặng nhỏ so tuổi thai chiếm 33,3%, tỷ lệ trẻ đẻ non có cân nặng phù hợp so tuổi thai chiếm 35,9%, sơ sinh đủ tháng có cân nặng nhỏ hơn so tuổi thai chiếm 30,8% [1].
Bảng 3.5 nhận thấy giữa hai nhóm sơ sinh theo tình trạng dinh dưỡng nhận thấy, tỷ lệ hạ glucose máu ở trẻ sơ sinh cân nặng thấp so tuổi thai là 52,6% cao hơn hẳn so tỷ lệ hạ glucose máu ở trẻ sơ sinh cân nặng phù hợp tuổi thai là 30,0%, p< 0,05.
Với cùng tiêu chuẩn chọn mẫu, có nhiều nghiên cứu cho kết quả tương đồng với kết quả nghiên cứu của chúng tôi. Nghiên cứu của Arun K. M., Rupa B.và cộng sự trên 54 trẻ sơ sinh nhẹ cân, tỷ lệ hạ glucose máu ở nhóm cân nặng nhỏ hơn so tuổi thai là 64,2% và 20,3% có cân nặng phù hợp tuổi thai hạ glucose máu , phù hợp với kết quả của chúng tôi [5]. Kết quả này cũng tương đồng với nghiên cứu của Aanchal S., Bablu K. G. và cộng sự năm 2018 nghiên cứu trên 50 trẻ sơ sinh nhẹ cân cho kết quả tỷ lệ hạ glucose máu ở trẻ có cân nặng nhỏ hơn so tuổi thai là 50%, ở trẻ cân nặng phù hợp tuổi thai là 31%. Tác giả cũng cho rằng mức glucose máu của trẻ sơ sinh bị ảnh hưởng bởi tuổi thai và cân nặng lúc sinh của trẻ là do nguồn dự trữ glycogen của gan thấp và những trẻ này có tỷ lệ cao thiếu oxy máu, hạ thân nhiệt và suy hô hấp [3].
Bảng 3.8 cho thấy ở nhóm trẻ sơ sinh non tháng, tỷ lệ hạ glucose máu ở sơ sinh có cân nặng nhỏ so tuổi thai cao hơn 2 lần (64,7%) so với sơ sinh đẻ non có cân nặng phù hợp tuổi thai (30,9%). Sự khác biệt tỷ lệ này giữa hai nhóm dinh dưỡng rất có ý nghĩa với p < 0,05. Kết quả này cũng phù hợp với các nghiên cứu khác.
Như vậy, trẻ sơ sinh non tháng cân nặng nhỏ so tuổi thai có tỷ lệ hạ glucose máu rất có ý nghĩa so với sơ sinh non tháng cân nặng phù hợp tuổi thai.
– Hạ glucose máu theo tuổi thai
Tuổi thai trong nghiên cứu của chúng tôi là từ 31-41 tuần trong đó đa số sơ sinh ở nhóm tuổi thai 34 – < 37 tuần (n= 65) chiếm 60,2% (bảng 3.3).
Bảng 3.7 ta thấy tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân đa số là ở nhóm sơ sinh đẻ non với 78,0%, tỷ lệ cao nhất ở nhóm trẻ gần đủ tháng 34 – < 37 tuần (63,4%) Điều này được giải thích ở trẻ sơ sinh đẻ non cũng thường có nguy cơ hạ gucose máu hơn các loại sơ sinh khác do dự trữ glycogen nghèo nàn cùng với sự tăng sinh glucose không hiệu quả nhưng lại có sự tiêu thụ rất lớn nguồn năng lượng glucose [2]. Kết quả này cũng phù hợp với các tác giả khác [3], [7],[8], [10].
4.2.3. Tỷ lệ hạ glucose máu theo đặc điểm bệnh lý sơ sinh
Bảng 3.7 cho thấy tỷ lệ hạ glucose máu cao nhất ở trẻ mắc NTSS sớm 63,4%, trẻ suy hô hấp là 36,6%, sơ sinh có vàng da tăng bilirubin tự do là 7,3%, đa hồng cầu 2,4%, ngạt 7,3% và có dị tật bẩm sinh kèm theo là 2,4%. Tuy nhiên so sánh với nhóm không hạ glucose máu không có ý nghĩa thống kê p > 0,05. Mô hình bệnh tật của trẻ sơ sinh giai đoạn sơ sinh sớm thì nhiễm trùng là bệnh lý thường gặp nhất nên có thể giải thích kết quả này.
Kết quả của chúng tôi phù hợp với nghiên cứu củaNguyễn Công Cảnh tỷ lệ sơ sinh hạ glucose máu có NTSS là 66,7%, suy hô hấp 20,5%, ngạt 25,6% cũng tương tự như kết quả của chúng tôi [1].Các nghiên cứu nước ngoài cũng cho kết quả tương đồng, theo Orhideja S. tỷ lệ nhiễm trùng ở sơ sinh hạ glucose máu cao nhất trong bệnh lý với 26,2% [11].
4.2.4. Đặc điểm lâm sàng của hạ glucose máu ở trẻ sơ sinh nhẹ cân
Triệu chứng lâm sàng thường gặp được ghi nhận ở sơ sinh có glucose máu thấp như kích thích, thở nhanh, giảm trương lực cơ, tím tái, li bì, co giật, khóc yếu hoặc khóc thét, bú kém. Các triệu chứng này không đặc hiệu cho hạ glucose máu và cũng cần lưu ý rằng có thể gặp trong các bệnh lý khác trong giai đoạn sơ sinh [6].
Theo bảng 3.8 tỷ lệ trẻ sơ sinh nhẹ cân hạ glucose máu có biểu hiện kém linh hoạt là 7,3%, thở nhanh 34,1%, ngưng thở kéo dài 2,4%, hạ thân nhiệt 12,2%, tím 2,4%. Tuy nhiên khi so sánh các triệu chứng này với nhóm không hạ glucose máu không có ý nghĩa thống kê ( p> 0,05). Do đó, nghiên cứu này xác định được các dấu hiệu lâm sàng đặc trưng của hạ đường máu ở trẻ sơ sinh nhẹ cân.
Có sự khác biệt rất lớn về tỷ lệ hạ glucose máu có triệu chứng giữa các nghiên cứu trong và ngoài nước. Nghiên cứu của Nguyễn Công Cảnh cho kết quả tỷ lệ hạ glucose máu (< 2,2 mmol/l ) trong giai đoạn (1-30 ngày sau sinh) có biểu hiện ngưng thở là 51,3%, li bì 30,1%, giảm trương lực cơ là 20,5%, co giật là 15,3% và khóc yếu lên tới 71,8% [1].
Bijaylaxmi B., Manoj M. và cộng sự nhận thấy có 89,7% sơ sinh cân nặng nhỏ so tuổi thai có nồng độ glucose máu < 2,2, mmol/l không có biểu hiện triệu chứng lâm sàng [6].
Tác giả Khan I., Muhammad T. nghiên cứu trên 150 trẻ sơ sinh có triệu chứng thì tỷ lệ glucose máu < 2,2 mmol/l ở trẻ kích thích là 62,7%, co giật 37,3%, li bì 30%, giảm trương lực cơ 27,3%, hạ thân nhiệt 26,7%, ngưng thở 17,3%, khóc yếu 20% [10].
Với cùng tiêu chuẩn ngưỡng hạ glucose máu với nghiên cứu của chúng tôi (< 2,6 mmol/l) nghiên cứu của Deborah L. H năm 2012 với 79% sơ sinh không có triệu chứng lâm sàng, 15% có biểu hiện bú kém và 7% kích thích [9].
Như vậy, biểu hiện lâm sàng của hạ glucose máu sơ sinh rất khác nhau giữa các nghiên cứu do tiêu chuẩn chẩn đoán hạ đường máu và đối tượng nghiên cứu khác nhau.
4.2. Một số yếu tố liên quan đến hạ glucose máu ở trẻ sơ sinh nhẹ cân
Bảng 3.9 và 3.10 cho thấy khi phân tích hồi quy logistic đơn biến, nghiên cứu cho kết quả có 2 yếu tố liên quan đến hạ glucose máu ở trẻ sơ sinh nhẹ cân với tỷ suất chênh lần lượt là: trẻ nhẹ cân so tuổi thai (OR: 2,6), trẻ là song thai (OR: 3,7).
Để xác định các yếu tố liên quan một cách độc lập với hạ glucose máu, nghieecn cứu tiến hành phân tích hồi quy Logistic đa biến. Kết quả nghiên cứu của tôi cho thấy 2 yếu tố nguy cơ có liên quan độc lập với hạ glucose máu cùng với OR hiệu chỉnh là (bảng 3.10):
- Trẻ nhẹ cân so tuổi thai (OR: 2,3 (1,0 – 5,4), p = 0,048).
- Trẻ song thai (OR: 3,3 (1,1 – 10,0), p = 0,036).
Tác giả Bromiker R. cũng cho kết quả sinh đôi là yếu tố nguy cơ hạ glucose máu sau sinh với OR = 2,3 và p < 0,05 [8].
Một nghiên cứu khác của Zanardo V. khi khảo sát các yếu tố nguy cơ hạ glucose máu ở trẻ sơ sinh đẻ non cho kết quả sơ sinh là song thai và nhẹ cân so với tuổi thai là yếu tố nguy cơ của hạ glucose máu [14]. Aminullah A. nhận thấy tình trạng ngạt chu sinh và sơ sinh cân nặng nhỏ so tuổi thai là yếu tố nguy cơ của hạ glucose máu ở sơ sinh đẻ non [4].
Như vậy, kết quả các nghiên cứu có khác nhau, tuy nhiên đều có chung các nhận định là sơ sinh song thai, sơ sinh cân nặng nhỏ so tuổi thai là yếu tố nguy cơ của hạ glucose máu sơ sinh.
KẾT LUẬN
- Tỷ lệ và đặc điểm lâm sàng hạ glucose máu ở trẻ sơ sinh nhẹ cân
– Tỷ lệ hạ glucose máu ở trẻ sơ sinh nhẹ cân là 38,0%
– Tỷ lệ hạ glucose máu theo nhóm tuổi thai: cao nhất ở nhóm 34 – < 37 tuần là 63,4%, 37- < 42 tuần là 22,0%, 32- < 34 tuần là 14,6%.
– Tỷ lệ hạ glucose máu theo tình trạng dinh dưỡng: sơ sinh có cân nặng nhỏ hơn so tuổi thai chiếm 48,8% và sơ sinh có cân nặng phù hợp tuổi thai là 51,2%.
– Tỷ lệ hạ glucose máu theo đặc điểm bệnh lý: sơ sinh hạ glucose máu cao nhất ở nhóm nhiễm trùng sơ sinh 63,4 %, vàng da tăng bilirubin tự do với 7,3%; đa hồng cầu 2,4%; ngạt chu sinh 7,3%, dị tật bẩm sinh là 2,4% và suy hô hấp 36,6%.
– Không có triệu chứng lâm sàng đặc trưng của hạ đường máu ở trẻ sơ sinh nhẹ cân. Một số dấu hiệu lâm sàng thường gặp của hạ glucose máu: thở nhanh 34,1%, hạ thân nhiệt 12,2%; kém linh hoạt 7,3%; ngưng thở 2,4%; tím 2,4% và khóc yếu 2,4%, p > 0,05
- Yếu tố liên quan đến hạ glucose máu ở trẻ sơ sinh nhẹ cân
– Trong mô hình đơn biến, các yếu tố nguy cơ của hạ glucose máu ở trẻ sơ sinh nhẹ cân là sơ sinh là song thai và sơ sinh có cân nặng nhỏ so tuổi thai.
– Trong mô hình đa biến, phân tích độc lập, các yếu tố nguy cơ của hạ glucose máu ở trẻ sơ sinh nhẹ cân là : Trẻ nhẹ cân so tuổi thai (OR: 2,3 (1,0 – 5,4), p = 0,048).Trẻ song thai (OR: 3,3 (1,1 – 10,0), p = 0,036).
TÀI LIỆU THAM KHẢO
- Nguyễn Công Cảnh (2004), “Nghiên cứu tỷ lệ và đặc điểm lâm sàng hạ glucose máu ở trẻ sơ sinh ≤ 2500gram “, Luận văn Thạc sĩ Y học, Đại học Y Dược Huế, pp. 38-80.
- Huỳnh Thị Thanh Thúy (2014), “Tình hình trẻ sơ sinh nhẹ cân tại Bệnh viện Nhi tỉnh Quảng Nam”, Bệnh viện Nhi Quảng Nam, Sở Y tế tỉnh Quảng Nam, pp.
- Aanchal S., Bablu K. G. et al (2018), “Hypoglycemia in low birth weight neonates: frequency, pattern, and likely determinants”, International Journal of Contemporary Pediatrics, pp. 526-533.
- Aminullah A., Dita S., Sastroasmoro S. (2001), “Hypoglycemia in preterm babies – incidence and risk factors”, Paediatrica Indonesiana, 41, pp. 82-87.
- Arun K. M., Rupa B. (2011), “Study of blood glucose level in normal and low birth weight newborns and impact of early breast feeding in a tertiary care centre”, Annals of Nigerian Medicine, 5, pp. 53-58.
- Behera B., Manoj M., Thakur A. et al (2015), “Hypoglycemia in small for gestational age infants in a level III NICU: An observational study”, Current Medicine Research and Practice, 5, pp. 10-13.
- Bhat M. A., Kumar P., Bhansali A. et al (2000), “Hypoglycemia in Small for Gestational Age Babies”, Indian Journal of Pediatrics, 67, pp. 423-427.
- Bromiker R., Perry A., Kasire Y. et al (2017), “Early neonatal hypoglycemia: incidence of and risk factors. A cohort study using universal point of care screening”, Matern Fetal Neonatal Med, pp. 1-7.
- Deborah L. H., Weston P.J., Harding J. E. (2012), “Incidence of Neonatal Hypoglycemia in Babies Identified as at Risk”, The Journal of Pediatric, 161, pp. 787-791.
- Khan I., Muhammad T., Khan M.Q. (2010), “Frequency and clinical characteristics of symptomatic hypoglycemia in neonates”, Gomal Journal of Medical Sciences July, 8, pp. 117-120.
- Orhideja S., Elizabeta P. et al (2017), “Neonatal hypoglycemia: Risk factors and outcomes”, De Gruyte, pp. 97-100.
- World Health Organization (2003), “Managing newborn problems: a guide for doctors, nurses, and midwives”, Geneva, pp. 25-118.
- World Health Organization and The United Nations Children’s Fund (2003), “Low birthweight: Country, regional and global estimates”, 1-31.
- Zanardo V. et al. (1998), “Risk Factors of Hypoglycemia in Premature Infants”, Fetal Diagn Ther, 14, pp. 63-67.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

