NGHIÊN CỨU HIỆU QUẢ ĐIỀU TRỊ CHỐNG VIÊM VÀ THOÁI TRIỂN XƠ VỮA ĐỘNG MẠCH CẢNH CỦA ATORVASTATIN PHỐI HỢP ASPIRIN SO VỚI DÙNG ASPIRIN ĐƠN THUẦN TRÊN BỆNH NHÂN NHỒI MÁU NÃO CẤP
Lê Chuyển*, Nguyễn Hải Thủy*, Hồ Diên Tương*
*Trường Đại Học Y Dược Huế
ABSTRACT
Comparison anti-inflamatory effects and carotid atherosclerosis regression of atorvastatin and aspirin combination therapy alone in patients with acute cerebral infarction
Background: The relationship between effective after 6 months of combination therapy Atorvastatin+Aspirin in patients with acute cerebral infarction (CI) on inflammatory factors (hs-CRP, fibrinogen) and the regression of carotid atherosclerosis (CA).Subjects and Methodology: A prospective control study and longitudinal follow-up in 66 patients with acute CI treated at the Internal medicine department-Hue University Hospital. Results: -The concentrationofhs-CRP, fibrinogen, IMT andCAin patients withacute CI highly increased sequence: 6.46 ± 4.49 mg/l; 4.59 ± 1.52 g/l; 1.67 ± 0.72mm; 2.88 ± 1.24 mm.
-The effective coordination of atorvastatin therapy plus aspirin compare to alone aspirintherapy:
+Effectofhs-CRPlevelsbetweenthetwogroupsafter1 month was (1.60 ±0.65vs.4.11±2.54mg/l) withpairedt-3.06andp<0.05; effectafter6months (t paired-3.85andp<0.01).
+Effectoffibrinogenconcentrationbetweenthetwogroupsafter1 month was (2.80 ±0.93vs.3.30±0.73g/l) withpairedt-2.41andp<0.05; effectafter6months (t paired-2.58andp<0.01).
+Treatment effectiveness onIMTand CA betweentwogroups: improvement effect ofIMT(t paired-2.06; p<0.05) and CA (t paired-3.04; p<0.01).
-The hepatic enzymes, CK of combination treatment group after 1 month significantly increased, p<0.01. There was no difference in alone treatment group, p>0.05.
-Comparison of hepatic enzymes, CK after 1 month of treatment: The combination treated group higher than the group treated merely, respectively, p<0.05, but not higher than normal limits.
Conclusion: Patients withacute cerebral infarctiontreatedby combination therapy ofAtorvastatin+Aspirinsignificantly reducedtheinflammatoryfactors, CAregression, and no significant adverse effects on the liver and skeletal muscle.
Key words:Atorvastatin, Aspirin, cerebral infarction
1.ĐẶT VẤN ĐỀ
Tai biến mạch máu não (TBMMN) khá phổ biến và trở thành một vấn đề cấp thiết của y học đối với tất cả các nước trên thế giới. Trong đó, nhồi máu não (NMN) chiếm tỷ lệ nhiều hơn, bệnh thường nặng, tỷ lệ tử vong cao và trường hợp không tử vong có thể để lại di chứng, giảm chất lượng cuộc sống, tăng thêm gánh nặng cho gia đình và xã hội. Tuy vậy, các nghiên cứu có cơ sở khoa học lại cho thấy phòng ngừa các yếu tố nguy cơ (YTNC) của đột quỵ (THA, XVĐM, ĐTĐ, rối loạn lipid máu, TBMMN thoáng qua,…) đã góp phần làm giảm tỉ lệ TBMMN một cách có ý nghĩa [1][2][4][5]. Rất nhiều công trình đã và đang tiến hành nhằm tìm hiểu bệnh sinh nhất là YTNC với hy vọng khống chế sự phát triển căn bệnh nguy hiểm có tính thời đại này, và trong các nguyên nhân thì tổn thương xơ vữa mạch máu như xơ vữa mạch máu não, XVĐMC là nguyên nhân khá phổ biến gây ra NMN. Gần đây, một số công trình nghiên cứu trên thế giới nghiên cứu về hiệu quả điều trị statin ở bệnh nhân NMN và bệnh mạch vành cho thấy không những ổn định mảng xơ vữa, cải thiện các triệu chứng trên lâm sàng mà còn làm giảm các yếu tố nguy cơ như chỉ điểm viêm hs-CRP, fibrinogen, VSS,…, nhưng trong nước chưa có công trình nghiên cứu nào về điều trị statin ở bệnh nhân NMN. Xuất phát từ những vấn đề trên, chúng tôi thực hiện đề tài này nhằm 2 mục tiêu:
1.Khảo sát nồng độ hs-CRP, fibrinogen huyết thanh, tổn thương bề dày lớp nội trung mạc (IMT) và xơ vữa động mạch cảnh (XVĐMC) trên bệnh nhân NMN cấp.
2.Đánh giá hiệu quả điều trị của Atorvastatin+Aspirin trên biến đổi nồng độ hs-CRP, fibrinogen huyết thanh, bilan lipid, thoái triển XVĐMC, và tác dụng không mong muốn khi điều trị ở bệnh nhân NMN cấp.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
– Chúng tôi chọn 66 bệnh nhân vào điều trị tại Khoa Nội TH-NT Bệnh viện Trường ĐH Y Dược Huế với chẩn đoán xác định NMN cấp gồm triệu chứng lâm sàng kết hợp chụp não cắt lớp vi tính (CNCLVT). Chia làm hai nhóm tương đồng nhau về tuổi, giới, YTNC (hs-CRP, fibrinogen, IMT, XVĐMC) để thuận tiện việc nghiên cứu, đánh giá và so sánh, bao gồm:
+Nhóm A: gồm 33 bệnh nhân NMN cấp điều trị theo phác đồ chuẩn kèm Atorvastatin phối hợp Aspirin.
+Nhóm B: gồm 33 bệnh nhân NMN cấp điều trị theo phác đồ chuẩn với Aspirin đơn thuần.
– Chúng tôi không đưa vào nhóm nghiên cứu những trường hợp sau:
+Bệnh nhân bị NMN qua giai đoạn cấp, có bằng chứng nhiễm trùng cấp và mạn tính phát hiện trên lâm sàng và cận lâm sàng, sốt, suy giảm miễn dịch, ung thư,…
+Chấn thương sọ não, liệt khu trú sau động kinh cục bộ, tiền sử động kinh.
+Các bệnh lý nội sọ khác không phải NMN như: TBMMN thoáng qua, áp xe nội sọ, xuất huyết não, u não,..
2.2. Phương pháp nghiên cứu
Phương pháp nghiên cứu tiến cứu có đối chứng và theo dõi chiều dọc, mỗi bệnh nhân được khảo sát theo phiếu nghiên cứu, tất cả dữ liệu đều được ghi vào phiếu nghiên cứu.
2.2.1. Phương pháp khám lâm sàng: hỏi bệnh sử, tiền sử, khám lâm sàng tỉ mỉ để chọn lựa đối tượng nghiên cứu, đánh giá các yếu tố nguy cơ (THA, hút thuốc lá, tiền sử bệnh tim mạch,…), thang điểm Glasgow.
Chẩn đoán xác định NMN cấp: dựa vào lâm sàng và cận lâm sàng CNCLVT.
2.2.2. Phương pháp thăm dò chức năng: gồm CNCLVT, điện tim, XQ phổi, siêu âm bụng, siêu âm Doppler động mạch cảnh, siêu âm tim.
2.2.3. Phương pháp xét nghiệm la bô: định lượng hs-CRP, công thức máu, VSS, Fibrinogen, đường máu, bilan lipid, SGOT, SGPT, CK.
2.2.4. Quá trình nghiên cứu bao gồm:
-Bệnh nhân vào viện: khám theo dõi lâm sàng, kiểm tra cận lâm sàng (siêu âm Doppler ĐMC, hs-CRP, fibrinogen, bilan lipid, SGOT, SGPT, CK, CLVT sọ não,…).
+Nhóm A: gồm 33 bệnh nhân NMN cấp điều trị theo phác đồ chuẩn kèm Atorvastatin 20mg/ngày phối hợp Aspirin 100mg/ngày.
+Nhóm B: gồm 33 bệnh nhân NMN cấp điều trị theo phác đồ chuẩn kèm với Aspirin 100mg/ngày đơn thuần.
Khi bệnh nhân ra viện đánh giá lại tình trạng lâm sàng khuyết tật chức năng, đánh giá thang điểm glassgow,…
-Sau 1 tháng điều trị: khám lâm sàng và kiểm tra các xét nghiệm cận lâm sàng (hs-CRP, fibrinogen, bilan lipid, SGOT, SGPT, CK, đường máu,…).
-Sau 6 tháng điều trị: khám theo dõi lâm sàng, kiểm tra cận lâm sàng (siêu âm Doppler ĐMC, hs-CRP, fibrinogen, bilan lipid, SGOT, SGPT, CK, đường máu,…).
-Tất cả các dữ kiện được ghi chép vào phiếu nghiên cứu.
-Xử trí số liệu trên chương trình SPSS 15.0.
3. KẾT QUẢ
3.1. Phân bố theo tuổi và giới
Bảng 3.1.Phân bố bệnh nhân NMN theo tuổi và giới
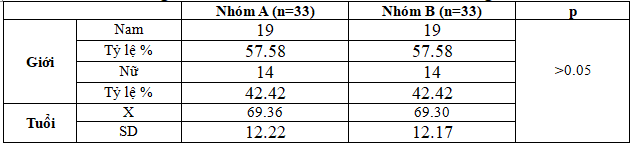 Bảng 3.1 thấy tuổi trung bình của nhóm A là 69.36 ± 12.22; nhóm B là 69.30 ± 12.17, cũng như giới tương đồng nhau với p>0.05.
Bảng 3.1 thấy tuổi trung bình của nhóm A là 69.36 ± 12.22; nhóm B là 69.30 ± 12.17, cũng như giới tương đồng nhau với p>0.05.
3.2. Kết quả nồng độ hs-CRP, fibrinogen huyết thanh, tổn thương IMT và XVĐMC ở 2 nhóm lúc vào viện
Bảng 3.2. Nồng độ hs-CRP, fibrinogen huyết thanh, IMT và XVĐMC
của 2 nhóm lúc vào viện
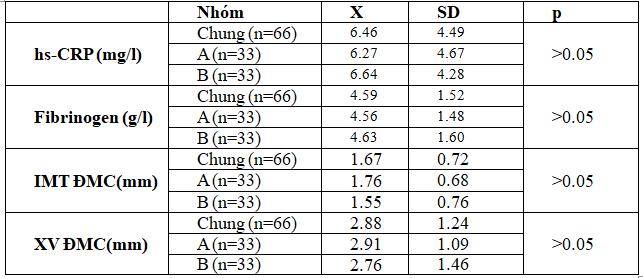 Qua bảng 3.2 thấy nồng độ hs-CRP chung 2 nhóm là 6.46 ± 4.49 mg/l, nồng độ fibrinogen 4.59 ± 1.52 g/l; cũng như tổn thương IMT 1.67 mm và XVĐMC 2.88 mm; giữa 2 nhóm đều không có sự khác biệt khi vào viện với p > 0.05.
Qua bảng 3.2 thấy nồng độ hs-CRP chung 2 nhóm là 6.46 ± 4.49 mg/l, nồng độ fibrinogen 4.59 ± 1.52 g/l; cũng như tổn thương IMT 1.67 mm và XVĐMC 2.88 mm; giữa 2 nhóm đều không có sự khác biệt khi vào viện với p > 0.05.
3.3. Hiệu quả điều trị của nhóm phối hợp Atorvastatin+Aspirin sau 1 tháng và 6 tháng
Bảng 3.3.Hiệu quả trên viêm của nhóm phối hợpsau 1 tháng và 6 tháng điều trị
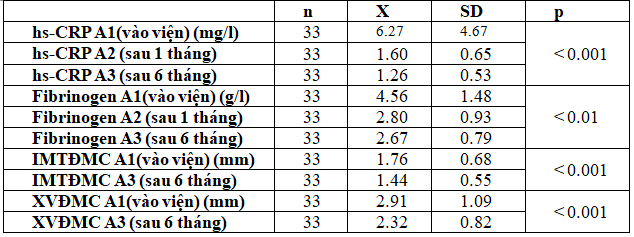 Kết quả trên cho thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm rõ rệt sau 1 tháng và 6 tháng điều trị phối hợp Atorvastatin+Aspirin với p<0.001 và p<0.01; cũng như trên IMT và XVĐMC với p < 0.001.
Kết quả trên cho thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm rõ rệt sau 1 tháng và 6 tháng điều trị phối hợp Atorvastatin+Aspirin với p<0.001 và p<0.01; cũng như trên IMT và XVĐMC với p < 0.001.
3.4. Hiệu quả điều trị của nhóm dùng đơn thuần Aspirin sau 1 tháng và 6 tháng
Bảng 3.4.Hiệu quả điều trị của nhóm dùng đơn thuần Aspirin sau 1 tháng và 6 tháng
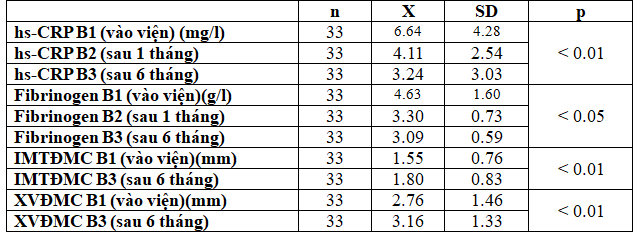 Kết quả trên cũng cho thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm sau 1 tháng và 6 tháng điều trị đơn thuần với p<0.01 và p<0.05; nhưng hiệu quả điều trị trên IMT và XVĐMC không cải thiện với p < 0.01.
Kết quả trên cũng cho thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm sau 1 tháng và 6 tháng điều trị đơn thuần với p<0.01 và p<0.05; nhưng hiệu quả điều trị trên IMT và XVĐMC không cải thiện với p < 0.01.
3.5. So sánh hiệu quả của 2 nhóm sau 1 tháng điều trị
3.5.1. Hiệu số nồng độ hs-CRP, fibrinogen giữa 2 nhóm sau 1 tháng điều trị
Bảng 3.5. Hiệu số nồng độ hs-CRP, fibrinogen giữa 2 nhóm sau 1 tháng điều trị
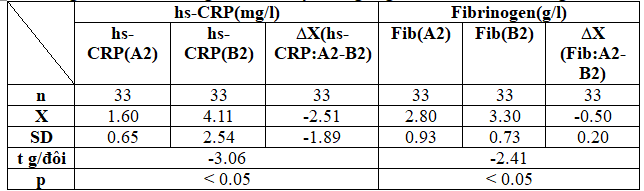 Hiệu số nồng độ hs-CRP, fibrinogen sau 1 tháng điều trị của nhóm phối hợp (A) so với nhóm đơn thuần (B) thứ tự là (t ghép đôi -3.06; p<0.05) và (t ghép đôi -2.41; p<0.05).
Hiệu số nồng độ hs-CRP, fibrinogen sau 1 tháng điều trị của nhóm phối hợp (A) so với nhóm đơn thuần (B) thứ tự là (t ghép đôi -3.06; p<0.05) và (t ghép đôi -2.41; p<0.05).
3.5.2. Hiệu số biến đổi bilan lipid giữa 2 nhóm sau 1 tháng điều trị
Bảng 3.6. Hiệu số biến đổi bilan lipid của 2 nhóm sau 1 tháng điều trị
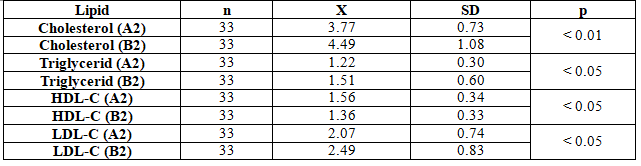 Có sự khác biệt về chỉ số lipid máu giữa 2 nhóm sau 1 tháng điều trị (p<0.05, p<0.01).
Có sự khác biệt về chỉ số lipid máu giữa 2 nhóm sau 1 tháng điều trị (p<0.05, p<0.01).
3.6. So sánh hiệu quả của 2 nhóm sau 6 tháng điều trị
3.6.1. Hiệu số nồng độ hs-CRP, fibrinogen giữa 2 nhóm sau 6 tháng điều trị
Bảng 3.7. Hiệu số nồng độ hs-CRP, fibrinogen giữa 2 nhóm sau 6 tháng điều trị
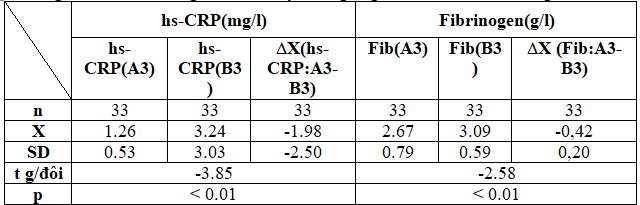 Hiệu số nồng độ hs-CRP, fibrinogen sau 6 tháng điều trị của nhóm A so với nhóm B thứ tự là (t ghép đôi -3.85 với p<0.01) và (t ghép đôi -2.58 với p<0.01).
Hiệu số nồng độ hs-CRP, fibrinogen sau 6 tháng điều trị của nhóm A so với nhóm B thứ tự là (t ghép đôi -3.85 với p<0.01) và (t ghép đôi -2.58 với p<0.01).
3.6.2. Hiệu quả điều trị trên tổn thương IMT và XVĐMC của 2 nhóm sau 6 tháng
Bảng 3.8. Hiệu quả điều trị trên IMT và XVĐMC của 2 nhóm sau 6 tháng
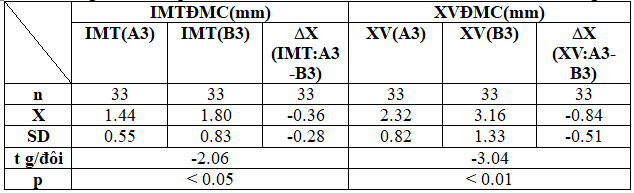 Nhận thấy hiệu quả điều trị rõ rệt trên tổn thương IMT và XVĐMC của nhóm phối hợp Atorvastatin+Aspirin so với nhóm dùng đơn thuần Aspirin với thứ tự (p <0.05, p <0.01).
Nhận thấy hiệu quả điều trị rõ rệt trên tổn thương IMT và XVĐMC của nhóm phối hợp Atorvastatin+Aspirin so với nhóm dùng đơn thuần Aspirin với thứ tự (p <0.05, p <0.01).
3.7. Đánh giá những tác dụng không mong muốn sau điều điều trị
3.7.1. Biến đổi men gan, CK của nhóm điều trị phối hợp trước và sau 1 tháng
Bảng 3.9. Biến đổi men gan, CK của nhóm điều trị phối hợp trước và sau 1 tháng
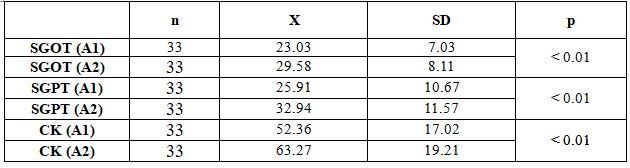 Có khác biệt về men gan, CK trước và sau điều trị, nhưng trong giới hạn bình thường.
Có khác biệt về men gan, CK trước và sau điều trị, nhưng trong giới hạn bình thường.
3.7.2. Biến đổi men gan, CK của nhóm điều trị đơn thuần trước và sau 1 tháng
Bảng 3.10. Biến đổi men gan, CK của nhóm điều trị đơn thuần trước và sau 1 tháng
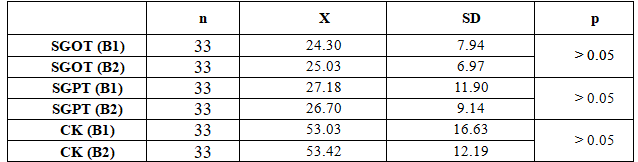 Qua kết quả trên cũng nhận thấy không có sự khác biệt thống kê của các chỉ số men gan, CK của nhóm đơn thuần trước và sau 1 tháng điều trị (p>0.05).
Qua kết quả trên cũng nhận thấy không có sự khác biệt thống kê của các chỉ số men gan, CK của nhóm đơn thuần trước và sau 1 tháng điều trị (p>0.05).
3.7.3. So sánh chỉ số men gan giữa hai nhóm sau 1 tháng điều trị
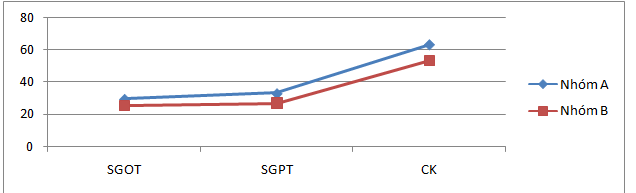
Biểu đồ 3.1.So sánh chỉ số men gan giữa hai nhóm sau 1 tháng điều trị
Qua biểu đồ 3.1 cho thấy có sự khác biệt về các chỉ số men gan giữa 2 nhóm sau 1 tháng điều trị (p<0.05), nhưng mà các chỉ số không vượt giới hạn bình thường.
4. BÀN LUẬN
Nghiên cứu chúng tôi trên 66 bệnh nhân NMN cấp chia làm 2 nhóm, với nhóm A điều trị phối hợp (Atorvastatin+Aspirin) và nhóm B điều trị đơn thuần (Aspirin), tuổi trung bình của nhóm A là 69,36±12,22 và nhóm B là 69,30±12,17; tỉ lệ giới nam/nữ là 57,58%/42,42% tương đồng nhau với p>0,05. Nghiên cứu chúng tôi chỉ trên bệnh nhân NMN cấp, hơn nữa nghiên cứu có sự chọn lựa và loại trừ bệnh phù hợp với nghiên cứu (XHN, NMN nhưng bệnh lý phối hợp loại trừ, tương đồng YTNC…). Điều này cũng phù hợp với một số nghiên cứu trong và ngoài nước như: Elkind [11] nghiên cứu trên 3103 bệnh nhân NMN trong cộng đồng với tuổi trung bình mắc bệnh là 69,20±10,30 và nam chiếm ưu thế hơn nữ với tỷ lệ 61,9%; nghiên cứu của Koutouzis [13] trên 114 bệnh nhân NMN nhập viện với tuổi trung bình mắc bệnh là 67±8; nghiên cứu của Roudbary và cs [19] thì nhóm tuổi trung bình của bệnh nhân nghiên cứu là 70,9±9,4 tuổi; nghiên cứu của Di Napoli [9] trên 128 bệnh nhân NMN với tuổi trung bình là 73,01±9,17, nhóm tuổi mắc bệnh chiếm tỷ lệ cao trên 65 tuổi; tác giả Lê Văn Thành [4] nhận thấy nhóm tuổi thường mắc bệnh 65-74.
Qua bảng 3.2 nhận thấy nồng độ hs-CRP của bệnh nhân NMN cấp chung 2 nhóm là 6,46±4,49 mg/l; nồng độ fibrinogen là 4,59±1,52 g/l. Kết quả trên đã chứng minh được rằng nồng độ hs-CRP và fibrinogen huyết thanh ở bệnh nhân NMN cấp tăng cao hơn so với giá trị bình thường có ý nghĩa thống kê. Nghiên cứu cũng cho thấy rằng việc nghiên cứu nồng độ hs-CRP và fibrinogen rất quan trọng trong quá trình điều trị cũng như tiên lượng NMN ở những bệnh nhân có nguy cơ cao và có thể xác định những bệnh nhân sau NMN có nguy cơ mất khả năng, nồng độ hs-CRP và fibrinogen huyết thanh đều tăng trong những bệnh nhân NMN cấp và qua đó phản ánh khi nồng độ của chúng càng tăng thì sự tổn thương NMN càng nhiều và lan rộng, khi xảy ra NMN chính bản thân nhồi máu diện rộng là một nguyên nhân làm tăng nồng độ hs-CRP và fibrinogen huyết thanh, hơn nữa vùng nhồi máu bị hoại tử dần kích thích gan sản xuất các chất gây viêm như hs-CRP và fibrinogen, fibrinogen tăng làm tác động lên quá trình đông máu và có thể làm cho nhồi máu lan rộng hơn. Nghiên cứu của chúng tôi cũng phù hợp với các nghiên cứu trong nước và trên thế giới:
Thật vậy, nghiên cứu của Emre U. [10] về vai trò của chất phản ứng giai đoạn cấp trên 43 bệnh nhân NMN cấp và 37 trường hợp chứng cũng cho kết quả: nồng độ CRP ở nhóm bệnh nhân NMN trung bình 10,5mg/L cao hơn so với nhóm chứng không NMN là 3,13mg/L (p<0,01) và có sự liên quan giữa nồng độ fibrinogen và độ trầm trọng của NMN (p<0,05) và có sự liên quan giữa fibrinogen với CRP (p<0,05), như vậy fibrinogen và CRP có quan hệ mật thiết như một chất chỉ điểm viêm ở giai đoạn cấp của NMN.
Camerlingo M.và cs [8] đã nghiên cứu nồng độ CRP huyết thanhvới một loạt liên tiếp của bệnh nhân trong 3 giờ khởi đầu của 387 bệnh nhân NMN cấp và trong 387 trường hợp nhóm chứng. Kết quả cho thấy CRP cao hơn đáng kể ở bệnh nhân NMN cấp (5,0 mg/L, p<0,0001).
Nghiên cứu của Di Napoli [9]về liên quan giữa tăng nồng độ CRP và fibrinogen ở bệnh nhân NMN cho thấy nồng độ fibrinogen khi nhập viện trung bình là 4,76g/L, nồng độ CRP lúc vào viện trung bình 13mg/L và lúc xuất viện 6mg/L, khác biệt có ý nghĩa thống kê so nhóm chứng với p<0,001. Tác giả cũng nhận thấy tương quan thuận mức độ chặt chẽ giữa nồng độ CRP và fibrinogen với r=0,45; p<0,0001, tăng nồng độ CRP và ít hơn là tăng nồng độ fibrinogen có liên quan đến tiên lượng NMN.
Nghiên cứu của Lê Thị Hoài Thư, Hoàng Khánh [5] cũng đã ghi nhận kết quả nồng độ hs-CRP trung bình của nhóm NMN 6,25 ± 4,35 mg/L cao hơn nhóm chứng là 0,88 ± 0,70 mg/L và có sự khác biệt có ý nghĩa thống kê với p<0,001, nồng độ huyết thanh hs-CRP có giá trị tiên đoán bệnh lý mạch vành và mạch não trong tương lai.
Nghiên cứu của Paul R., Sinha P. [17] cho thấy nồng độ hs-CRP và fibrinogen trên bệnh nhân NMN đều cao hơn nhóm chứng (3,29±2,28 so với 1,55±0,86 mg/L), nồng độ fibrinogen ở nhóm bệnh là 4,48±0,51 g/l so với nhóm chứng là 3,89±0,63 g/l và đều có khác biệt có ý nghĩa với p<0,001, xét sự tương quan giữa hs-CRP với fibrinogen thì thấy có tương quan thuận mức độ vừa với hệ số tương quan r=0,307; p=0,005.
Nghiên cứu của Soliman RH, Helmy AA[21] và cộng sựcho biết có một sự khác biệt đáng kể giữa nồng độ hs-CRP trên các bệnh nhân NMN cấp tính và nhóm chứng có ý nghĩa với p<0,01. Bệnh nhân NMN lớn có nồng độ CRP cao (4,5 mg/l) so với NMN vừa và nhỏ (0,5 mg/l) và có ý nghĩa với p<0,001.
Varoglu AO, Kuyucu M và cs [22] nghiên cứu đánh giá mối quan hệ giữa khối lượng tổn thương não với mức nồng độ fibrinogen huyết thanh trên 33 trường hợp NMN và 28 trường hợp XHN. Kết quả cho thấy mức nồng độ fibrinogen trong ngày đầu tiên có tương quan với khối lượng thương tổn NMN (r=0,5, p=0,02; r=0,4, p=0,02; r=0,5, p=0,005). Trong khi đó bệnh nhân XHN có nồng độ fibrinogen tương quan với khối lượng tổn thương XHN ở ngày thứ ba (r = 0,6, p = 0,04).
Như vậy, phản ứng viêm ở giai đoạn cấp được hoạt hóa trong NMN, có liên quan đến mức độ trầm trọng của bệnh NMN. Kết quả nghiên cứu này đã chứng minh sự gia tăng nồng độ fibrinogen, hs-CRP sau NMN cấp và có mối quan hệ mật thiết với nhau, việc làm giảm các yếu tố viêm này sẽ có lợi cho bệnh nhân NMN cấp và các bệnh lý mạch máu trong tương lai.
Qua bảng 3.3 nhận thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm rõ rệt sau 6 tháng điều trị phối hợp Atorvastatin+Aspirin với p<0.001 và p<0.01; cũng như ở bảng 3.4 kết quả cũng cho thấy nồng độ hs-CRP và fibrinogen huyết thanh giảm sau 6 tháng điều trị đơn thuần Aspirin với p<0.01 và p<0.05. Đặc biệt nghiên cứu chúng tôi khi so sánh hiệu quả điều trị chống viêm của 2 nhóm có kết quả: hiệu số nồng độ hs-CRP giữa 2 nhóm sau 1 tháng điều trị của nhóm A là 1,60 ± 0,65 mg/L so với của nhóm B là 4,11 ± 2,54 mg/L; hiệu số nồng độ fibrinogen huyết thanh sau 1 tháng điều trị của nhóm A là 2,80 ± 0,93 g/L so với của nhóm B là 3,30 ± 0,73 g/L và đều có sự khác biệt với p<0,05; sau 6 tháng điều trị kết quả cải thiện rõ rệt với hiệu số nồng độ hs-CRP huyết thanh sau 6 tháng điều trị của nhóm A so với nhóm B là (t ghép đôi -3.85 với p<0.01); hiệu số nồng độ fibrinogen huyết thanh của nhóm A so với nhóm B là (t ghép đôi -2.58 với p<0.01). Kết quả nghiên cứu đã chứng minh được rằng khi điều trị phối hợp Atorvastatin+Aspirin ở bệnh nhân NMN có tác dụng chống viêm rất rõ rệt qua kết quả giảm nồng độ các yếu tố nguy cơ viêm hs-CRP, fibrinogen, đồng thời là yếu tố tiên lượng và dự phòng tái phát trong tương lai.
Nghiên cứu của chúng tôi cũng còn nhằm mục đích so sánh hiệu quả điều trị Atorvastatin trên tổn thương ĐMC của cùng bệnh nhân NMN cấp. Qua kết quả nghiên cứu ở bảng 3.3 về hiệu quả điều trị phối hợp Atorvastatin+Aspirin trên nhận thấy có sự cải thiện rõ rệt tổn thương IMT và XVĐMC sau 6 tháng theo thứ tự 1.76±0.68 so với 1.44±0.55mm; 2.91±1.09 so với 2.32±0.82mm có ý nghĩa thống kê với p < 0.001. Trong khi đó ở nhóm chỉ điều trị đơn thuần Aspirin ở bảng 3.4 kết quả cho thấy hiệu quả điều trị trên IMT và XVĐMC không cải thiện với t (-3.65; -5.60; -3.15) và p < 0.01. Khi so sánh hiệu quả điều trị trên tổn thương IMT và XVĐMC giữa 2 nhóm điều trị phối hợp và đơn thuần qua kết quả nhận thấy: hiệu số cải thiện rõ rệt trên IMT và XVĐMC giữa nhóm điều trị phối hợp Atorvastatin so với nhóm điều trị đơn thuần Aspirin theo thứ tự (t ghép đôi -2.06 và p < 0.05) và (t ghép đôi -3.04 với p < 0.01).
Kết quả nghiên cứu đã chứng minh được rằng khi dùng Atorvastatin điều trị ở bệnh nhân NMN cấp có tác dụng chống viêm và cải thiện tổn thương XVĐMC rất rõ rệt, đó là những yếu tố nguy cơ của NMN, đồng thời là yếu tố tiên lượng và dự phòng tái phát trong tương lai. Đặc biệt Atorvastatin đã cải thiện tình trạng XVĐMC (p < 0.001), một trong những nguyên nhân hàng đầu gây ra NMN, đồng thời cải thiện được các triệu chứng trên lâm sàng.
Nghiên cứu này cũng phù hợp với một số nghiên cứu trên thế giới như:
Theo Blanco P. và cs [7] nghiên cứu trên 215 bệnh nhân NMN, trong đó 89 bệnh nhân được điều trị atorvastatin 20 mg/ngày kéo dài trong 3 tháng. Các kết quả thu được đã so sánh với 126 bệnh nhân NMN không có liệu pháp statin. Kết quả cho thấy nhóm 89 bệnh nhân bị NMN dùng statin làm giảm nguy cơ NMN, tử vong và giảmkhối lượngtrung bìnhcủavùng nhồi máu có ý nghĩa.
Nghiên cứu của Ridker PM. [18] cho thấy một trong những bằng chứng thực tế là khi điều trị statin ở những bệnh nhân không tăng lipid máu thấy CRP giảm khá rõ. Qua nghiên cứu cũng cho thấy rằng aspirin và statin có tác dụng làm giảm nguy cơ bệnh mạch vành và NMN không chỉ đơn thuần là do chống ngưng kết tiểu cầu và giảm lipid máu mà còn do tác dụng chống viêm của chúng. Cũng như các nghiên cứu của Blake GJ và cộng sự cũng chỉ ra rằng điều trị statin có tác dụng chống viêm là hoàn toàn độc lập với tác dụng hạ lipid của nó.
Nghiên cứu của Krupinski J. [14] về XVĐMC, sinh bệnh học và nồng độ CRP huyết thanh trong điều trị NMN cho thấy: nồng độ CRP cao liên quan với tỷ lệ tăng NMN, độ trầm trọng của bệnh, mất khả năng về thần kinh và các sự kiện về mạch máu sau này. CRP cũng như các yếu tố nội mô khác là một protein giai đoạn cấp, và vì vậy mối liên quan của nó với bệnh lý mạch máu não phản ánh sự đóng góp của chúng vào thuyên tắc do xơ vữa, tình trạng giai đoạn cấp của chúng hay cả hai. Nghiên cứu nhận thấy nhiều thuốc, đặc biệt là statin làm giảm nồng độ CRP một cách độc lập, cải thiện tình trạng XVĐMC và các triệu chứng trên lâm sàng.
Nghiên cứu của Amarenco P. [6] và cs cho thấy độ dày nội mạc động mạch cảnh (IMT), LDL-C giảm làm giảm nguy cơ tương đối cho NMN. Cứ giảm 10% nồng độ LDL-C ước tính làm giảm nguy cơ các trường hợp NMN 15,6% và IMT ĐMC giảm 0,73%, kết quả nghiên cứu cũng cho thấy statin làm giảm các yếu tố nguy cơ đột quỵ.
Tương tự chúng tôi cũng đã so sánh kết quả thu được sau 1 tháng điều trị ở cả hai nhóm phối hợp và đơn thuần ở bảng 3.6 là: của nhóm phối hợp gồm nồng độ trung bình cholesterol toàn phần, triglycerid, cholesterol-HDL, cholesterol-LDL theo thứ tự tương ứng là 3.77±0.73 mmol/L, 1.22±0.30 mmol/L, 1.56±0.34 mmol/L, 2.07±0.74 mmol/L so với nhóm điều trị đơn thuần theo thứ tự như trên là 4.49±1.08 mmol/L, 1.51±0.60 mmol/L, 1.36±0.33 mmol/L, 2.49±0.83mmol/L. Có sự khác biệt có ý nghĩa thống kê với p<0.01 và p<0.05.
Từ những kết quả trên đây chứng tỏ statin làm giảm nồng độ cholesterol, triglycerid, LDL-C và tăng HDL-C một cách hiệu quả, kết quả nghiên cứu của chúng tôi phù hợp với nhiều nghiên cứu trên thế giới cũng như trong nước:
Nghiên cứu của nhóm PROSPER [20], đã nghiên cứu ở 5.804 bệnh nhân tuổi từ 70-82 (tuổi trung bình 75 tuổi), có tỷ lệ cholesterol toàn phần trong khoảng từ 1.45-3.5 g/L, tỷ lệ LDL-c trung bình 1.47 g/L, trong đó 43% có tiền sử biến cố mạch vành cấp hoặc có một trong ba yếu tố nguy cơ là đái tháo đường 11%, THA 62%, hút thuốc lá 28%. Tất cả được dùng Pravastatin 40mg so sánh với giả dược được theo dõi trong 3,2 năm. Kết quả, làm giảm 23% cholesterol toàn phần, 34% LDL-c, 13,3% triglycerid và tăng 4,9% HDL-c. Có 82% bệnh nhân có bilan lipid ở giới hạn đề nghị của NCEP.
Koutouzis M và cộng sự [13] nghiên cứu đánh giá hiệu quả điều trị của statin trên mảng bám động mạch cảnh xâm nhập bởi các đại thực bào và tuần hoàn các cytokine tiền viêm. 114 bệnh nhân (89 nam và 25 nữ), tuổi 67±8.53 bệnh nhân (46%) được điều trị statin ít nhất 3 tháng và 61 (54%) chưa bao giờ được điều trị statin. Kết quả: Bệnh nhân dùng statin có mức độ cholesterol trong huyết thanh thấp hơn tổng số (172±50 so với 194±35 mg /dl, p = 0.014), hạ thấp mức cholesterol dạng sinh đen (103±44 so với 123±31 mg /dl, p = 0.010 ).
Nghiên cứu của Trần Lâm [3] cho thấy hiệu quả tác dụng của atorvastatin lên chỉ số bilan lipid máu trên 40 bệnh nhân bị bệnh suy động mạch vành là cholesterol trước điều trị 5.18±1.12 mmol/L so với sau điều trị 4.47±0.89 mmol/L, LDL-C 3.07±1.01 mmol/L so với 2.35±0.93mmol/L, HDL-C 1.26±0.25 mmol/L so với 1.34±0.28 mmol/L và đều có khác biệt có ý nghĩa thống kê với p<0.05.
Qua kết quả về chỉ số men gan khi vào viện ở biểu đồ 3.1 mà chúng tôi nghiên cứu thấy rằng nồng độ SGOT, SGPT và CK ở nhóm phối hợp lần lượt là: 23.03±7.03 U/L, 25.91±10.67 U/L, 52.36±17.02 U/L so với nhóm điều trị đơn thuần lần lượt theo thứ tự như trên là 24.30±7.94 U/L, 27.18±11.90 U/L, 53.03±16.63 U/L, khác biệt không có ý nghĩa (p>0.05) và các chỉ số trung bình men gan, CK của 2 nhóm nằm trong giới hạn bình thường.
Chúng tôi cũng đã so sánh kết quả các chỉ số men của nhóm phối hợp cho thấy nồng độ SGOT, SGPT và CK lần lượt là 23.03±7.03 U/L, 25.91±10.67 U/L, 52.36±17.02 U/L so với sau 1 tháng điều trị theo thứ tự như trên 29.58±8.11 U/L, 32.94±11.57 U/L, 63.27±19.21 U/L và có sự khác biệt có ý nghĩa thống kê với p<0.01, còn ở nhóm điều trị đơn thuần thì kết quả men gan trước và sau điều trị nhận thấy khác biệt không có ý nghĩa với p>0.05. Điều này cho thấy statin làm tăng nồng độ men gan, CK còn aspirin thì không làm tăng nồng độ men gan và CK.
Chúng tôi cũng đã so sánh kết quả men gan, CK ở bảng 3.9, 3.10 và biểu đồ 3.1 của nhóm phối hợp so với nhóm điều trị đơn thuần: thấy nồng độ SGOT, SGPT, CK sau 4 tuần điều trị nhóm phối hợp lần lượt là 29.58±8.11 U/L, 32.94±11.57 U/L, 63.27±19.21 U/L cao hơn so với nhóm điều trị đơn thuần theo tứ tự như trên là 25.18±6.93 U/L, 26.70±9.14 U/L, 53.42±12.19 U/L với p>0.05. Các chỉ số men gan và CK ở nhóm can thiệp statin tăng đáng kể nhưng không vượt ngưỡng giới hạn bình thường với liều điều trị như trên (p>0.05). Kết quả nghiên cứu này của chúng tôi cũng phù hợp với nhiều kết quả nghiên cứu trước đây:
PasternakRC, SmithSC [16] cho biết theomộtsốcơ sở dữ liệuthử nghiệmlâm sàng lớn, tỷ lệ mắc bệnh cơnghiêmtrọngđược báo cáo là0.08%vớilovastatin vàsimvastatin.Tăng nồng độCKgấp 10 lần so với mức bình thường đãđược ghi nhận ở0.09%trường hợpđược điều trị bằngpravastatin. Trong sốgần 600trường hợp đã tham giatrong các thử nghiệmlâm sàng có kiểm chứngcủamột sự kết hợpstatin vàfibrate, 1% số bệnh nhân đã cónồng độ CKlớnhơn gấp 3lầnso với bình thường,không có triệu chứngcơ bắpvà 1%đãđược rút khỏiđiềutrịvì bệnh lý cơkhông được tốt.Khôngcótrường hợptiêu cơ vânhoặcmyoglobinuriađãgặpphảitrong các thử nghiệmlâmsàng.
Kashani A, Phillips CO và cộng sự [12] có một đánh giá của 35 thử nghiệm lâm sàng ngẫu nhiên statin báo cáo từ năm 1966 đến 2005 trên 74.102 bệnh nhân, kết quả có khoảng 4 trên 1000 bệnh nhân tăng nồng độ men transaminase từ liệu pháp statin (phân nguy cơ RD = 4.2, CI: 95%, 1.5-6.9). Các nhà nghiên cứu cũng phân tích 28 thử nghiệm lâm sàng liên quan đến 62.184 bệnh nhân dùng statin, cho thấy transaminase tăng gấp 1.3 lần so với bình thường (95% CI,1.06-1.59) có ý nghĩa thống kê chỉ cho thử nghiệm fluvastatin, lovastatin.
Newman CB, Szarek M và cộng sự [15] thấy nồng độ ALT lớn hơn gấp 3 lần so với bình thường là hiếm ở những bệnh nhân điều trị atorvastatin (hai bệnh nhân 0.2%) và nhóm giả dược (một bệnh nhân 0.1%) và không có nồng độ ALT cao liên tục gấp 3 lần so với bình thường. Một nghiên cứu kéo dài 4,9 năm cũng cho thấy mức ALT và AST ở những bệnh nhân với bệnh tiểu đường điều trị atorvastatin 10 mg/ngày, thấy ba bệnh nhân 0.4% có tăng men gan gấp 3 lần so với bình thường và atorvastatin 80mg/ngày là bảy bệnh nhân 0.9%.
Nghiên cứu của Trần Lâm [3] khi sử dụng Atorvastatin trên 40 bệnh nhân có bệnh lý suy mạch vành và sau điều trị thấy nồng độ men SGPT tăng 24.04 % có ý nghĩa thống kê với p<0.05, còn SGOT và CK không tăng với p>0.05.
Kết quả nghiên cứu của chúng tôi thấy khi dùng atorvastatin liều 20mg/ngày thì các chỉ số men gan và CK có tăng lên nhưng không đáng kể. Các chỉ số này vẫn nằm trong giới hạn bình thường và có thể sử dụng được một cách hiệu quả trên lâm sàng.
Gần đây, nghiên cứu dự phòng XVĐM của bang Texas và lực lượng không quân Mỹ (AFCAPS/TEXCAPS) đã nghiên cứu hiệu quả của statin trong dự phòng sơ cấp bệnh lý tim mạch, mạch não ở nhóm nguy cơ trung bình và nguy cơ cao (nồng độ LDL-c và CRP cao) thì statin có hiệu quả rất tốt làm giảm nguy cơ bệnh mạch não và tim mạch ý nghĩa: nguy cơ tương đối chỉ còn 0,53 và 0,58.
Như vậy, qua nghiên cứu này chúng tôi nhận thấy: trước đây chúng ta chỉ biết đến tác dụng hạ lipid máu của statin và điều trị statin như một nhóm thuốc hạ mỡ máu đơn thuần, gần đây nhiều nghiên cứu trên thế giới cũng như nghiên cứu này đã phát hiện ra statin không những chỉ hạ lipid máu mà còn có tác dụng chống viêm độc lập với tác dụng hạ lipid máu của nó, đồng thời cải thiện tình trạng XVĐMC trên lâm sàng. Những nghiên cứu còn nhận thấy rằng statin làm giảm tần suất đột quỵ NMN và ngăn ngừa nhiều YTNC tim mạch khác. Tuy nhiên, đây là nghiên cứu bước đầu của chúng tôi đang còn số trường hợp ít, hơn nữa nghiên cứu có sự chọn lọc và loại trừ nhiều trường hợp NMN khác theo tiêu chuẩn, vì vậy cần được nghiên cứu nhiều hơn, rộng hơn và sâu hơn về vấn đề này trong thời gian đến.
5. KẾT LUẬN
Điều trị phối hợp Atorvastatin và Aspirin ở bệnh nhân nhồi máu não cấp có tác dụng chống viêm và cải thiện tình trạng xơ vữa động mạch cảnh rất rõ rệt, đó là những yếu tố nguy cơ của nhồi máu não và cải thiện được các triệu chứng trên lâm sàng, đồng thời là yếu tố tiên lượng và dự phòng tái phát trong tương lai, với liều điều trị hầu như không gây những tác dụng phụ trên lâm sàng.
TÓM TẮT
Đặt vấn đề: Mối liên quan giữa hiệu quả sau 6 tháng điều trị phối hợp Atorvastatin+Aspirin ở bệnh nhân NMN cấp trên yếu tố viêm (hs-CRP, fibrinogen) và thoái triển XVĐMC.
Đối tượng và phương pháp nghiên cứu:Nghiên cứu tiến cứu có đối chứng và theo dõi dọc, trên 66 bn NMN cấp có tổn thương ĐMC điều trị tại Khoa Nội – Bệnh viện ĐH Y Dược Huế.
Kết quả:-Nồng độ hs-CRP, fibrinogen, IMT và XVĐMC bn NMN tăng cao: hs-CRP 6,46±4,49 mg/l; fibrinogen 4,59±1,52 g/l; IMT ĐMC 1.67±0.72 mm và XVĐMC 2.88±1.24 mm.
-Hiệu quả phối hợp Atorvastatin+Aspirin so với dùng Aspirin đơn thuần: +Hiệu số nồng độ hs-CRP sau 1 tháng điều trị (1.60±0.65 so với 4.11±2.54 mg/l) với t ghép đôi -3.06 và p<0.05; hiệu số sau 6 tháng với t ghép đôi -3.85 và p<0.01.
+Hiệu số nồng độ fibrinogen sau 1 tháng điều trị (2.80±0.93 so 3.30±0.73 g/l) với t g/đôi -2.41 và p<0.05; hiệu số sau 6 tháng với t g/đôi -2.58 và p<0.01.
+Hiệu quả điều trị trên tổn thương IMT và XVĐMC giữa 2 nhóm: hiệu số cải thiện IMT với (t g/đôi -2.06; p < 0.05) và XVĐMC với (t g/đôi -3.04 với p < 0.01).
– Đánh giá những tác dụng không mong muốn của 2 nhóm: +Men gan, CK của nhóm phối hợp sau 1 tháng tăng (p<0.01). Nhóm điều trị đơn thuần không có sự khác biệt với p>0.05.
+ So sánh men gan, CK sau 1 tháng điều trị: nhóm phối hợp cao hơn so với nhóm dung đơn thuần khác biệt với p<0.05, nhưng không vượt giới hạn bình thường.
Kết luận: Bệnh nhân NMN cấp được điều trị phối hợp Atorvastatin+Aspirin với hiệu quả giảm rõ rệt yếu tố viêm và thoái triển XVĐMC. Đồng thời không có các tác dụng không mong muốn đáng kể nào trên gan và cơ vân.
TÀI LIỆU THAM KHẢO
- Lê Chuyển (2008), Nghiên cứu sự biến đổi nồng độ CRP huyết thanh ở bệnh nhân nhồi máu não, Luận án Tiến sĩ Y học.
- Lê Chuyển, Hồ Diên Tương (2012)Nghiên cứu hiệu quả điều trị rối loạn lipid máu và tác dụng không mong muốn của atorvastatin ở bệnh nhân nhồi máu não cấp, Tạp chí Nội tiết Đái tháo đường, số 8, tr. 420-428.
- Lê Chuyển (2013), Effectiveness of the combination of atorvastatin and aspirin on the inflammation and progression of carotid atherosclerosis in patients with acute cerebral infarction, Journal of Medicine and Pharmacy, No. 3, pp. 69-75.
- Hoàng Khánh (1997), Tìm hiểu các yếu tố nguy cơ gây tai biến mạch máu não ở người lớn tại Huế, Tập san Nghiên cứu và Thông tin Y học số 1, tr. 63-68.
- Trần Lâm (2012), “ Statin – một nhóm thuốc hạ mỡ có tác dụng chống viêm”, Tài liệu mạng, ngày truy cập 15 tháng 9, biên tập viên số truy cập 155,http://www.bvdkquangnam.vn/ao-to-nckh/tp-san-y-hc/380-statin-mt-nhom-thuc-h-m-co-tac-dng-chng-viem-.html
- Amarenco P. (2004), Statins in Stroke prevention and Carotid atherosclerosis: Systematic Review and Up-to-Date Meta-Analysis, Stroke, 35, pp. 2902-2909.
- Blanco M. et al (2007), Statin treatment withdrawal in ischemic stroke, From Department ofNeurology, vol (69), pp.904-910.
- 8. Kashani A., Phillips C.O., Foody J.M. et al (2006), Risks associated with statin therapy,Circulation; (114), pp.2788 –2797
- 9. Koutouzis M. (2008), Statin treatment, Carotid atherosclerosis Plaque macrophage infiltration and circulating inflammatory markers, Cardiovascular Med. Journal, 2, pp. 110-114.
- Krupinski J. (2007),Carotid plaque, stroke pathogenesis, and CRP: Treatment of ischemic stroke, Current Treatment Options in Cardiovascular Medicine, Vol. 9, No. 3, p. 229-235.
- 11. NewmanB., Szarek M. et al (2008), The safety and tolerability of atorvastatin10 mg in the Collaborative AtorvastatinDiabetes Study (CARDS), Diabetes Vasc Dis Res, 5, pp.177–83
- 12. PasternakR.C., SmithS.C. et al(2002),CC /AHA /NHLBIClinical Advisory on the Use and Safety of Statins, Circulation;(106), pp.1024-1028.
- 13. Ridker P.M. (1997), Inflammation, aspirin, and the risk of cardiovascular disease in apparently healthy men, N Engl J Med; (336): pp.973–79.
- 14. Shepherd J., Blauw G.J. et al (2002), Pravastatin in the elderly are at risk of vasculardisease (PROSPER): a randomized controlled trial, Lancet; (360), pp.1623-1630.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



