RỐI LOẠN ĐƯỜNG HUYẾT VÀ DỰ BÁO TIÊN LƯỢNG
TRONG 30 NGÀY Ở BỆNH NHÂN XUẤT HUYẾT NÃO
ThS.BSCK2. Trần Thị Kiều Diễm*
*Bệnh viện Đa khoa tỉnh Bình Định
Chịu trách nhiệm chính: Trần Thị Kiều Diễm
Ngày nhận bài: 12.11.2016
Ngày phản biện khoa học: 25.11.2016
Ngày duyệt bài: 1.12.2016
I. ĐẶT VẤN ĐỀ
Tuổi thọ con người ngày càng cao đồng nghĩa với nguy cơ đột quỵ não càng lớn. Đây là bệnh đứng đầu trong các bệnh thần kinh về mặt tử vong, di chứng và là một trong những bệnh phải nằm viện lâu nhất, nguy cơ mất khả năng lao động nhiều nhất, số năm sống cùng khuyết tật tăng lên, tuổi thọ con người giảm xuống, đòi hỏi cần phải được chăm sóc y tế kéo dài [17].Chính vì thế, đột quỵ não cho đến nay vẫn là vấn đề thời sự cấp thiết. Đột quỵ có hai thể, nhồi máu não và xuất huyết não (XHN), trong đó XHN chiếm từ 10% – 30%, tỷ lệ tử vong chung là 30%.
Bệnh nhân (BN) XHN khi vào viện thường có tăng glucose máu. Điều này có thể là phản ứng của cơ thể đối với stress hoặc là biểu hiện của bệnh đái tháo đường (ĐTĐ) đã được biết hoặc chưa biết trước đó. Việc phân biệt tăng glucose máu là nguyên nhân hay hậu quả của các rối loạn thần kinh rất quan trọng trong xử trí. Cho dù do nguyên nhân gì thì tăng glucose máu cũng liên quan đến một kết cục xấu ở BN XHN [11], [20].
Trước một trường hợp XHN, vấn đề tiên lượng sinh mạng luôn luôn được đặt ra cho các thầy thuốc và cũng là đòi hỏi của gia đình BN. Cùng với chẩn đoán, điều trị, phòng ngừa bệnh, việc tiến hành khảo sát các yếu tố nguy cơ và mức độ nặng của XHN để tìm ra các yếu tố có giá trị tiên lượng tử vong ngay khi BN mới vào viện là việc làm hết sức cần thiết. Từ thực tế đó chúng tôi nghiên cứu đề tài “Rối loạn đường huyết và dự báo tiên lượng trong 30 ngày ở bệnh nhân xuất huyết não” với 2 mục tiêu:
- Đặc điểm lâm sàng, cận lâm sàng xuất huyết não.
- Xác định các yếu tố dự báo nguy cơ tử vong trong 30 ngày sau xuất huyết não.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Gồm 166 bệnh nhân được chẩn đoán xuất huyết não, nằm điều trị nội trú tại khoa Thần kinh – Cột sống Bệnh viện Đa khoa tỉnh Bình Định, từ 7/2014 đến 3/2015.
2.1.1. Tiêu chuẩn chọn bệnh
– Lâm sàng: Theo tiêu chuẩn của TCYTTG (1989) về đột quỵ não: “Đột quỵ là sự xảy ra đột ngột các thiếu sót chức năng thần kinh, thường khu trú hơn là lan tỏa, tồn tại quá 24 giờ hoặc gây tử vong trong 24 giờ, các khám xét loại trừ nguyên nhân chấn thương” [23].
– Cận lâm sàng: CLVT não với vùng tăng tỷ trọng 65-95 HU [1].
2.1.2. Tiêu chuẩn loại trừ
Không đưa vào nghiên cứu những đối tượng sau: XHN do chấn thương, do u não, các bệnh lý về máu, bệnh nhân dùng thuốc kháng đông, BN có tiền sử mổ sọ não cũ, BN có các bệnh nặng kèm theo ảnh hưởng đến việc đánh giá kết quả điều trị đột quỵ như suy tim, suy thận, ung thư giai đoạn cuối,
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Nghiên cứu mô tả cắt ngang lúc vào viện, có theo dõi tử vong trong 30 ngày sau xuất huyết não.
2.2.3. Quy trình nghiên cứu:
Bước 1: Chọn bệnh nhân vào mẫu nghiên cứu
Bước 2: Khám lâm sàng
Bước 3: Cận lâm sàng: ngày vào viện: CLVT não, XN máu: glucose, natri, bilan lipid, HbA1C, CTM, điện tâm đồ. Sáng sớm hôm sau: glucose máu đói.
Bước 4: Tình trạng bệnh nhân lúc xuất viện: chia 5 nhóm [19].
– Nhóm 1: Tử vong.
– Nhóm 2: Đời sống thực vật.
– Nhóm 3: Di chứng nặng nề.
– Nhóm 4: Di chứng trung bình
– Nhóm 5: Hồi phục tốt.
Bước 5: Tình trạng bệnh nhân tại thời điểm sau 30 ngày
Ghi số điện thoại và địa chỉ để liên lạc với người nhà bệnh nhân. Tại thời điểm sau 30 ngày gọi điện hỏi thăm để xác định tình trạng bệnh nhân cũng theo 5 nhóm Glasgow Outcome Scale [19].
2.2.4. Xử lý và phân tích số liệu
Các số liệu thu thập được sẽ được xử lý và phân tích bằng phần mềm thống kê SPSS 16.0. Kiểm định theo phương pháp thống kê y học.
III. KẾT QUẢ VÀ BÀN LUẬN
3.1. Đặc điểm lầm sàng, cận lâm sàng xuất huyết não
3.1.1. Phân bố theo tuổi
Bảng 3.1: Phân bố theo tuổi
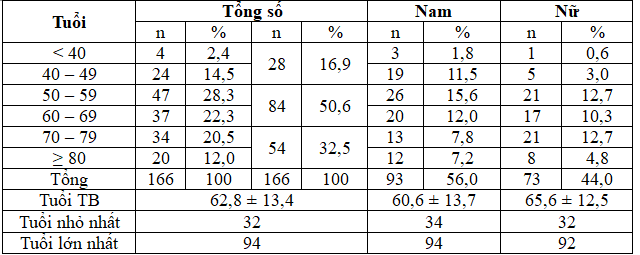 Bệnh nhân xuất huyết não phân bố tỷ lệ cao ở nhóm tuổi 50 – 59 (28,3%) và 60 – 69 (22,3%), ở nhóm tuổi < 40 ít gặp 2,4%, nhóm tuổi ≥ 80 là 12,0%. Tuổi thấp nhất là 32, tuổi cao nhất là 94. Tuổi trung bình ở nữ 65,6 ± 12,5 lớn hơn ở nam 60,6 ± 13,7.
Bệnh nhân xuất huyết não phân bố tỷ lệ cao ở nhóm tuổi 50 – 59 (28,3%) và 60 – 69 (22,3%), ở nhóm tuổi < 40 ít gặp 2,4%, nhóm tuổi ≥ 80 là 12,0%. Tuổi thấp nhất là 32, tuổi cao nhất là 94. Tuổi trung bình ở nữ 65,6 ± 12,5 lớn hơn ở nam 60,6 ± 13,7.
3.1.2. Rối loạn ý thức theo thang điểm Glasgow ngày thứ 1 và ngày thứ 3
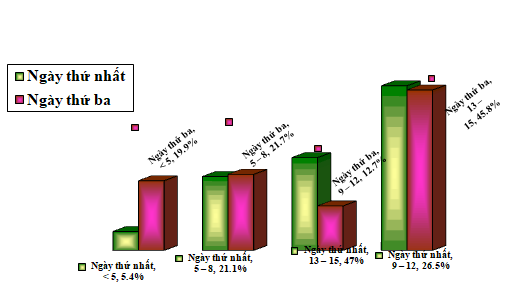
Biểu đồ 3.2: Rối loạn ý thức theo thang điểm Glasgow ngày thứ 1 và thứ 3
Điểm Glasgow lúc vào viện ưu thế ở nhóm 13 – 15 điểm tỷ lệ 47%, điểm 9 – 12 là 26,5%, < 5 điểm 5,4%. Tuy nhiên 3 ngày sau điểm Glasgow thay đổi, < 5 điểm: 19,9%, 9 – 12: 12,7%, điểm 13 – 15 là 45,8%.
3.1.3. Tình trạng bệnh nhân lúc ra viện và sau 30 ngày
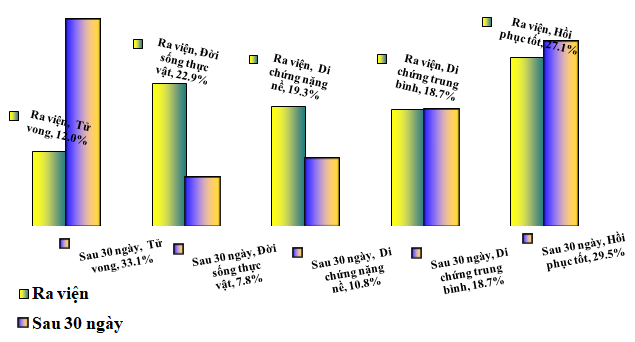
Biểu đồ 3.3: Tình trạng bệnh nhân lúc ra viện và sau 30 ngày
Khi ra viện tỷ lệ tử vong thấp nhất 12,0%, BN có đời sống thực vật 22,9%, di chứng nặng nề 19,3%, di chứng trung bình 18,7%, tỷ lệ hồi phục tốt cao hơn 27,1%. Sau 30 ngày nhóm bệnh nhân tử vong tăng lên 33,1%, nhóm có đời sống thực vật và di chứng nặng nề giảm (7,8% và 10,8%).
3.1.4. Đặc điểm cận lâm sàng sinh hóa, huyết học
Bảng 3.2: Đặc điểm cận lâm sàng sinh hóa, huyết học
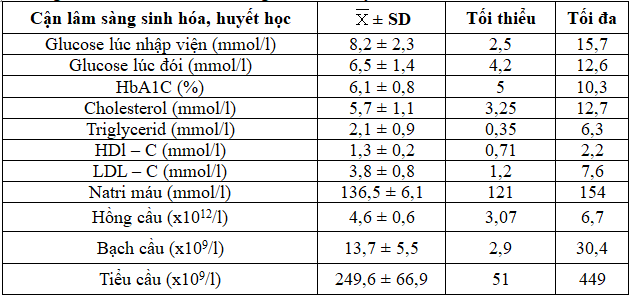 Tăng glucose máu nói chung và bệnh ĐTĐ nói riêng là một trong những YTNC chính của đột quỵ não. Glucose máu khi vào viện 8,2 ± 2,3 mmol/l cao hơn với nghiên cứu của Bành Quang Khải glucose máu lúc vào viện ở nhóm XHN là 7,8 ± 2,69 mmol/l [3], của Roquer J trên 1.088 BN đột quỵ não, có chỉ số glucose máu đói là 122 – 159 mg/dl hay là 6,7 – 8,8 mmol/l [21]. Tuy nhiên glucose lúc đói vào sáng hôm sau trở về gần bình thường 6,5 ± 1,4 mmo/l. Kết quả này tương đương với Yong M là glucose máu lúc đói ngày hôm sau là 117mg/dl hay 6,43mmol/l [24].
Tăng glucose máu nói chung và bệnh ĐTĐ nói riêng là một trong những YTNC chính của đột quỵ não. Glucose máu khi vào viện 8,2 ± 2,3 mmol/l cao hơn với nghiên cứu của Bành Quang Khải glucose máu lúc vào viện ở nhóm XHN là 7,8 ± 2,69 mmol/l [3], của Roquer J trên 1.088 BN đột quỵ não, có chỉ số glucose máu đói là 122 – 159 mg/dl hay là 6,7 – 8,8 mmol/l [21]. Tuy nhiên glucose lúc đói vào sáng hôm sau trở về gần bình thường 6,5 ± 1,4 mmo/l. Kết quả này tương đương với Yong M là glucose máu lúc đói ngày hôm sau là 117mg/dl hay 6,43mmol/l [24].
Tiền ĐTĐ là một yếu tố nguy cơ độc lập đối với đột quỵ não, nhưng hầu hết các bệnh nhân đột quỵ não cấp tính không nhận thức được họ có bị tiền ĐTĐ hay không. Bên cạnh đó tăng glucose máu thường xảy ra ở bệnh nhân XHN cho dù có ĐTĐ hay không. Ở những bệnh nhân không có tiền sử ĐTĐ, nhưng glucose máu lúc vào viện tăng cao, liệu rằng đây là tăng glucose máu thoáng qua do các phản ứng stress cấp tính hay có rối loạn chuyển hóa glucose. HbA1C sẽ làm rõ hơn những trường hợp này vì hiện nay HbA1C đã được đưa vào tiêu chuẩn chẩn đoán tiền ĐTĐ [14], [21]. Chúng tôi cố gắng lấy mẫu làm HbA1C để đánh giá xem có sự thay đổi nhiều hay không ở những BN XHN và kết quả HbA1C trung bình ở giới hạn bình thường 6,1 ± 0,8 %, HbA1C tối thiểu 5%, tối đa 10,3%, đây là BN có tiền sử ĐTĐ và kiểm soát glucose máu kém.
Nhiều nghiên cứu đã ghi nhận rối loạn lipid là nguyên nhân chính gây xơ vữa động mạch mà xơ vữa là nguyên nhân hàng đầu dẫn đến bệnh lý mạch vành, tăng huyết áp,đột quỵ não [13]. Bảng 3.5 cho thấy cholesterol 5,7 ± 1,1 mmol/l, triglycerid 2,1 ± 0,9mmol/l, LDL – C 3,8 ± 0,8 mmol/l, HDl – C 1,3 ± 0,22 mmol/l và rối loạn lipid máu đều chiếm tỷ lệ khá cao ở BN XHN [18].
Hạ natri máu là một bệnh cảnh thường gặp trên lâm sàng ở các bệnh lý nội sọ, đặc biệt là xuất huyết não. Đây là một biến chứng thứ phát sau tổn thương hệ thần kinh dẫn đến rối loạn trầm trọng chức năng hệ thần kinh. Nghiên cứu của chúng tôi có natri máu trung bình trong giới hạn bình thường 136,5 ± 6,1 mmol/l và cũng tương đương với nghiên cứu của Nguyễn Thị Minh Đức natri trung bình 137,45 ± 5,53 mmol/l [2], Phan Trung Minh 137,1 ± 4,3 mmo/l [6].
Xét nghiệm huyết học công thức máu cho thấy trị số trung bình của hồng cầu, tiểu cầu trong giới hạn bình thường 4,6 ± 0,6 x1012/l, 249,6 ± 66,9 x109/l, bạch cầu tăng 13,7 ± 5,5 x109/l. Nghiên cứu này cũng phù hợp với Lê Diệu Thiên Kim có bạch cầu trung bình 12,18 ± 5,2 x109/l [5], và cũng phù hợp với bệnh cảnh XHN làm tăng BC [14].
3.1.5. Các yếu tố nguy cơ xuất huyết não
Bảng 3.3: Các yếu tố nguy cơ xuất huyết não
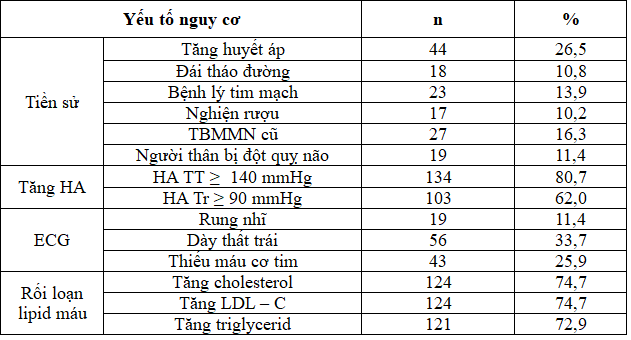 Ngoài các yếu tố nguy cơ không thể thay đổi như tuổi, giới, sắc tộc, chúng tôi chú ý đến các yếu tố nguy cơ có thể điều chỉnh được như tăng HA, bệnh tim mạch, ĐTĐ hoặc các thói quen xấu như nghiện rượu. Tiền sử tăng HA có tỷ lệ 26,5% cao hơn nghiên cứu của Mai Nhật Quang 14,16% [7], về tiền sử ĐTĐ thì gần tương đương 10,8% so với 9% [7]. Tỷ lệ tăng HA TT (≥ 140mmHg) là 80,7%, tăng HA TTr (≥ 90 mmHg) 62%.
Ngoài các yếu tố nguy cơ không thể thay đổi như tuổi, giới, sắc tộc, chúng tôi chú ý đến các yếu tố nguy cơ có thể điều chỉnh được như tăng HA, bệnh tim mạch, ĐTĐ hoặc các thói quen xấu như nghiện rượu. Tiền sử tăng HA có tỷ lệ 26,5% cao hơn nghiên cứu của Mai Nhật Quang 14,16% [7], về tiền sử ĐTĐ thì gần tương đương 10,8% so với 9% [7]. Tỷ lệ tăng HA TT (≥ 140mmHg) là 80,7%, tăng HA TTr (≥ 90 mmHg) 62%.
Trong nghiên cứu của Vũ Xuân Tân, Vũ Anh Nhị có tiền sử bệnh lý tim mạch 11,06% gần tương đương với chúng tôi 13,9%, tiền sử nghiện rượu thấp hơn chúng tôi 3,1 % so với 10,2%, tiền sử gia đình có người bị đột quỵ não cao hơn 17,33% so với 11,4%, tỷ lệ rối loạn lipid máu 71,17% tương với nghiên cứu của chúng tôi (tăng cholesterol, tăng LDL – C 74,7%, tăng triglycerid 72,9%) [8]. Trên điện tâm đồ, so sánh với nghiên cứu của Nguyễn Thị Minh Đức hình ảnh rung nhĩ có tỷ lệ 6,25% thấp hơn nhiên cứu của chúng tôi 11,4%, tương tự dày thất trái cũng thấp hơn 24,36% so với 33,7%, thiếu máu cơ tim có tỷ lệ cao hơn 28,61% so với chúng tôi 25,9 % [2].
3.1.6. Phân tích đặc điểm bệnh nhân có các yếu tố nguy cơ
Bảng 3.4: Phân tích đặc điểm bệnh nhân có các yếu tố nguy cơ
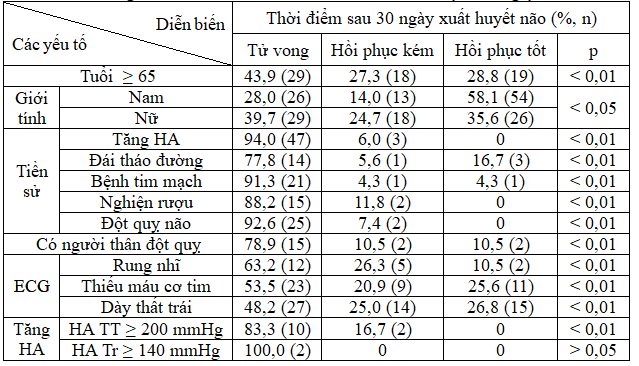 Chúng tôi chọn điểm cắt tuổi 65 đưa vào phân tích và nhận thấy BN ≥ 65 tuổi có tỷ lệ tử vong khá cao 43,9%, hồi phục kém 27,3%, hồi phục tốt có 28,8%.
Chúng tôi chọn điểm cắt tuổi 65 đưa vào phân tích và nhận thấy BN ≥ 65 tuổi có tỷ lệ tử vong khá cao 43,9%, hồi phục kém 27,3%, hồi phục tốt có 28,8%.
Phân tích tỷ lệ tử vong theo giới tính cho thấy nữ 39,7% cao hơn nam 28%, tỷ lệ hồi phục tốt nam 58,1% cao hơn nữ 35,6%. Những BN có tiền sử tăng HA, đái tháo đường, bệnh tim mạch, nghiện rượu, TBMMN cũ, có người thân bị đột quỵ não có tỷ lệ tử vong sau 30 ngày rất cao lần lượt là: tăng HA 94%, ĐTĐ 77,8%, bệnh tim mạch 91,3%, nghiện rượu 88,2%, TBMMN cũ 92,6%, có người thân đột quỵ não 78,9%.
Tương tự như vậy những BN có tổn thương trên ECG thì tỷ lệ tử vong cũng rất cao. Nếu kiểm soát tốt về tim mạch thì tỷ lệ tử vong sẽ giảm.
3.2. Xác định các yếu tố dự báo nguy cơ tử vong trong 30 ngày sau khi xuất huyết não
3.2.1. Xác định các biến dự báo tiên lượng trong 30 ngày sau xuất huyết não
Bảng 3.5. Xác định các biến dự báo tiên lượng trong 30 ngày sau xuất huyết não
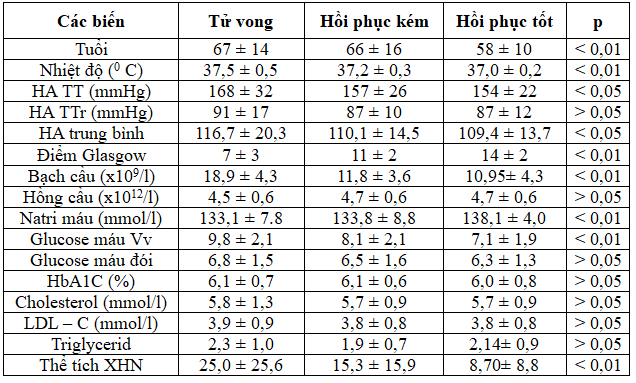 Nhận xét: Phân tích 16 biến định lượng có 7 biến HA TTr, HC, glucose máu đói, HbA1C, cholesterol, LDL – C, triglycerid không liên quan đến kết quả ra viện p > 0,05, 9 biến còn lại (tuổi, nhiệt độ, HA TT, HA trung bình, điểm Glasgow, bạch cầu máu, natri máu, glucose máu vào viện, thể tích xuất huyết) đều liên quan đến kết quả ra viện p < 0,05 và 0,01.
Nhận xét: Phân tích 16 biến định lượng có 7 biến HA TTr, HC, glucose máu đói, HbA1C, cholesterol, LDL – C, triglycerid không liên quan đến kết quả ra viện p > 0,05, 9 biến còn lại (tuổi, nhiệt độ, HA TT, HA trung bình, điểm Glasgow, bạch cầu máu, natri máu, glucose máu vào viện, thể tích xuất huyết) đều liên quan đến kết quả ra viện p < 0,05 và 0,01.
3.2.2. Phân tích đơn biến các biến có liên quan đến tiên lượng trong 30 ngày sau xuất huyết não
Khi tìm mối liên quan giữa 16 biến định lượng dự báo tiên lượng trong 30 ngày sau XHN, thì có 7 biến có p > 0,05 (bảng 3.5), chúng tôi loại 7 biến này và tiếp tục phân tích đơn biến 9 biến còn lại để tìm ra các biến có liên quan đến tiên lượng trong 30 ngày sau xuất huyết não.
Bảng 3.6. Phân tích đơn biến các biến có liên quan đến tiên lượng
trong 30 ngày sau xuất huyết não
 Sau khi xác định các biến dự báo tiên lượng trong 30 ngày sau xuất huyết não, chúng tôi loại những biến có p > 0,05 để đưa vào phân tích đơn biến, kết quả tất cả các biến đều có ý nghĩa tiên lượng trong 30 ngày sau xuất huyết nãovới p < 0,01 và p < 0,05.
Sau khi xác định các biến dự báo tiên lượng trong 30 ngày sau xuất huyết não, chúng tôi loại những biến có p > 0,05 để đưa vào phân tích đơn biến, kết quả tất cả các biến đều có ý nghĩa tiên lượng trong 30 ngày sau xuất huyết nãovới p < 0,01 và p < 0,05.
3.2.3. Phân tích hồi qui logistic đa biến các biến có giá trị độc lập tiên lượng tử vong sau 30 ngày
Sau khi phân tích đơn biến 9 biến trên đều có ý nghĩa thống kê p < 0,05 chúng tôi tiếp tục phân tích đa biến 9 biến này để tìm biến độc lập có giá trị tiên lượng tử vong sau 30 ngày
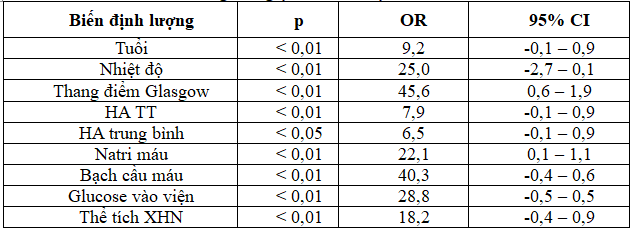
Bảng 3.7. Phân tích hồi qui logistic đa biến các biến định lượng có giá trị độc lập tiên lượng tử vong sau 30 ngày
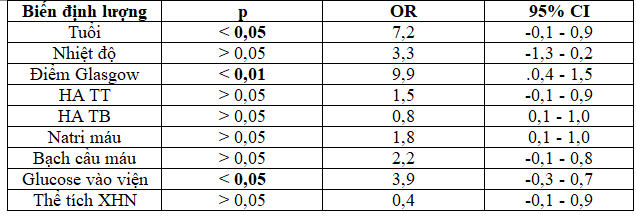 Chúng tôi đưa vào phân tích 16 biến số, kết quả có 7 biến số không có ý nghĩa thống kê p > 0,05 là: HA tâm trương, hồng cầu, glucose máu đói, HbA1C, cholesterol, LDL – C và triglycerid. Có 9 biến số có liên quan với p < 0,05 gồm: tuổi, nhiệt độ, HA TT, HA TB, điểm Glasgow, số lượng bạch cầu máu, natri máu, glucose máu lúc vào viện, thể tích XHN. Các biến số này được tiếp tục đưa vào phân tích hồi qui logistic đơn biến (bảng 3.6) để tìm ra các biến số có giá trị tiên lượng tử vong sau 30 ngày, kết quả đều có ý nghĩa thống kê p < 0,05. Tiếp theo chúng tôi phân tích đa biến, biến phụ thuộc là tình trạng BN tử vong, sống còn sau 30 ngày và biến độc lập gộp một khối gồm 9 biến trên. Kết quả chúng tôi đã tìm ra được 3 biến có ý nghĩa với p < 0,05 gồm: tuổi, điểm Glasgow và glucose máu khi vào viện (bảng 3.7). Chúng tôi sẽ lần lượt phân tích từng biến số này.
Chúng tôi đưa vào phân tích 16 biến số, kết quả có 7 biến số không có ý nghĩa thống kê p > 0,05 là: HA tâm trương, hồng cầu, glucose máu đói, HbA1C, cholesterol, LDL – C và triglycerid. Có 9 biến số có liên quan với p < 0,05 gồm: tuổi, nhiệt độ, HA TT, HA TB, điểm Glasgow, số lượng bạch cầu máu, natri máu, glucose máu lúc vào viện, thể tích XHN. Các biến số này được tiếp tục đưa vào phân tích hồi qui logistic đơn biến (bảng 3.6) để tìm ra các biến số có giá trị tiên lượng tử vong sau 30 ngày, kết quả đều có ý nghĩa thống kê p < 0,05. Tiếp theo chúng tôi phân tích đa biến, biến phụ thuộc là tình trạng BN tử vong, sống còn sau 30 ngày và biến độc lập gộp một khối gồm 9 biến trên. Kết quả chúng tôi đã tìm ra được 3 biến có ý nghĩa với p < 0,05 gồm: tuổi, điểm Glasgow và glucose máu khi vào viện (bảng 3.7). Chúng tôi sẽ lần lượt phân tích từng biến số này.
- Tuổi
Bệnh nhân càng lớn tuổi, cơ thể lão hóa, bệnh tật càng nhiều. BN tử vong 67 ± 14 tuổi, BN hồi phục kém 66 ± 16 tuổi, BN hồi phục tốt 58 ± 10 tuổi, p < 0,01. BN càng nhỏ tuổi tiên lượng càng tốt, BN càng lớn tuổi tiên lượng càng xấu (bảng 3.5).
Vũ Xuân Tân và Vũ Anh Nhị khảo sát 226 BN đột quỵ não kết quả độ tuổi ở nhóm kết cục xấu là 68,12 gần cùng độ tuổi với nghiên cứu của chúng tôi [8]. Nghiên cứu của Cheung và Zou cho thấy nhóm tử vong của XHN có độ tuổi 75,2 ± 11,2, nhóm kết cục xấu 68,1 ± 11,7, nhóm hồi phục tốt 67,0 ± 12,9 [15]. Độ tuổi càng lớn, tỷ lệ tử vong càng cao, hồi phục càng kém.
Qua phân tích hồi quy đơn biến và đa biến, tuổi có giá trị độc lập tiên lượng tử vong sau 30 ngày p < 0,05 (bảng 3.6 và bảng 3.7).
- Điểm Glasgow
Kết quả nghiên cứu của chúng tôi cho thấy ở nhóm tử vong có điểm Glasgow 7 ± 3, thấp hơn nhiều so với nhóm hồi phục kém 11 ± 2, và nhóm hồi phục tốt 14 ± 2 p < 0,01. Đỗ Văn Vân và Cs trong một nghiên cứu 81 BN XHN ghi nhận điểm Glasgow ở nhóm tử vong trong bệnh viện là 7,03 ± 3,56, nhóm còn sống 12,39 ± 2,61, tương đương với nghiên cứu của chúng tôi [12]. Cheung R.T.F. và Cs nghiên cứu 141 BN XHN tự phát nhận thấy: điểm Glasgow liên quan tiên lượng sau 30 ngày: nhóm tử vong có điểm Glasgow là 7,6 ± 4,0, tiên lượng xấu: 12,4 ± 3,2, tiên lượng tốt: 14,3 ± 1,8 với p = 0,000 [15]. Kết quả của chúng tôi phù hợp với đa số các nghiên cứu trong và ngoài nước. Đây là thang điểm dễ đánh giá, rất có giá trị trong theo dõi, chỉ định điều trị và tiên lượng XHN.
Khi phân tích đơn biến điểm Glasgow có liên quan đến tiên lượng tử vong sau 30 ngày (bảng 3.6), và khi phân tích đa biến với 9 biến gộp: tuổi, nhiệt độ, điểm Glasgow, HA TT, HA TB, natri máu, glucose máu và thể tích xuất huyết là biến độc lập với biến phụ thuộc là tình trạng tử vong, sống còn của BN sau 30 ngày, kết quả điểm Glasgow có giá trị độc lập tiên lượng tử vong p < 0,01 (bảng 3.7).
- Glucose và HbA1C
Bảng 3.5 cho thấy glucose máu trung bình lúc vào viện ở nhóm tử vong cao hơn nhóm hồi phục kém và hồi phục tốt 9,8 ± 2,1 mmol/l so với 8,1 ± 2,1 mmol/l và 7,1 ± 1,9 mmol/l. Như vậy glucose máu cao lúc vào viện là một dấu hiệu tiên lượng xấu.
Glucose máu đói vào sáng hôm sau cũng có sự khác biệt giữa các nhóm: 6,8 ± 1,5 mmol/l ở nhóm tử vong, 6,3 ± 1,3 mmol/l nhóm hồi phục kém và thấp hơn glucose lúc vào viện, tuy nhiên p > 0,05, không ý nghĩa thống kê nên chúng tôi không đưa glucose máu đói vào phân tích đơn biến và đa biến.
Tương tự như các biến khác chúng tôi lần lượt phân tích đơn biến và đa biến glucose vào viện với tình trạng tử vong, sống còn BN sau 30 ngày XHN, kết quả biến này có giá trị độc lập tiên lượng tử vong sau 30 ngày với p < 0,05 (bảng 3.6 và 3.7). Võ Văn Thắng khi nghiên cứu mối liên quan giữa glucose máu lúc vào viện và diễn tiến bệnh, nhận thấy glucose máu giữa các nhóm A (cải thiện), nhóm B (cầm chừng) và nhóm C (nặng dần-tử vong) có sự khác biệt có ý nghĩa thống kê với xu hướng glucose máu lúc vào viện càng tăng bệnh diễn tiến càng nặng [9].
HbA1C ở nhóm tử vong trong nghiên cứu của chúng tôi 6,1 ± 0,7% không khác biệt so với nhóm hồi phục kém 6,1 ± 0,6 %, nhóm hồi phục tốt 6 ± 0,8, tuy nhiên p > 0,05 không có ý nghĩa thống kê nên chúng tôi không đưa vào phân tích đơn biến và đa biến nữa. Kamouchi M., Matsuki Tvà cộng sự thực hiện nghiên cứu đa trung tâm trên 3.627 BN đột quỵ não lần đầu có tiền sử ĐTĐ hay không. Các BN được chia làm 4 nhóm dựa vào HbA1C. Kết quả ở những BN đột quỵ não thiếu máu não cục bộ, HbA1C lúc vào viện là một yếu tố dự báo độc lập có ý nghĩa đối với kết cục thần kinh [20].
Trong nghiên cứu của chúng tôi glucose máu lúc vào viện, glucose máu đói và HbA1C có ảnh hưởng đến tiên lượng nhưng chỉ glucose máu lúc vào viện có giá trị độc lập tiên lượng tử vong sau 30 ngày.
IV. KẾT LUẬN
– Glucose máu lúc vào viện cao đáng kể so với glucose máu đói ngày hôm sau, trong khi đó HbA1c hầu như không tăng cao. Glucose máu lúc vào viện ở nhóm tử vong tăng cao nhiều so nhóm sống còn.
Qua phân tích đơn biến và đa biến các biến số chúng tôi tìm được các biến có giá trị độc lập tiên lượng tử vong sau 30 ngày ở BN XHN là:
- Tuổi.
- Thang điểm Glasgow
- Glucose máu vào viện.
TÀI LIỆU THAM KHẢO
Tiếng Việt
- Clarisse J., Nguyễn Thi Hùng, Phạm Ngọc Hoa (2008), “Tai biến mạch máu não xuất huyết máu tụ, xuất huyết màng não” Hình ảnh học sọ não, Nhà xuất bản y học, tr. 155 – 164.
- Nguyễn Thị Minh Đức (2009), Nghiên cứu các yếu tố tiên lượng và nguy cơ của tai biến mạch máu não tại bệnh viện đa khoa Đồng Tháp, Luận án tiến sỹ Y học, Đại học Y dược TP Hồ Chí Minh
- Bành Quang Khải (2013), Nghiên cứu các yếu tố tiên lượng tử vong của bệnh nhân tai biến mạch máu não giai đoạn cấp và bán cấp tại Bệnh viện đa khoa tỉnh Bình Định, Luận án chuyên khoa II, Đại học Y dược Huế
- Hoàng Khánh (2013), “Xuất huyết nội sọ” Giáo trình sau đại học thần kinh học, Nhà xuất bản Đại học Huế, tr. 255 – 263.
- Lê Diệu Thiên Kim (2002), Nghiên cứu sự biến đổi công thức bạch cầu trong tai biến mạch máu não giai đoạn cấp ở người trưởng thành, Luận văn thạc sỹ Y học, Đại học Y khoa Huế.
- Phan Trung Minh (2008), Khảo sát các yếu tố nguy cơ tử vong trên bệnh nhân tai biến mạch máu não tại bệnh viện đa khoa Trà Vinh, Luận án chuyên khoa II, Đại học Y dược TP Hồ Chí Minh
- Mai Nhật Quang (2008), Tần suất các yếu tố nguy cơ và tỷ lệ tử vong tai biến mạch máu não tại bệnh viện đa khoa trung tâm An Giang, Luận văn thạc sỹ Y học, Đại học Y dược TP Hồ Chí Minh
- Vũ Xuân Tân, Vũ Anh Nhị (2008), “Yếu tố nguy cơ và tiên lượng ở bệnh nhân đột quỵ não thiếu máu não cục bộ cấp”, Tạp chí Y học TP Hồ Chí Minh, 12 (1), tr. 307-314.
- Võ Văn Thắng (2005), Nghiên cứu các chỉ số sinh tồn, glucose máu và SpO2 trong tuần đầu đột quỵ não não, Luận văn thạc sỹ Y học, Đại học Y khoa Huế.
- Võ Văn Thắng và Hoàng Đình Huề (2011), Sử dụng phần mềm thống kê SPSS, Nhà xuất bản Đại học Huế tr. 78 – 104.
- Nguyễn Hải Thủy (2009), “Bệnh mạch máu não và đái tháo đường”, Bệnh tim mạch trong đái tháo đường, NXB Đại học Huế, tr. 315 – 332.
- Đỗ Văn Vân,Hồ NgọcĐiệp và cs (2011) Nghiên cứu các yếu tố tiên lượng tử vong trong xuất huyết não, Kỷ yếu Hội nghị Khoa học bệnh viện An Giang, 10, tr.139 – 145.
- Nguyễn Lân Việt, Lê Quang Cường (2008), Khuyến cáo 2008 của Hội Tim mạch học Việt Nam về chẩn đoán và điều trị Nhồi máu não cấp (Đột quỵ não thiếu máu não), tr. 40 – 45.
Tiếng Anh
- American Diabetes Association (2015) Standards of Medical Care in Diabetes 2015, Diabetes Care, 38 (1), pp. s8 – s12.
- Cheung R.T.F. et Zou L.Y. (2003), Use of the Original, Modified or New Intracerebral Hemorrhage Score to Predict Mortality and Morbidity After Intracerebral Hemorrhage, Stroke, 34, pp. 1717-1722
- Chewning R.H. and Murph K.P (2010), “Section 4 – Diagnostic investigations Computerized tomography and CT angiography in Intracerebral Hemorrhage”, Intracerebral Hemorrhage, Cambridge University Press, pp. 121 – 124.
- Hemphill J.C.III, Greenberg S.M., Anderson C.S. et al (2015), Guidelines for the Management of Spontaneous Intracerebral Hemorrhage, Stroke. 2015, 46, pp. 2032 – 2050.
- Ishitsuka K., Kamouchi M., Hata J. et al (2014), High Blood Pressure After Acute Ischemic Stroke Is Associated With Poor Clinical Outcomes, Hypertension. 63. pp. 54 – 60.
- Jennett B., Bond M. (1975), Glasgow Outcome Scale , Lancet, 1(7905), pp. 480 – 4
- Kamouchi M., Matsuki T., Hata J. et al.(2011), Prestroke glycemic control is associated with the functional outcome in acute ischemic stroke: the fukuoka stroke registry, Stroke, 42 (10), pp. 2788 – 2794.
- Roquer J., Rodrı´guez-Campello A., Cuadrado-Godia E. et al (2014), The Role of HbA1c Determination in Detecting Unknown Glucose Disturbances in Ischemic Stroke, PLoS ONE, 9(12), pp. e109960
- Saposnik G., Hill M.D., O’Donnell M. et al (2008), Variables Associated With 7-Day, 30-Day and 1-Year Fatality After Ischemic Stroke, Stroke, 39, pp. 2318 – 2324.
- Tuhrim S. (2010), Section 6 – Prognosis and outcome, Intracerebral Hemorrhage, Cambridge University Press, pp. 187 – 190
- Yong M. and Kaste M. (2008), Dynamic of Hyperglycemia as a Predictor of Stroke Outcome in the ECASS-II Trial, Stroke, 39, pp. 2749 – 2755.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

