NGHIÊN CỨU ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG, NGUYÊN NHÂN
HẠ GLUCOSE MÁU Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYP 2 CAO TUỔI
Đỗ Trung Quân*, Nguyễn Thị Thanh Hải **
* Bệnh viện Bạch Mai, ** Bệnh viện 198 Bộ Công An
ABSTRACT
Clinical and paraclinical characteristics and reasons of hypoglycemia in elderly patients with type 2 diabetes.
Objectives: To describe clinical and paraclinical characteristics and reasons of hypoglycemia in elderly patients with type 2 diabetes. To give comments on some factors related to hypoglycemia in elderly type 2 diabetes patients. Subjects and methods: A descriptive, cross-sectional study was conducted on 110 elderly patients with type 2 diabetes aged 60 years and older who came for hypoglycemia treatment or inpatient ones diagnosed with hypoglycemia. Diagnosis of hypoglycemia is based on criteria of the Association of Endocrinology – Diabetes Vietnam (2016): GM <3.9mmol/l, with/without clinical symptoms. Eliminate from the study patients who have at least one of the following characteristics: under 60 years of age; Not type 2 diabetes, do not agree to participate in research. Findings: In our study, 40% of hypoglycemia were asymptomatic, 20.0% had autonomic nervous system’s symptoms, 14.5% were diagnosed with central nervous system. 27.3% of severe hypoglycemia <2.8 mmol / l; 43.8% of patients with hypokalaemia. 3.6% of patients with insulin injections were wrong (3.6%), 2.7% of patients changed their own regimen. 58.8% of hypoglycemia due to diet, 5.9% from alcohol, 35.3% from physical activity in the hypoglycemia group outside the hospital. The rate of hypoglycemia increase in patients with disease duration> 10 years, multiple diseases combined. The rate of severe hypoglycemia increased in the group of patients: cognitive decline, more likely to be depressed, malnourished, malnourished, strict control of HbA1c <7%, and severe renal failure IV and V. Conclusion: Asymptomatic, symptomatic hypoglycemia is a common complication in older adults with type 2 diabetes that causes severe, moderate-intensity hypoglycemia symptoms. Factors such as duration of illness, cognitive decline, more likely depression, malnutrition risk, malnutrition, severe renal failure, and severe GM control increased the severity of hypoglycemia.
Key words: hypoglycemia, elderly.
TÓM TẮT
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng và nguyên nhân hạ glucose máu(HGM)ở BN đái tháo đường typ 2 cao tuổi. Nhận xét một số yếu tố liên quan tới HGM ở BN ĐTĐ typ 2 cao tuổi. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả, cắt ngang được tiến hành trên 110BN ĐTĐ typ 2 cao tuổi≥ 60 tuổi, có điều trị thuốc HGM vào viện vì HGM hoặc đang điều trị nội trú xuất hiện HGM, chẩn đoán xác định HGM dựa theo tiêu chẩn của Hội Nội tiết – ĐTĐ Việt Nam (2016): GM< 3,9mmol/l, có/không có triệu chứng lâm sàng. Loại trừ khỏi nghiên cứu những BN có ít nhất một trong đặc điểm sau: dưới 60 tuổi; Không phải ĐTĐ typ 2, không đồng ý tham gia nghiên cứu. Kết quả: Trong nghiên cứu của chúng tôi có 40% HGM không triệu chứng, 20,0% có triệu chứng TKTV, 14,5% TKTW.27,3% HGM nặng<2,8 mmol/l; 43,8% BN hạ kali máu.3,6% BN tiêm insulin sai (3,6%), 2,7% BN tự thay đổi phác đồ thuốc viên.58,8% HGM do chế độ ăn, 5,9% do uống rượu, 35,3 % do hoạt động thể lực ở nhóm HGM ngoài bệnh viện. Tỷ lệ HGM gia tăng ở BN có thời gian mắc bệnh > 10năm, nhiều bệnh kết hợp. Tỷ lệ HGM nặng gia tăng ở nhóm BN: có suy giảm nhận thức, nhiều khả năng bị trầm cảm, nguy cơ SDD, SDD, kiểm soát GM chặt chẽ HbA1c < 7%, suy thận giai đoạn nặng IV, V. Kết luận: HGM không triệu chứng, giảm triệu chứng là biến chứng thường gặp trên BN ĐTĐ typ 2 cao tuổi gây nên những cơn HGM mức độ nặng nguyên nhân thường gặp do chế độ ăn. Các yếu tố thời gian mắc bệnh, suy giảm nhận thức, nhiều khả năng trầm cảm, nguy cơ suy dinh dưỡng, suy dinh dưỡng, suy thận giai đoạn nặng, kiểm soát GM chặt chẽ làm gia tăng mức độ nặng của HGM.
Từ khóa: hạ glucose máu, cao tuổi.
Chịu trách nhiệm chính: Đỗ Trung Quân
Ngày nhận bài: 01/10/2018
Ngày phản biện khoa học: 10/10/2018
Ngày duyệt bài: 15/10/2018
1. ĐẶT VẤN ĐỀ
HGM là một biến chứng phổ biến và nguy hiểm.ADA (2009) có 2-4% số BN ĐTĐ chết hàng năm có liên quan đến HGM, có ít nhất 50% BN bị HGM trong quá trình điều trị. Việt Nam đang có xu hướng già hóa về dân số, tỷ lệ ĐTĐ typ2 ở người cao tuổi (NCT) là 20%. NCT bị ĐTĐ thường tăng nguy cơ phát sinh hội chứng tuổi già, cùng nhiều biến chứng của bệnh lý ĐTĐ và bệnh lý đi kèm làm tăng nguy cơ HGM2. Biểu hiện HGM ở NCT không điển hình dễ bị bỏ qua gây nên cơn HGM nặng. Nhận biết sớm dấu hiệu HGM, các yếu tố liên quan giúp xử trí kịp thời HGM tránh biến chứng và có biện pháp ngăn ngừa HGM tái phát.
Mục tiêu:
– Mô tả đặc điểm lâm sàng, cận lâm sàng và nguyên nhân HGMở BN ĐTĐ typ 2 cao tuổi.
– Nhận xét một số yếu tố liên quan tới HGM ở BN ĐTĐ typ 2 cao tuổi.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu:
Tiêu chuẩn lựa chọn BN
– ĐTĐ typ 2 1≥ 60 tuổi, có điều trị thuốc HGMvào viện vì HGM hoặc đang điều trị nội trú xuất hiện HGM
– Chẩn đoán xác định HGM dựa theo tiêu chẩn của Hội Nội tiết – ĐTĐ Việt Nam (2016): GM< 3,9mmol/l, có/không có triệu chứng lâm sàng
– Loại trừ khỏi nghiên cứu những BN có ít nhất một trong đặc điểm sau: dưới 60 tuổi; Không phải ĐTĐ typ 2, không đồng ý tham gia nghiên cứu.
Phương pháp nghiên cứu:
– Thiết kế nghiên cứu: mô tả, cắt ngang.
– Thu thập số liệu theo mẫu bệnh án thống nhất bao gồm: tuổi, giới, thời gian phát hiện ĐTĐ, tiền sử HGM, bệnh lý phối hợp, thuốc điều trị ĐTĐ, triệu chứng lâm sàng, GM, HbA1c, Creatinin, Điện giải đồ, nguyên nhân HGM, đánh giá các chức năng nhận thức, trầm cảm, dinh dưỡng.
3. KẾT QUẢ
Đặc điểm của nhóm BN nghiên cứu
– Trong nghiên cứu tuổi trung bình là 75,45 ± 7,13 (tuổi).
Độ tuổi hay gặp nhất là 70 – 79 tuổi (48,2%), độ tuổi 60 – 69 tuổi ít gặp (24,5%), từ 80 tuổi trở lên chiếm 27,3%.
Tỷ lệ nam chiếm 71,8% và nữ chiếm 28,2%. Tỷ lệ nam/nữ là 2,5/1.
– Thời gian phát hiện ĐTĐ trung bình là 13,18 ± 8,38 (năm), lâu nhất là 33 năm, sớm nhất là dưới 1 năm phát hiện ĐTĐ.
Tỷ lệ HGM cao nhất ở những BN có thời gian phát hiện ĐTĐ > 10 năm (54,5%).
– Có 26,3% BN điều trị bằng thuốc viên đơn thuần, 73,7% BN điều trị bằng insulin. Tỷ lệ BN dùng insulin có sự khác biệt với BN chỉ dùng thuốc viên và dùng hỗn hợp thuốc viên và insulin.
Đặc điểm lâm sàng, cận lâm sàngHGM của nhóm BN cao tuổi
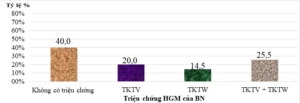
Biểu đồ 1. Đặc điểm lâm sàng theo nhóm triệu chứng HGM
– BNgồm cả2 nhóm triệu chứng TKTV và TKTW chiếm 25,5%, triệu chứng TKTV 20,0%, TKTW là thấp nhất 14,5%. Tỷ lệ BN HGM không có triệu chứng là 40%,
– Tỷ lệ triệu chứng TKTV hay gặp nhất là vã mồ hôi, run tay chân và tim đập nhanh (32,5%, 28,9% và 21,1%), tỷ lệ triệu chứng ít gặp là buồn nôn, hồi hộp lo lắng (2,9%, 4,9%). Triệu chứng TKTW hay gặp là mệt thỉu (45,6%), 13,2% BN hôn mê.
– Tỷ lệ HGM nặng là 27,3%, HGM nhẹ 72,7%.Ngoài BV chủ yếu là HGM nặng trong BV chủ yếu là HGM nhẹ.
– 43,8% (14 BN) hạ Kali máu (Kali máu <3,5mmol/l). Nồng độ Kali máu trung bình ở nhóm HGM nhẹ là 3,86 ± 0,47 (mmol/l), HGM nặng là 3,23 ± 0,65
Nguyên nhân gây HGMBN sử dụng thuốc không hợp lý:BN tự thay đổi phác đồ cao nhất (2,7%), tỷ lệ BN sai phác đồ thấp nhất (0,9%).
Trong đó có 2 BN uống sai liều và 2 BN uống thuốc sai thời gian chỉ định.
Tỷ lệ BN tiêm sai cao nhất (3,6%), tỷ lệ BN sai phác đồ thấp nhất (0,9%). Trong đó có 2 BN tiêm sai liều và 3 BN tự thay đổi phác đồ (01 BN tự chuyển phác đồ 2 mũi insulin hỗn hợp sang 3 mũi insulin hỗn hợp). Bảng 1. Chế độ ăn uống sinh hoạt
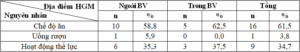 – Nguyên nhân HGM thường gặp nhất ở cả hai nhóm là do chế độ ăn chiếm tỷ lệ 61,5%, hoạt động thể lực là 34,7%. Nguyên nhân uống rượu chỉ chiếm 5,9%.
– Nguyên nhân HGM thường gặp nhất ở cả hai nhóm là do chế độ ăn chiếm tỷ lệ 61,5%, hoạt động thể lực là 34,7%. Nguyên nhân uống rượu chỉ chiếm 5,9%.
Yếu tố liên quan đến HGM
Bảng 2. Mối liên quan giữa chức năng nhận thức, trầm cảm, dinh dưỡng với MĐ HGM
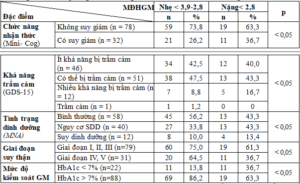
– Tỷ lệ HGM nặng gia tăng ở nhóm BN: có suy giảm nhận thức, nhiều khả năng bị trầm cảm, có nguy cơ SDD, SDD, suy thận giai đoạn nặng, kiểm soát GM chặt chẽ.
4. BÀN LUẬN
BN ĐTĐ typ 2 cao tuổi có thời gian phát hiện bệnh trên 10 năm có tỷ lệ HGM cao nhất. BN cao tuổi có thời gian phát hiện ĐTĐ dài hơn sẽ tăng nguy cơ HGM do mất khả năng bài tiết insulin nội sinh, phải điều trị insulin ngoại sinh hoặc Sulfonylurea liều cao. Hơn nữa BN ĐTĐ cao tuổi nhiều năm có nhiều biến chứng, thường có những cơn HGM nặng, mất dần khả năng nhận cảm với các dấu hiệu cảnh báo của HGM làm nặng hơn những cơn HGM6. Một số BN mới phát hiện ĐTĐ vài tháng (7,3%), việc xác định loại thuốc, liều lượng còn đang được theo dõi điều chỉnh. BN mới phát hiện ĐTĐ cao tuổi cũng còn thiếu sự thích ứng kịp thời, còn thiếu hiểu biết về chế độ ăn, bệnh lý xương khớp, nhiều bệnh tật kết hợp ảnh hưởng chế độ luyện tập, điều trị ĐTĐ chưa có kinh nghiệm phát hiện và xử trí HGM.
BN HGM không có triệu chứng chiếm tỷ lệ cao nhất (40,0%), triệu chứng TKTV thấp kết quả này khác biệt so với nghiên cứu của Trần Thị Ngọc Sanh. KQ này tương tự nghiên cứu của Đỗ Kim Phượng (42%) nghiên cứu trên nhóm BN cao tuổi. BN cao tuổi bị ĐTĐ lâu năm thường bị rối loạn phóng thích Catecolamin và đôi khi cả Glucagon do mất kiểm soát thần kinh phế vị làm giảm biểu hiện triệu chứng HGM. Cơn HGM xuất hiện nhiều lần, giới hạn ngưỡng GM sẽ thấp hơn do cơ chế hormon điều hòa ngược nên triệu chứngTKTV sẽ mờ nhạt dần và không còn điển hình, đôi khi BN không phát hiện ra. Sự thích nghi của cơ thể với dấu hiệu HGM do sự thích nghi đối với sự vận chuyển glucose qua hàng rào máu não và giảm nhạy cảm với hệ β adrenergic với mô ngoại vi nếu BN ĐTĐ được kiểm soát GM chặt chẽ có thể thấy xuất hiện dấu hiệu của HGM và sự hoạt hóa hệ thống điều hòa ngược ở mức GM cao hơn bình thường (giảm ngưỡng). HGM chỉ được phát hiện khi theo dõi NĐ GMliên tục hoặc qua kiểm tra GM thường quy trước các bữa ăn, trước khi đi ngủ.Ngoài ra các dấu hiệu, triệu chứng cũng như hậu quả của HGM cũng bị ảnh hưởng các yếu tố như các thuốc đang sử dụng. BN cao tuổi, phát hiện bệnh lâu năm nhiều biến chứng đi kèm và bệnh phối hợp. Một số BN ĐTĐ đang dùng các thuốc điều trị tăng huyết áp, rối loạn nhịp, mạch vành, chống đông thì các triệu chứng của HGM càng không rõ ràng do thuốc làm giảm hoặc mất các triệu chứng.
HGM nặng là 27,3%. KQ này cao hơn so với nghiên cứu của Henderson NJ (2003) và Hepburn (1993) với tỷ lệ HGM MĐ trên nhóm đối tượng không phân biệt độ tuổi. Xét số liệu cho thấy hạ Kali máu cao hơn so với nghiên cứu của Tsujimoto (2014). BN ĐTĐ typ 2 cao tuổi hạ glucose huyết có tỷ lệ hạ Kali cao hơn, sự khác biệt này có thể do sinh lý NCT có thể khác so với người trẻ. NCT cùng nhiều bệnh lý kết hợp khi mắc bệnh lý cấp tính thường dễ dẫn đến rối loạn điện giải hơn người trẻ.
KQ từ nghiên cứu cho thấy số BN được điều trị bằng thuốc viên có 3 BN tự thay đổi phác đồ điều trị, 2 BN uống thuốc sai liều chỉ định, 1 BN dùng sai phác đồ và 2 BN uống sai thời gian chỉ định. Việc sử dụng thuốc ĐTĐ, điều trị kết hợp thuốc trên BN điều trị ĐTĐ vẫn còn nhiều vấn đề như uống sai giờ, sai chỉ định, nhầm lẫn thuốc. Các phác đồ khác nhau về liều lượng, số lần tiêm, thời gian tiêm nên nếu BN không nắm rõ sẽ dẫn đến sử dụng sai.
Từ số liệu nghiên cứu, chúng tôi thấy tỷ lệ BN dùng insulin sai liều là 2/110 (1,8%) nhầm của buổi sáng với liều của buổi chiều. Sai liều insulin rất nguy hiểm, BN không những không kiểm soát được GM mà còn bị HGM nặng. Có những BN tiêm insulin sai cách thức: tiêm sâu, tiêm sát rốn, không véo da. Đồng thời, người nhà đều không được hướng dẫn đầy đủ về kỹ thuật tiêm insulin.
Người lớn tuổi thường xuyên mắc sai lầm khi khắc phục điều này, pha trộn insulin, các insulin trộn sẵn cho KQ tốt, cải thiện độ chính xác. Bút tiêm insulin cũng cho KQ liều lượng insulin chính xác hơn trong nhóm tuổi này. Những bút tiêm, bơm tiêm có vạch chia đơn vị nhỏ, có màu sắc khác nhau cho từng loại bút tiêm, thậm chí có tiếng kêu khi vặn nút điều chỉnh đơn vị insulin, là rất cần thiết để tạo điều kiện dễ dàng khi điều trị bằng insulin cho những BN lớn tuổi.
Đối với NCT có sự thay đổi vị giác, răng kém, giảm hoặc mất khả năng chuẩn bị bữa ăn, hạn chế về tài chính, bỏ bữa ăn do rối loạn nhận biết, trầm cảm. Thêm vào đó, các bệnh lý tiêu hóa như rối loạn chức năng đại tràng, viêm dạ dày cấp, ngộ độc thức ăn đều có thể góp phần gây ra HGM cho BN. Cắt giảm chế độ ăn cũng đột ngột, giảm khả năng tiêu hóa hấp thu thức ăn cũng dẫn đến HGM trên các đối tượng BN ĐTĐ cao tuổi.
Tình trạng giảm hoạt động thể lực dẫn tới giảm khả năng tiết các hormon đối kháng với insulin và gây ra HGM khi hoạt động thể lực không thường xuyên. Vai trò của luyện tập ảnh hưởng lên chuyển hóa phụ thuộc vào cường độ, thời gian, loại hình luyện tập, khả năng đáp ứng của cơ, yếu tố môi trường và dinh dưỡng.
Việc lựa chọn loại hình luyện tập quá nặng nề, thời gian quá dài và nhất là kèm theo cung cấp năng lượng không đủ là yếu tố gây ra HGM. Hoạt động thể lực không thường xuyên do NCT bị đái tháo đường thường phải đối mặt với sức khỏe thất thường, có nhiều bệnh mạn tính đi kèm như bệnh tim mạch, bệnh xương khớp, thoái hóa, loãng xương gây bất lợi trong vận chuyển, nguy cơ sợ hãi hoặc suy sụp.
Yếu tố liên quan đến HGM
Do chức năng nhận thức là một trong những yếu tố quan trọng ảnh hưởng đến tuân thủ chế độ tự chăm sóc bệnh ĐTĐ, tăng tần suất nhập viện và tăng nhu cầu hỗ trợ trong chăm sóc cá nhân ở NCT phát hiện ĐTĐ. Bệnh ĐTĐ có liên quan với tình trạng thiếu hụt nhận thức của người bệnh, chẳng hạn như khả năng vận động phức tạp, tốc độ xử lý thông tin, trí nhớ và học tập. Phát hiện trầm cảm là dấu hiệu riêng dự báo quan trọng nhất của tử vong đến sau ở nhóm các BN ĐTĐ nhập viện.
Thất bại trong việc nhận ra trầm cảm có thể nghiêm trọng vì nó là một mối đe dọa tính mạng trong thời gian dài, khó kiểm soát bệnh tật và tác động đáng kể đến chất lượng cuộc sống.Trầm cảm có thể liên quan với kiểm soát bệnh ĐTĐ ngày càng kém và giảm tuân thủ điều trị gây HGM. Tình trạng dinh dưỡng không phù hợp có thể làm thất bại mục tiêu kiểm soát GM hoặc gây ra tình trạng HGM thêm vào đó, tình trạng dinh dưỡng không phù hợp còn làm tăng nặng các nguy cơ, biến chứng khác của ĐTĐ và HGM. Phần lớn các bệnh nhân suy thận, đặc biệt là suy thận giai đoạn cuối, đều có suy dinh dưỡng. Suy dinh dưỡng, chán ăn và nôn có thể làm giảm dự trữ glycogen ở gan, là kho dự trữ của glucose nội sinh.
Điều đó gây ra nguy cơ HGM nặng ở nhóm BN này tăng lên. Ở BN suy thận chế độ ăn kiểm soát chặt chẽ hơn, giảm đạm so với BN không suy thận.
BN suy thận có rối loạn chuyển hóa làm giảm MĐ hấp thu. Suy thận cũng làm giảm một nguồn sản xuất glucose quan trọng khi đói. Suy giảm chức năng thận làm kéo dài thời gian tác dụng của các thuốc tăng, thời gian bán hủy insulin kéo dài 2 – 5 lần so với bình thường dẫn tới nguy cơ cao bị HGM và HGM nặng do thuốc.
Nhiều BN suy thận giai đoạn cuối có thể không cần điều trị insulin.
Dùng sai loại thuốc hay không giảm liều thuốc là nguyên nhân trực tiếp gây HGM ở những BN bị ĐTĐ suy thận.
Kiểm soát GM chặt chẽ là một trong những yếu tố thuận lợi của HGM. Việc điều trị tích cực ĐTĐ làm tăng tỷ lệ HGM, nhất là BN CT nhiều bệnh phối hợp.
HGM nếu được phát hiện và điều trị kịp thời sẽ giảm thiểu các biến chứng xảy ra nhưng nếu không được phát hiện hoặc không được điều trị kịp thời, việc đó sẽ gặp khó khăn, thậm chí gây nguy hiểm đến tính mạng người bệnh.
KẾT LUẬN
- 40% HGM không triệu chứng, 20,0% có triệu chứng TKTV, 14,5% TKTW.
- 27,3% HGM nặng<2,8 mmol/l; 43,8% BN hạ kali máu.
- 3,6% BN tiêm insulin sai (3,6%), 2,7% BN tự thay đổi phác đồ thuốc viên.
- 58,8% HGM do chế độ ăn, 5,9% do uống rượu, 35,3 % do hoạt động thể lực ở nhóm HGM ngoài bệnh viện.
- Tỷ lệ HGM gia tăng ở BN có thời gian mắc bệnh > 10năm, nhiều bệnh kết hợp.
- Tỷ lệ HGM nặng gia tăng ở nhóm BN: có suy giảm nhận thức, nhiều khả năng bị trầm cảm, nguy cơ SDD, SDD, kiểm soát GM chặt chẽ HbA1c < 7%, suy thận gđ nặng IV, V.
TÀI LIỆU THAM KHẢO
- Thái Hồng Quang và cộng sự (2018), Chăm sóc, điều trị bệnh đái tháo đường typ 2 ở người cao tuổi, Hội Nội tiết – Đái tháo đường Việt Nam khuyến cáo chẩn đoán và điều trị bệnh đái tháo đường, Nhà xuất bản Y học, 159 – 182.
- Henderson, J, N, et al, (2003), Hypoglycaemia in insulin-treated type 2 diabetes: frequency, symptoms and impaired awareness,Diabet Med, 20(12): 1016-21.
- Vũ Thị Thanh Huyền (2003), Tìm hiểu các đặc điểm lâm sàng và nguyên nhân hạ đường máu ở bệnh nhân đái tháo đường, Luận văn tốt nghiệp bác sỹ nội trú, Đại học Y Hà Nội.
- Trần Thị Ngọc Sanh (2011), Đánh giá tình trạng hạ Glucose máu ở bệnh nhân ĐTĐ type 2 tại khoa nội tiết bệnh viện Bạch Mai từ 2009-2011, Luận văn chuyên khoa cấp II, Đại học Y hà Nội.
- Đỗ Kim Phượng, Nguyễn Thị Bích Đào (2011), Các yếu tố nguy cơ hạ đường huyết trên người cao tuổi, Kỷ yếu hội nghị nội tiết đái tháo đường toàn quốc lần thứ VI: 206-214.
- Vũ Thu Thủy, Nguyễn Khoa Diệu Vân (2014), Nhận xét đặc điểm lâm sàng, cận lâm sàng hạ đường huyết ở bệnh nhân đái tháo đường typ 2 điều trị tại bệnh viện Bạch Mai, Luận văn thạc sĩ, Đại học Y Hà Nội.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam