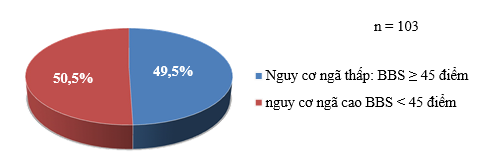RỐI LOẠN THĂNG BẰNG Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÝP 2 CAO TUỔI
1Lê Văn Chương, 2,3Nguyễn Thị Thu Hương, 2Nguyễn Thị Hoài Thu,
2,3Vũ Thị Thanh Huyền
1Bệnh viện Nội tiết Trung ương, 2Bệnh viện Lão khoa Trung ương,
3Trường Đại học Y Hà Nội
ABSTRACT
Balance disorder in elderly patients with diabetes mellitus.
Background: Balance disorder is a leading cause of functional decline, increasing the incidence of falls, affecting quality of life in elderly patients with diabetes. Objectives: To describe the function of balance and related factors in elderly patients with type 2 diabetes. Subjects and Methods: A cross- sectional study included of 103 diabetic patients aged 60 years and older admitted to National Geriatric Hospital. Balance function was assessed using the Berg Balance Scale (BBS). Activities of Daily Living (ADL), Functional Reach test, and lower strength (STS 30s) were collected. Results: The mean age was 72.4 ± 8.1 years, with male/female ratio: 1/3. The duration of diabetes was 6.0 ±
- The rate of imbalance was 50.5%. BBS score averaged 41.9 ± 13.0 points. Balance disorder was associated with falls in the previous year, a decrease in daily activity (ADL), a decrease in lower limb (STS 30s) and a decrease in functional (FR) with statistically significant p <0.05. Conclusion: The prevalence of balance disorders in elderly patients with type 2 diabetes was high. The incidence of falls in the previous year, a decrease in ADL, a decrease in lower limb and a decrease in reach were associated with a decrease in BBS score.
Key words: Balance disorder, elderly, diabetes mellitus
TÓM TẮT
Tổng quan: Rối loạn thăng bằng là nguyên nhân gây suy giảm hoạt động chức năng, tăng tỷ lệ ngã, ảnh hưởng đến chất lượng cuộc sống ở bệnh nhân cao tuổi mắc đái tháo đường (ĐTĐ). Mục tiêu: Mô tả chức năng thăng bằng và một số yếu tố liên quan trên bệnh nhân cao tuổi mắc ĐTĐ týp 2. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang trên 103 bệnh nhân đái tháo đường trên 60 tuổi đến khám và điều trị tại bệnh viện Lão khoa Trung ương. Chức năng thăng bằng được đánh giá bằng test Berg Balance Scale (BBS). Hoạt động chức năng hàng ngày, tầm với và sức mạnh chi dưới được đánh giá bằng các test thăm dò lần lượt là: Thang đánh giá hoạt động hàng ngày (Activities of Daily Living – ADL), test với (Functional Reach test) và test Sit –to – stand 30s (STS 30s). Kết quả: Tuổi trung bình 72,4 ± 8,1 tuổi, tỷ lệ nam /nữ: 1/3. Thời gian mắc ĐTĐ trung bình 6,0 ± 4,1 năm. Tỷ lệ có giảm thăng bằng là 50,5%. Điểm BBS trung bình 41,9 ± 13,0 điểm. Suy giảm thăng bằng liên quan đến tỷ lệ ngã trong một năm trước đó, suy giảm hoạt động chức năng hàng ngày (ADL), giảm sức mạnh chi dưới (STS 30s) và giảm tầm với (FR) có ý nghĩa thống kê với p < 0,05. Kết luận: Tỷ lệ rối loạn thăng bằng ở bệnh nhân ĐTĐ týp 2 cao tuổi khá cao. Tỷ lệ ngã trong một năm trước, suy giảm hoạt động chức năng hàng ngày, giảm sức mạnh chi dưới và giảm tầm với có liên quan đến giảm mức điểm BBS.
Từ khóa: Rối loạn thăng bằng, người cao tuổi, đái tháo đường.
Chịu trách nhiệm chính: Lê Văn Chương
Ngày nhận bài: 01/8/2018
Ngày phản biện khoa học: 18/8/2018
Ngày duyệt bài: 31/8/2018
1.ĐẶT VẤN ĐỀ
Rối loạn thăng bằng là nguyên nhân hàng đầu dẫn đến ngã, ảnh hưởng nhiều đến hoạt động chức năng ở người cao tuổi (NCT). Ngã gây ra những hậu quả nặng nề như chấn thương, tàn tật hoặc tử vong. Nó cũng làm nặng thêm các tình trạng bệnh hiện có, làm tăng chi phí điều trị, ảnh hưởng nặng nề tới tâm lý và chất lượng cuộc sống của bệnh nhân [1].
Việt Nam là nước đang có xu hướng già hóa về dân số, tỉ lệ NCT theo báo cáo năm 2009 là 9,5%[2]dự báo có thể lên tới 16,8% vào năm 2029[3]. Tại Việt Nam theo số liệu điều tra dịch tễ ĐTĐ năm 2012 của Bệnh viện Nội tiết Trung ương, tỷ lệ mắc ĐTĐ trong nhóm > 60 tuổi là 9,8% [4]. ĐTĐ xếp hàng thứ 6 trong các nguyên nhân gây tử vong ở NCT, và là yếu tố nguy cơ gây suy giảm chức năng NCT cao gấp 2 lần so với người không mắc ĐTĐ [5].Cùng với các vấn đề của lão hóa như trầm cảm, suy giảm nhận thức, teo cơ, giảm hoạt động thì tiến triển tự nhiên của ĐTĐ cũng làm tăng nguy cơ ngã, rối loạn thăng bằng do các biến chứng mãn tính hay cấp tính của ĐTĐ gây ra [6].
Trên thế giới cũng có một số nghiên cứu cho thấy suy giảm chức năng thăng bằng ở bệnh nhân cao tuổi ĐTĐ. Theo nghiên cứu của Shumway – Cook và cộng sự cho thấy có mối liên quan giữa rối loạn thăng bằng với tiền sử có ngã [7]. Nghiên cứu của Yi Ju Tsai và cộng sự (2016) cho thấy có mối liên quan giữa giảm thị lực, giảm tầm với giảm sức mạnh chi dưới với suy giảm chức năng thăng bằng trên NCT có ĐTĐ [6].
Tại Việt Nam cũng đã có một số nghiên cứu về rối loạn cảm giác, giảm thị lực, ở bệnh nhân cao tuổi có ĐTĐ nhưng chưa có nghiên cứu nào đánh giá đầy đủ về chức năng thăng bằng ở nhóm đối tượng này. Do vậy chúng tôi tiến hành nghiên cứu này với mục tiêu mô tả chức năng thăng bằng và tìm hiểu một số yếu tố liên quan trên bênh nhân ĐTĐ týp 2 cao tuổi.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu
Đối tượng nghiên cứu là những bệnh nhân 60 tuổi trở lên đã được chẩn đoán ĐTĐ đến khám và điều trị tại Bệnh viện Lão khoa Trung ương.
Tiêu chuẩn lựa chọn: Bệnh nhân từ 60 tuổi trở lên được chẩn đoán ĐTĐ theo tiêu chuẩn của WHO 2006 [8]. Tiêu chuẩn loại trừ: bệnh nhân không đồng ý tham gia nghiên cứu hoặc bệnh nhân mắc các bệnh cấp tính, bệnh Parkinson, hoặc không thực hiện được các test vận động.
2.2 Phương pháp nghiên cứu: Nghiên cứu mô tả cắt
2.3. Các biến số nghiên cứu
Đặc điểm chung của đối tượng nghiên cứu: tuổi, giới, thời gian mắc ĐTĐ, chỉ số khối cơ thể (body mass index – BMI) và xét nghiệm HbA1c.
Đánh giá chức năng thăng bằng sử dụng bộ test Berg Balance Scale (BBS), đây là công cụ phổ biến để đánh giá mức độ kiểm soát tư thế, duy trì tư thế động. Thang điểm BBS có 14 mục bao gồm các đánh giá về khả năng duy trì tư thế của bệnh nhân như đứng trên một chân, vươn người về phía trước, nhặt đồ vật từ nền, quay người 360 độ hay quay lại hướng nhìn qua từng vai. Cho điểm cho mỗi mục dựa vào thời gian hoặc mức độ hoàn thành bài kiểm tra, điềm thấp nhất 0 (không thực hiện được/không an toàn), tối đa 4 điểm (hoàn thành tốt, độc lập và an toàn). Điểm BBS tính bằng tổng điểm của 14 mục, tối đa là 56 điểm. Cách đánh giá: BBS < 45 điểm có nguy cơ ngã cao, ≥ 45 điểm nguy có cơ ngã thấp. Điểm BBS càng thấp nguy cơ ngã của bệnh nhân càng cao [9].
Đánh giá một số yếu tố liên quan: Đánh giá hoạt động chức năng hàng ngày (Activities of daily living – ADL) gồm 6 câu hỏi mỗi câu 1 điểm, < 6 điểm là có suy giảm hoạt động chức năng hàng ngày [10]. Test tầm với (Function reach test -FR) đánh giá mức độ duy trì động tác hàng ngày với điểm cắt ≥ 25 cm là bình thường từ 15-25 cm điểm nguy cơ ngã thấp, < 15cm nguy cơ ngã cao [11]. Đánh giá sức mạnh chi dưới bằng test Sit –to – stand 30s (STS30s), bệnh nhân ngồi trên 1 ghế có độ cao 43cm thực hiện động tác đứng lên ngồi xuống liên tục trong 30 giây, nếu thực hiện được < 10 lần là có giảm sức mạnh chi dưới, ≥ 10 lần là bình thường [12]. Xét nghiệm HbA1C đánh giá mức độ kiểm soát đường huyết.
2.4. Phương pháp thu thập số liệu
Số liệu được thu thập bằng phỏng vấn, xét nghiệm, làm các bài kiểm tra đánh giá nguy cơ, và thực hiện các test vận động theo mẫu bệnh án nghiên cứu thống nhất nhằm đánh giá các chỉ tiêu nghiên cứu.
2.5. Xử lý số liệu:
Các số liệu được xử lý và phân tích bằng phần mềm SPSS 22.0. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ2 để phântích mối liên quan giữa các biến. Sự khác biệt có ý nghĩa thống kê khi p < 0,05.
3. KẾT QUẢ NGHIÊN CỨU
3.1 Đặc điểm chung của đối tượng nghiên cứu
Bảng 1. Đặc điểm chung của đối tượng nghiên cứu (n=103 bệnh nhân)
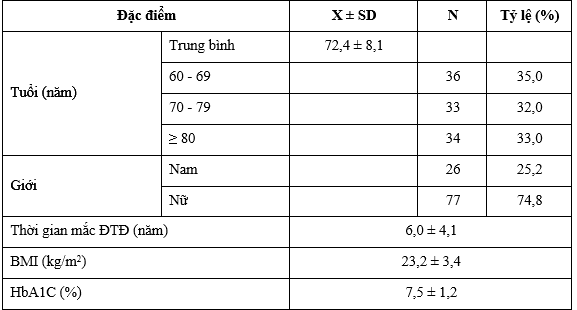 Nghiên cứu trên 103 bệnh nhân tuổi từ 60 trở lên có ĐTĐ. Tuổi trung bình 72,4±8,1 tuổi, tỷ lệ nam/nữ là 1/3, phân bố các nhóm tuổi tương đương nhau. Thời gian mắc bệnh ĐTĐ trung bình 6,0±4,1 năm, BMI trung bình 23,2±3,4 kg/m2. HbA1C trung bình là 7,5±1,2%.
Nghiên cứu trên 103 bệnh nhân tuổi từ 60 trở lên có ĐTĐ. Tuổi trung bình 72,4±8,1 tuổi, tỷ lệ nam/nữ là 1/3, phân bố các nhóm tuổi tương đương nhau. Thời gian mắc bệnh ĐTĐ trung bình 6,0±4,1 năm, BMI trung bình 23,2±3,4 kg/m2. HbA1C trung bình là 7,5±1,2%.
3.2. Đặc điểm chức năng thăng bằng và mối liên quan với ngã ở bệnh nhân ĐTĐ cao tuổi
Biểu đồ 1. Đặc điểm rối loạn thăng bằng ở bệnh nhân ĐTĐ cao tuổi
Điểm BBS trung bình của nhóm nghiên cứu là 41,9 ± 13,0. Tỷ lệ nhóm bệnh nhân thực hiện BBS < 45 điểm là 52 (50,5%). Có 51(49,5%) bệnh nhân có điểm BBS ≥ 45 điểm.
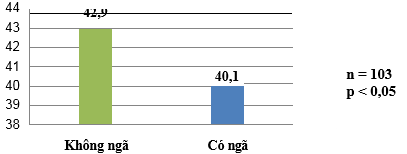
Biểu đồ 2. Mối liên quan giữa điểm BBS trung bình và tiền sử ngã trong 1 năm qua
Điểm BBS trung bình của nhóm có ngã là 40,1±15,4 điểm cao hơn so với nhóm không có ngã là 42,9 ± 11,3 điểm, sự khác biệt có ý nghĩa thống kê với p=0,008.
3.3. Một số yếu tố liên quan với chức năng thăng bằng ở bệnh nhân ĐTĐ cao tuổi
Bảng 3. Mối liên quan giữa chức năng thăng bằng (BBS) và một số yếu tố liên quan
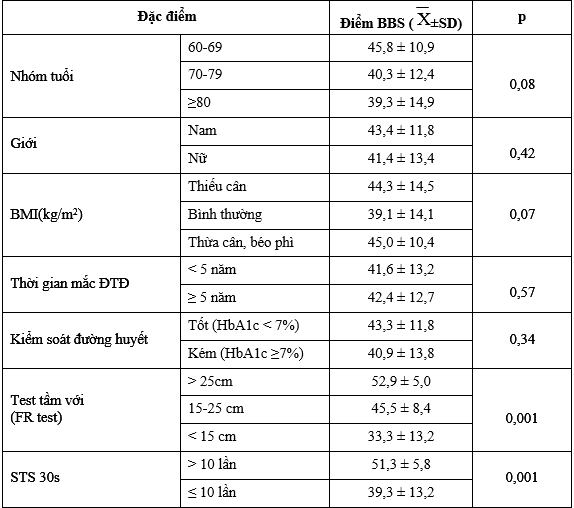
 Kết quả cho thấy bệnh nhân có tầm với kém, suy giảm sức mạnh chi dưới (STS 30s ≤ 10 lần) và suy giảm hoạt động chức năng hàng ngày (ADL < 6 điểm) có liên quan với điểm trung bình BBS càng thấp, có ý nghĩa thống kê với p = 0,036. Tuổi, giới, BMI, thời gian mắc ĐTĐ và tình trạng kiểm soát đường huyết không có mối liên quan với điểm BBS trung bình (p>0,05).
Kết quả cho thấy bệnh nhân có tầm với kém, suy giảm sức mạnh chi dưới (STS 30s ≤ 10 lần) và suy giảm hoạt động chức năng hàng ngày (ADL < 6 điểm) có liên quan với điểm trung bình BBS càng thấp, có ý nghĩa thống kê với p = 0,036. Tuổi, giới, BMI, thời gian mắc ĐTĐ và tình trạng kiểm soát đường huyết không có mối liên quan với điểm BBS trung bình (p>0,05).
4. BÀN LUẬN
Nghiên cứu của chúng tôi thực hiện trên 103 bệnh nhân cao tuổi có ĐTĐ với tuổi trung bình 72,4±8,1 tuổi, tỷ lệ nam/nữ là 1/3, kết quả này tương tự nghiên cứu của Cordeiro và cộng sự năm 2009 [13]. Thời gian mắc ĐTĐ trung bình là 6,0±4,1 năm, BMI trung bình 23,2±3,4 kg/m2 thấp hơn so với nghiên cứu của Cordeiro và cộng sự với thời gian mắc ĐTĐ là 13,4±9,9 năm và BMI trung bình 28,0±3,6 kg/m2[13].
Nghiên cứu của chúng tôi có điểm BBS trung bình là 41,9±13 thấp hơn so với nghiên cứu của Cordeiro và cộng sự năm 2009 là 49,3±7,3 điểm [13].
Với điểm cắt của thang điểm BBS < 45 tỷ lệ bệnh nhân có nguy cơ ngã cao trong nghiên cứu của chúng tôi là 50,5% cao hơn so với nghiên cứu của Tinetti và cộng sự năm 1988 là 40% [14].
Trên nhóm có tiền sử ngã trong 1 năm có điểm trung bình BBS là 40,1±15,4 thấp hơn so với nhóm không ngã là 42,9±11,3 điểm (p< 0,05). Điều đó cho thấy có có sự liên quan giữa ngã với mức độ điểm BBS thấp, kết quả này cũng tương tự trong nghiên cứu của Lajoie và cộng sự năm 2004 [15].
Mối liên quan giữa điểm trung bình BBS với các đặc điểm nhân trắc và xét nghiệm HbA1c trong nghiên cứu của chúng tôi cho thấy, điểm BBS trung bình giữa các nhóm tuổi, giới khác nhau không có ý nghĩa thống kê với p>0,05. Kết quả này cũng tương tự với nghiên cứu của Steffen và cộng sự (2002)
[16]. Tuy nhiên kết quả cho thấy tuổi càng cao điểm BBS có xu hướng càng giảm từ 45,8±10,9 điểm ở nhóm 60-69 tuổi còn 39,3 ±14,9 điểm ở nhóm ≥ 80 tuổi. Kết quả của chúng tôi cho thấy không có sự khác biệt giữa điểm trung bình BBS giữa các nhóm BMI, thời gian mắc ĐTĐ, mức độ HbA1C.Kết quả nghiên cứu của chúng tôi cho thấy điểm BBS trung bình trong nhóm có suy giảm hoạt động chức năng hàng ngày (ADL) là 36,8±13,4 điểm thấp hơn so với nhóm có điểm ADL bình thường 45,8±11,8 (p<0,05). Kết quả này cũng tương tự với nghiên cứu của Cordeiro và cộng sự năm 2009 [13].
Điểm trung bình BBS có xu hướng giảm dần liên quan đến tầm với của bệnh nhân (FR) và thấp nhất ở nhóm bệnh nhân có tầm với < 15cm với p = 0,001. Điểm trung bình BBS cũng giảm liên quan tới giảm sức mạnh chi dưới (STS 30s) có ý nghĩa thống kê với p=0,001.
Kết quả trên cho thấy điểm BBS trung bình giảm có liên quan đến giảm tầm với và giảm sức mạnh chi dưới của bệnh nhân ĐTĐ cao tuổi. Kết quả này cũng phù hợp với nghiên cứu của Yi Ju Tsai năm 2016 [6].
5. KẾT LUẬN
Tỷ lệ rối loạn thăng bằng ở bệnh nhân ĐTĐ týp 2 cao tuổi khá cao (BBS <45 điểm). Tỷ lệ ngã, suy giảm hoạt động chức năng hàng ngày, giảm sức mạnh chi dưới và giảm tầm với có liên quan đến giảm mức điểm BBS.
TÀI LIỆU THAM KHẢO
- Joseph O Nnodim và Raymond L Yung (2015). Balance and its Clinical Assessment in Older Adults–A Review. Journal of geriatric medicine and gerontology, 1(1),
- Tổng cục thống kê (2009). Kết quả cuộc tổng điều tra dân số và nhà ở năm 2009,
- Quỹ dân số Liên hợp quốc (2011). Già hóa dân số và người cao tuổi ở Việt Nam: Thực trạng, dự báo và một số khuyến nghị chính sách, 11-18.
- Nguyễn Vinh Quang (2012). kết quả hoạt động điều tra lập bản đồ dịch tễ học bệnh ĐTĐ toàn Quốc năm 2012. Tạp chí y học thực hành 929-930, 82-86.
- Nguyễn Văn Tuấn và Nguyễn Hải Hằng (2008). Mô hình bệnh tật của người cao tuổi điều trị tại Viện lão khoa quốc gia năm 2008, Đại học Y Dược Hà Nội.
- Yi-Ching Yang Yi-Ju Tsai, Feng-Hwa Lu, Pei-yun Lee, I-Ting Lee, Sang-I Lin (2016). functional balance anhd its determinants in older people with diabetes. PloS one,
- Anne Shumway-Cook, Margaret Baldwin, Nayak L Polissar và cộng sự (1997). Predicting the probability for falls in community-dwelling older Physical therapy, 77(8), 812-819.
- World Health Organization (2006). Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: report of a WHO/IDF consultation. World Hearth Org,
- Katherine O Berg, Sharon L Wood- Dauphinee, J Ivan Williams và cộng sự (1992). Measuring balance in the elderly: validation of an instrument. Canadian journal of public health= Revue canadienne de sante publique, 83, S7-11.
- José C. Millán-Calenti, Javier Tubío, Salvador Pita-Fernández et al (2010). Prevalence of functional disability in activities of daily living (ADL), instrumental activities of daily living (IADL) and associated factors, as predictors of morbidity and Archives of Gerontology and Geriatrics, 50(3), 306-310.
- Pamela W Duncan, Debra K Weiner, Julie Chandler et el (1990). Functional reach: a new clinical measure of balance. Journal of gerontology, 45(6), M192- M197.
- Richard W. Bohannon (1995). Sit-to- Stand Test for Measuring Performance of Lower Extremity Muscles. Perceptual and Motor Skills, 80(1), 163-166.
- Renata Cereda Cordeiro, José Roberto Jardim, Monica Rodrigues Perracini et al (2009). Factors associated with functional balance and mobility among elderly diabetic outpatients. Arquivos Brasileiros de Endocrinologia & Metabologia, 53(7), 834-843.
- Mary E Tinetti, Mark Speechley, Sandra F Ginter (1988). Risk factors for falls among elderly persons living in the community. New England journal of medicine, 319(26), 1701-1707.
- Y Lajoie, SP Gallagher (2004). Predicting falls within the elderly community: comparison of postural sway, reaction time, the Berg balance scale and the Activities-specific Balance Confidence (ABC) scale for comparing fallers and non-fallers. Archives of gerontology and geriatrics, 38(1), 11- 26.
- Teresa M Steffen, Timothy A Hacker, Louise Mollinger (2002). Age-and gender-related test performance in community-dwelling elderly people: Six- Minute Walk Test, Berg Balance Scale, Timed Up & Go Test, and gait speeds. Physical therapy, 82(2), 128-137.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam