SỰ KHÁC BIỆT GIỮA NHÓM THAI PHỤ
CHẤN ĐOÁN ĐÁI THÁO ĐƯỜNG RÕ PHÁT HIỆN LẦN ĐẤU TRONG
THỜI KỲ MANG THAI VÀ NHÓM ĐÁI THÁO ĐƯỜNG THAI KỲ.
PGS. Nguyễn Khoa Diệu Vân, ThS. Phạm Thị Ngọc Yến
Trường Đại học Y Hà Nội, Bệnh viện 198
ABSTRACT
Aim: Initial assessment of a number of differences in clinical characteristics, sub-clinical, adverse pregnancy outcomes occurring for both mother and infant between 2 groups of overt diabetes mellitus in pregnancy (ODM) and gestational diabetes mellitus (GDM). Methods: The study conducted from 11/2014 to 7/2015 in Endocrinology – Bach Mai Hospital. Data were collected on 283 women in the study including 104 with ODM and 179 women with GDM. These women were examined, managed blood glucose by modifying lifestyles and diet or insulin treatment until the end of pregnancy. Result: Group of ODM have a higher BMI before pregnancy compared with GDM group, most of the women in the groups ODM have high risk factors (73.1%). GDM group almost just control blood glucose during pregnancy with diet (93.3%) and follow-up outpatient treatment, while women with ODM reached lower treatment goals, the majority have blood glucose controlled with insulin (77.9%) and inpatient treatment must be located, the rate of complications for mother and fetus is higher than GDM (59.3% versus 32.45%, p < 0.01), ODM increases the incidence of premature birth, maternal hypertension and hypoglycemia in neonates than GDM. Conclusions: Pregnant women with ODM significantly increased the risk of adverse pregnancy outcomes higher than GDM. So early screening for gestational diabetes early especially on those with high risk factors for early detection of diabetes and reduce the adverse pregnancy outcomes for mothers and infant.
Chịu trách nhiệm chính: Nguyễn Khoa Diệu Vân
Này nhận bài: 20.9.2016
Ngày phản biện khoa học: 7.10.2016
Ngày duyệt bài: 15.10.2016
TÓM TẮT
Mục tiêu: Bước đầu đánh giá một số điểm khác biệt về đặc điểm lâm sàng, cận lâm sàng, tai biến xảy ra cho cả mẹ và trẻ sơ sinh giữa 2 nhóm đái tháo đường thai kỳ và đái tháo đường rõ trong thời kỳ mang thai. Phương pháp: Nghiên cứu tiến hành từ tháng 11/2014 đến tháng 7/2015 tại khoa Nội tiết – BV Bạch Mai. Có 283 thai phụ lựa chọn vào nghiên cứu, trong đó có 104 thai phụ đái tháo đường rõ ( ĐTĐ rõ) trong thời kỳ mang thai và 179 thai phụ nhóm đái tháo đường thai kỳ ( ĐTĐTK). Các thai phụ này được khám, quản lí đường huyết bằng chế độ ăn hay insulin cho tới khi kết thúc thai kỳ. Kết quả: Nhóm thai phụ nhóm ĐTĐ rõ có chỉ số BMI trước khi mang thai cao hơn so với nhóm ĐTĐTK, hầu hết các thai phụ trong nhóm ĐTĐ rõ đều có yếu tố nguy cơ cao ( 73,1% ). Thai phụ nhóm ĐTĐTK hầu như chỉ cần kiểm soát glucose máu trong thai kỳ bằng chế độ ăn ( 93.3%) và theo dõi điều trị ngoại trú, trong khi đó thai phụ nhóm ĐTĐ rõ tỉ lệ đạt mục tiêu điều trị thấp hơn, đa số phải kiểm soát đường máu bằng insulin ( 77,9% ) và phải nằm điều trị nội trú, tỉ lệ các tai biến cho mẹ và thai nhi cao hơn nhiều so với nhóm ĐTĐTK (59.3% so với 32,45%, p < 0.01), trong đó ĐTĐ rõ làm tăng tỉ lệ đẻ non, tăng huyết áp ở thai phụ và hạ đường huyết ở trẻ sơ sinh so với ĐTĐTK. Kết luận: Thai phụ nhóm ĐTĐ rõ có tỉ lệ mắc tai biến sản khoa và trẻ sơ sinh cao hơn so với ĐTĐTK. Vì vậy nên tầm soát sớm ĐTĐ thai kỳ sớm đặc biệt trên những người có yếu tố nguy cơ cao nhằm phát hiện sớm ĐTĐ rõ và giảm thiểu tỷ lệ biến cố cho mẹ và trẻ sơ sinh.
I. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) trong đó có ĐTĐTK có tốc độ phát triển nhanh trên thế giới và đặc biệt trong khu vực Châu Á Thái Bình Dương.
Khái niệm ĐTĐTK: “ĐTĐTK tình trạng rối loạn dung nạp glucose ở bất kỳ mức độ nào, khởi phát hoặc được phát hiện lần đầu tiên trong lúc mang thai’’. Như vậy, ĐTĐTK bao gồm cả những thai phụ bị ĐTĐ từ trước khi mang thai nhưng không được phát hiện.
Do tỉ lệ mắc béo phì và ĐTĐ typ2 ở những phụ nữ trẻ ngày càng cao nên số bệnh nhân không được chẩn đoán ĐTĐ (trước khi có thai) cũng đang tăng lên, chiếm khoảng 8% các trường hợp ĐTĐ ở phụ nữ có thai. Những thai phụ này có lượng đường trong máu cao dẫn tới nguy cơ thai nhi bị dị tật bẩm sinh, chấn thương khi đẻ, tăng tỉ lệ phải mổ đẻ và phải điều trị hồi sức sơ sinh tăng lên 2 – 4 lần và tăng nguy cơ mắc các biến chứng của ĐTĐ như biến chứng võng mạc, biến chứng thận.
Năm 2010, Hiệp hội quốc tế nghiên cứu đái tháo đường và thai kỳ (IADPSG), mở rộng thêm khái niệm ‘‘Đái tháo đường rõ trong thai kỳ’’ đó là: phụ nữ mang thai có đủ tiêu chuẩn chẩn đoán của ĐTĐ trong t́nh trạng không mang thai, nhưng không được chẩn đoán ĐTĐ. Định nghĩa này đã được thông qua bởi ADA (2011, 2013) và đưa vào khuyến cáo WHO 2013.
Việc phân biệt ĐTĐ rõ khi mang thai và ĐTĐTK rất cần thiết để có những thái độ can thiệp điều trị, tư vấn cho thai phụ cũng như tiên lượng trong suốt quá trình mang thai chuyển dạ, theo dõi quản lý sau sinh. Vì vậy chúng tôi tiến hành đề tài nghiên cứu này với mục tiêu: Bước đầu đánh giá một số điểm khác biệt về đặc điểm lâm sàng, cận lâm sàng, tai biến xảy ra cho cả mẹ và trẻ sơ sinh giữa 2 nhóm đái tháo đường thai kỳ và đái tháo đường rõ trong thời kỳ mang thai.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu
Đối tượng nghiên cứu của chúng tôi là tất cả các thai phụ được chẩn đoán ĐTĐ rõ trong thai kỳ và đái tháo đường thai kỳ theo dõi và quản lý glucose máu trong thai kỳ tại Khoa Nội tiết – ĐTĐ, Bệnh viện Bạch Mai trong thời gian 9 tháng từ tháng 11 năm 2014 đến tháng 7 năm 2015.
Tiêu chuẩn lựa chọn
– Lựa chọn các thai phụ có tiêu chuẩn chẩn đoán ĐTĐ rõ gồm các thai phụ thỏa mãn một trong hai tiêu chuẩn sau ADA 2011 ( Glucose máu lúc đói ≥ 7.0 mmol/l hoặc Glucose máu sau 2h làm nghiệm pháp ≥ 11.1 mmol/l) và nhóm đái tháo đường thai kỳ: bao gồm các thai phụ đến làm nghiệm pháp dung nạp glucose 75gr thỏa mãn một trong các tiêu chuẩn sau ( Glucose máu lúc đói: ≥ 5,1 mmol/l hoặc Glucose máu sau 1h: ≥ 10 mmol/l; hoặc Glucose máu sau 2h làm nghiệm pháp: ≥ 8,5 mmol/l).
Tiêu chuẩn loại trừ
Loại trừ khỏi nghiên cứu các thai phụ nếu có một trong các yếu tố sau đây:
– Thai phụ được chẩn đoán ĐTĐ từ trước khi mang thai.
– Thai phụ mang đa thai hoặc thai phụ có sử dụng các biện pháp hỗ trợ sinh sản (IUI, IVF ).
– Đang mắc các bệnh có ảnh hưởng đến chuyển hóa glucose: Cường giáp, suy giáp, Cushing, U tủy thượng thận, hội chứng Conn, to đầu chi, hội chứng buồng trứng đa nang, bệnh lý gan, suy thận…
– Đang sử dụng các thuốc có ảnh hưởng đến chuyển hóa glucose: Corticoid, salbutamol, thuốc chẹn giao cảm, lợi tiểu nhóm thiazide…
– Đang mắc các bệnh cấp tính: Nhiễm khuẩn, lao phổi…
– Các thai phụ không đồng ý tham gia nghiên cứu.
– Thai phụ theo dõi và quản lý glucose máu trong thai kỳ tại khoa Nội Tiết – Đái Tháo Đường Bệnh viện Bạch Mai nhưng không kết thúc thai kỳ tại khoa Sản Bệnh viện Bạch Mai và Bệnh viện Phụ sản Trung ương.
2. Phương pháp nghiên cứu
2.1. Thiết kế nghiên cứu: Mô tả cắt ngang tiến cứu.
2.2. Cỡ mẫu nghiên cứu: Mẫu thuận tiện.
2.3. Phương pháp tiến hành:
Khám lâm sàng:
Khai thác các yếu tố nguy cơ:
– Tiền sử: gia đình thế hệ thứ nhất có người mắc ĐTĐ, đẻ con to ≥ 4000gr, TS mắc ĐTĐTK từ những lần mang thai trước, tiền sử sảy thai, thai chết lưu, tiền sử có rối loạn dung nạp glucose trước đó, có đường niệu, chẩn đoán hội chứng buồng trứng đa nang.
– Khám lâm sàng, đo huyết áp, đo chiều cao, cân nặng hiện tại của thai phụ.
Xét nghiệm cận lâm sàng
– Tổng phân tích nước tiểu.
– Đường máu đói, đường máu sau ăn 2h, HbA1C: được tiến hành cho tất cả thai phụ tham gia nghiên cứu.
– Khí máu động mạch (Dùng cho những thai phụ có glucose máu cao tại thời điểm thăm khám khi nghi ngờ nhiễm toan ceton).
– Nghiệm pháp dung nạp glucose 75g: Áp dụng cho tất cả các thai phụ đến khám thai sau 24 tuần theo quy trình khuyến cáo của HNQT lần thứ 4 về ĐTĐTK.
Điều trị: Theo mục tiêu điều trị ĐTĐTK của Hội ĐTĐ Hoa Kỳ ADA 2011.
Theo dõi
– Xét nghiệm glucose máu mao mạch theo chỉ định bác sỹ chuyên khoa Nội tiết.
– Xét nghiệm HbA1c, glucose niệu, Ceton niệu: 1 tháng/1 lần nếu không có diễn biến bất thường.
– Theo dõi thai kỳ theo lịch bác sỹ chuyên khoa Sản
Thu thập số liệu khi kết thúc thai kỳ và các nguy cơ tai biến:
Kết thúc thai kỳ: Tuổi thai khi kết thúc thai kỳ, cân nặng con khi sinh được đo ngay ở giờ đầu sau sinh, đo bằng cân bàn của Nhật tính đến 0,1 kg, chỉ số Apgar (điểm).
Nguy cơ tai biến: Thu thập số liệu các nguy cơ tai biến: tuổi thai khi kết thúc thai kỳ, thai chết lưu, cân nặng con khi sinh, chỉ số Apgar (điểm), dị tật bẩm sinh.
2.4. Tiêu chí đánh giá:
Yếu tố nguy cơ của ĐTĐTK: Theo Hội nghị quốc tế (HNQT) lần thứ 4 về đáitháo đường thai kỳ.
Đánh giá chỉ số BMI: theo khuyến cáo của Tổ chức Y tế Thế giới đề nghị cho khu vực Châu Á – Thái Bình Dương tháng 2/2000.
Glucose máu đói: là glucose máu lấy sau bữa ăn cuối cùng 8 – 12 giờ, làm vào buổi sáng, theo HNQT lần thứ 4.
Các nguy cơ tai biến cho mẹ:
– THA: Khi HA ≥ 140/90 theo tiêu chuẩn của JNC VII.
– TSG – sản giật: Gồm THA, phù, protein niệu ≥ 0,5g/24h.
– Đẻ non: Khi thai được sinh trong khoảng thời gian từ 28 tuần đến 37 tuần.
– Đa ối: chỉ số ối > 240mm hoặc số đo 1 khoang ối > 80mm (theo phương thẳng đứng).
– Thai chết lưu: Khi thai bị chết mà còn lưu lại trong buồng tử cung trên 48h.
– Nhiễm trùng tiết niệu : Bạch cầu niệu
>5000/ml, và có nhiều vi khuẩn
> 100.000/ml.
Các nguy cơ tai biến của trẻ sơ sinh
– Thai to: Trọng lượng sinh ra nằm trên đường bách phân vị thứ 90th so với tuổi thai hoặc trên 4000g.
– Sơ sinh nhẹ cân: khi trọng lượng sơ sinh lúc sinh < 2500g.
– Hạ glucose máu sơ sinh: Khi nồng độ glucose máu ≤ 2,2 mmol/l trong 24h đầu sau khi đẻ hoặc ≤ 2.8 trong những ngày tiếp theo.
– Ngạt sơ sinh: Apgar ≤ 7 điểm .
– Dị tật bẩm sinh: Gồm Dị tật đường tiêu hóa, đường hô hấp, ống thần kinh, các dị tật khác: tim, hệ thần kinh, tứ chi.
2.5. Xử lý và phân tích số liệu
Số liệu nghiên cứu được xử lý và phân tích bằng phần mềm SPSS 16.0.
III. KẾT QUẢ NGHIÊN CỨU
Trong thời gian từ tháng 11/2014 đến tháng 7/2015 chúng tôi đã thu thập được 283 thai phụ đủ tiêu chuẩn vào nghiên cứu được chia thành 2 nhóm: Nhóm ĐTĐ rõ trong thai kỳ gồm 104 thai phụ trong đó có 86 thai phụ đã kết thúc thai kỳ và nhóm ĐTĐTK gồm 179 thai phụ đã kết thúc thai kỳ.
3.1. Tuổi và chỉ số BMI trước mang thai
Bảng 1. So sánh trung bình tuổi và BMI giữa 2 nhóm
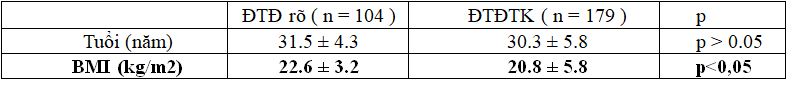
Trung bình tuổi ở 2 nhóm có khác biệt nhưng không có ý nghĩa thống kê p> 0.05.
Chỉ số BMI trung bình trước khi mang thai ở nhóm ĐTĐ rõ cao hơn ở nhóm ở nhóm ĐTĐTK, p< 0.05.
3.2. Các yếu tố nguy cơ cao:
Bảng 2. Tỷ lệ yếu tố nguy cơ cao ở 2 nhóm

Tỷ lệ thai phụ có yếu tố nguy cơ cao của nhóm ĐTĐ rõ cao hơn so với thai phụ ở nhóm ĐTĐTK, sự khác biệt có ý nghĩa thốngkê với p<0.01.
Bảng 3. Liên quan giữa các YTNC cao nhóm ĐTĐ rõ và ĐTĐTK
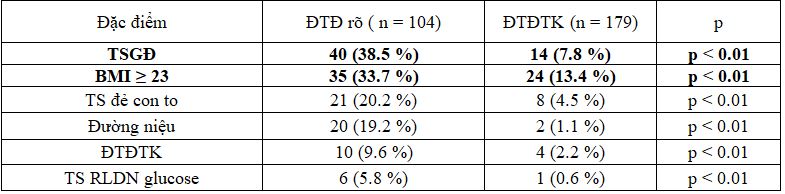
Nhóm ĐTĐ rõ có tỉ lệ các yếu tố nguy cơ đều cao hơn so với nhóm ĐTĐTK. Tiền sử gia đình ở thế hệ thứ nhất và thừa cân béo phì chiếm tỷ lệ cao nhất ở cả 2 nhóm.
3.3. Tuần thai chẩn đoán, tăng cân trong thai kỳ:
Bảng 4. So sánh tuần thai chẩn đoán và tăng cân ở 2 nhóm nghiên cứu
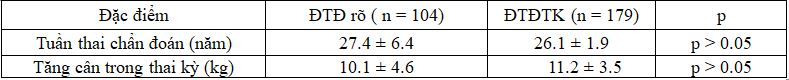
Không có sự khác biệt về trung bình tuần thai chẩn đoán và tăng cân trong thai kỳ.
3.4. Đặc điểm cận lâm sàng
Bảng 5. Đặc điểm glucose máu đói, sau ăn 2h, HbA1c tại thời điểm chẩn đoán
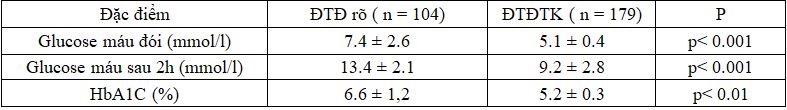
Các chỉ số glucose máu đói, sau 2h, và HbA1c ở nhóm ĐTĐ rõ cao hơn rất nhiều so với nhóm ĐTĐTK, sự khác biệt có ý nghĩa thống kê với p < 0.01.
Ceton niệu: Tỷ lệ thai phụ có ceton niệu trong nhóm ĐTĐ rõ rất cao 17.3%, tuy nhiên trong nhóm ĐTĐTK không có thai phụ nào có ceton niệu.
3.5. Điều trị
Bảng 6. Tỉ lệ điều trị Insulin của 2 nhóm
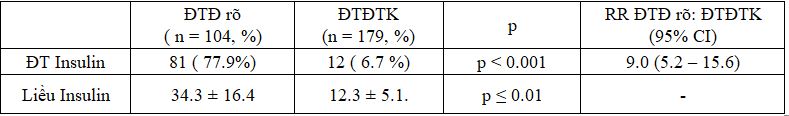
Tỉ lệ thai phải điều trị Insulin nhóm ĐTĐ rõ cao gấp 9 lần so với thai phụ ở nhóm ĐTĐTK, sự khác biệt lớn với p< 0.001. Giá trị trung bình 2 nhóm có sự khác biệt có ý nghĩa thống kê với p ≤ 0.01.
Bảng 7. Tỉ lệ thai phụ đạt mục tiêu điều trị ở 2 nhóm nghiên cứu
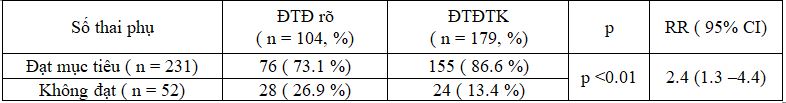
Số thai phụ đạt mục tiêu điều trị ở 2 nhóm có sự khác biệt có ý nghĩa thống kê với p < 0.01.
4. Đặc điểm kết thúc thai kỳ, nguy cơ tai biến:
Nhóm ĐTĐ rõ có 86 thai phụ và nhóm ĐTĐTK gồm 179 thai phụ đã kết thúc thai kỳ.
4.1. Đặc điểm kết thúc thai kỳ
Bảng 8. Tuần thai đẻ, cân nặng trẻ, tỉ lệ sinh mổ
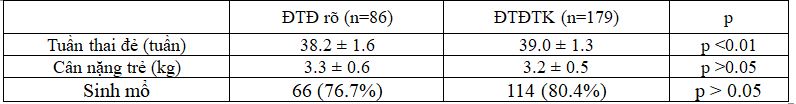
Tuần thai đẻ trung bình 2 nhóm có sự khác biệt có ý nghĩa thống kê với p<0.01.
Cân nặng trung bình trẻ sơ sinh ở 2 nhóm không có sự khác biệt p > 0.05.
Tỉ lệ sinh mổ của 2 nhóm nghiên cứu có khác biệt nhưng không có ý nghĩa thống kê.
4.2. Tỉ lệ tai biến chung:
Bảng 9. Tai biến chung:
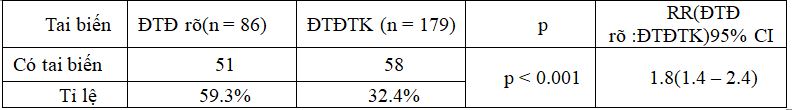
Tỉ lệ tai biến ở nhóm ĐTĐ rõ cao hơn gần 2 lần so với nhóm ĐTĐTK, sự khác biệt có ý nghĩa thống kê với p < 0.001.
4.3. Các tai biến sản khoa
Bảng 10. So sánh tỉ lệ tai biến cho mẹ ở 2 nhóm nghiên cứu
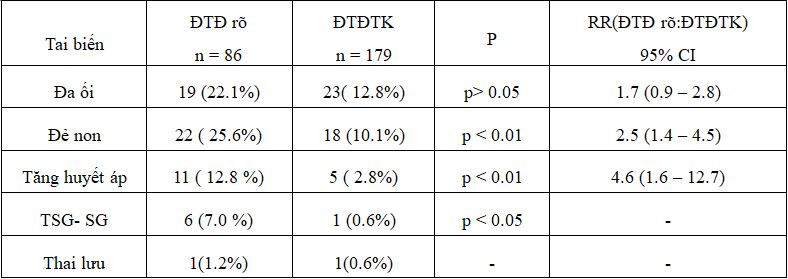
Tỷ lệ đẻ non, tăng huyết áp ở nhóm ĐTĐ rõ là cao hơn có ý nghĩa thống kê so với nhóm ĐTĐTK với p < 0.01.
4.4. Tai biến sơ sinh của trẻ sơ sinh:
Bảng 11. So sánh tỉ lệ tai biến trẻ sơ sinh ở 2 nhóm nghiên cứu
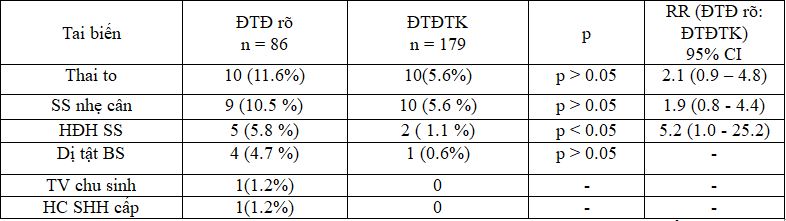
Nhận thấy có sự khác biệt ở tỷ lệ hạ glucose máu sơ sinh giữa 2 nhóm nghiên cứu với p< 0.05 (RR: 5.2).
IV. BÀN LUẬN
Số lượng thai phụ ĐTĐ rõ trong nghiên cứu (104), chiếm tỉ lệ khá lớn so với nhóm ĐTĐTK (179) là do nơi tiến hành nghiên cứu là Khoa Nội tiết – ĐTĐ bệnh viện Bạch Mai, là cơ sở chuyên khoa tiếp nhận và theo dõi nhưng thai phụ có đường máu cao trong thai kỳ ở các bệnh viện tuyến dưới chuyển đến dẫn đến số thai phụ ĐTĐ rõ tăng lên. Vì vậy tỉ lệ trong nghiên cứu của chúng tôi không đặc trưng cho quần thể dân số chung.
1. Đặc điểm lâm sàng
1.1. Tuổi
Tuổi mang thai càng cao thì nguy cơ bị ĐTĐTK cũng tăng lên. Độ tuổi trung bình của các thai phụ nhóm ĐTĐ rõ là 31.5 ± 4.3, nhóm ĐTĐTK là 30.3 ± 5.8, nghiên cứu của
chúng tôi không có sự khác biệt về tuổi giữa nhóm ĐTĐ rõ và ĐTĐTK. Trong nghiên cứu tương tự của Wong và Sugiyama cũng không thấy khác biệt về tuổi giữa 2 nhóm ĐTĐ rõ và ĐTĐTK. Tuy nhiên trong nghiên cứu của Sunmin với số lượng lớn 2255 thai phụ tại Hàn Quốc thì tuổi nhóm ĐTĐ rõ lớn hơn tuổi của nhóm ĐTĐTK, sự khác biệt có ý nghĩa thống kê với p < 0.001. Chúng tôi cũng nhận thấy độ tuổi trung bình của nhóm ĐTĐ rõ trong nghiên cứu của chúng tôi cao hơn so với các thai phụ nhóm ĐTĐTK khác ở Việt Nam như trong nghiên cứu của tác giả Vũ Bích Nga năm 2009 là 29.2 ± 4.4, Thái Thị Thanh Thúy năm 2012 là 28.09 ± 4.1, sự khác biệt có ý nghĩa thống kê với p < 0.05.
1.2. Chỉ số BMI trước mang thai:
Chỉ số BMI trung bình trong nhóm ĐTĐ rõ là 22.6 ± 3.2 cao hơn có ý nghĩa thống kê so với nhóm ĐTĐTK là 20.8 ± 5.8, với p < 0.05. Nghiên cứu của chúng tôi cũng tương tự như với các nghiên cứu của các tác giả Sunmin, Wong, Sugiyama. Tỷ lệ thừa cân béo phì trong nhóm ĐTĐ rõ là 33.7% cao hơn nhóm ĐTĐTK là 11.2% (24/179 thai phụ), sự khác biệt có ý nghĩa với p < 0.01. Tỷ lệ thừa cân béo phì trong cả 2 nhóm nghiên cứu của chúng tôi đều cao hơn so với các nghiên cứu về ĐTĐ trước, nghiên cứu của Vũ Bích Nga 2009, tỷ lệ thừa cân béo phì là 9,9%, Thái Thị Thanh Thúy 2012 là 7%. Như vậy theo thời gian thì tỷ lệ phụ nữ trẻ béo phì trong độ tuổi mang thai cũng tăng lên, dẫn đến tỷ lệ lớn các thai phụ mắc ĐTĐ typ 2 hoặc ĐTĐ rõ trong thai kỳ cũng tăng lên.
1.3. Yếu tố nguy cơ cao
Tỷ lệ tất cả các yếu tố nguy cơ cao trong nhóm ĐTĐ rõ đều cao hơn có ý nghĩa so với nhóm ĐTĐTK với p < 0.01.
Tiền sử gia đình có người bị ĐTĐ ở thế hệ thứ nhất là yếu tố nguy cơ gặp nhiều nhất ở cả 2 nhóm nghiên cứu. Trong nhóm ĐTĐ rõ tỷ lệ thai phụ có TSGĐ là 38.5% (40/104 thai phụ), cao hơn rất nhiều so với nhóm ĐTĐTK là 7.8% (14/179 thai phụ). Tỷ lệ này cũng cao hơn so với các tác giả nghiên cứu trên các đối tượng ĐTĐTK trước như Vũ Bích Nga 13.2%, Thái Thị Thanh Thúy 9.3%. Như vậy tiền sử gia đình là yếu tố nguy cơ hay gặp và chiếm tỷ lệ lớn của các thai phụ nhóm
ĐTĐ rõ.
Trong nghiên cứu của Sumin trên 2255 thai phụ tại Hàn Quốc thì tỷ lệ thai phụ có tiền sử gia đình có người ĐTĐ ở thế hệ thứ nhất trong nhóm ĐTĐ rõ 38,7%, trong nhóm ĐTĐTK là 37.4%, còn trong thai phụ không ĐTĐ là 18.5%, sự khác biệt có ý nghĩa thống kê với p < 0.001.
2. Đặc điểm cận lâm sàng
Glucose máu đói: Glucose đói trung bình nhóm ĐTĐ rõ 7.4 ± 2.6, số thai phụ có glucose máu đói ≥ 7.0 mmol/l chiếm 40,4%, trong khi đó glucose máu đói trung bình nhóm ĐTĐTK là 5.1 ± 0.4, khác biệt có ý nghĩa với p< 0.01.
Tăng glucose máu đói, đặc biệt nếu tăng trong 3 tháng đầu có nguy cơ gây các dị tật bẩm sinh cho thai nhi. Nghiên cứu của Schaefer cho thấy trẻ của các bà mẹ bị ĐTĐTK tăng tỷ lệ bị dị tật bẩm sinh, đặc biệt là khi ngưỡng glucose máu đói ≥ 6,7 mmol/l.
HbA1c: Chỉ số HbA1c trung bình trong nghiên cứu trong nhóm ĐTĐ rõ là 6.6 ± 1.2, số thai phụ có HbA1C ≥ 6.5% là 51.6%, nghiên cứu của chúng tôi cũng tương tự như trong nghiên cứu của Wong lượng HbA1c trung bình là 6.8 ± 1.1, Sunmin là 6.75 ± 0.89. Chỉ số HbA1c được đưa vào chẩn đoán ĐTĐ rõ trong tiêu chuẩn của IADPSG 2010, ADA 2011. Tuy nhiên không được WHO khuyến cáo, và không được áp dụng rộng rãi lí do: xét nghiệm đắt tiền, nhiều cơ sở không có khả năng thực hiện, và trong thai kỳ có thể cao hơn do các thai phụ có tăng số lượng hồng cầu, tăng độ nhớt máu.
Glucose sau 2h: glucose máu trung bình sau 2h của các thai phụ trong nghiên cứu của chúng tôi là 13.4 ± 2.1, số thai phụ có glucose sau 2h ≥ 11.1 mmol/l là 89,6%. Số thai phụ có glucose máu sau 2h phù hợp với tiêu chuẩn chẩn đoán chiếm tỷ lệ cao nhất. glucose máu sau ăn có liên quan trực tiếp tới cân nặng trẻ sơ sinh [20]. Tuy nhiên theo nhiều nghiên cứu chứng minh giá trị glucose máu sau ăn 2h ít có giá trị tiên đoán bệnh ĐTĐ sau sinh [58, 70]
HBA1c trung bình trong nghiên cứu của tôi tương tự như trong nghiên cứu của tác giả Wong 11.4 ± 2.4 [58] và Sugiyama là 12.7 ± 3.5.
Ceton niệu
Ceton niệu thường xảy ra với các giá trị glucose máu vượt quá 11.1 mmol/L. Theo nghiên cứu trước, với nồng độ đường trong máu < 13,9 mmol/L tỉ lệ 10 → 30% trường hợp có ceton niệu trong thai kỳ.
Trong nghiên cứu của chúng tôi có tới 18 thai phụ (17,3%) có Ceton niệu đi kèm với tình trạng tăng glucose máu. Điều này càng cho thấy rõ ở nhưng thai phụ ĐTĐ rõ nguy cơ nhiễm toan ceton khá cao do glucose máu ở thai phụ này thường cao và thường phát hiện muộn.
Tỷ lệ thai phụ có ceton niệu trong nhóm ĐTĐ rõ rất cao 17.3%, tuy nhiên trong nhóm ĐTĐTK không có thai phụ nào có ceton niệu.
3. Điều trị
Tỷ lệ điều trị Insulin: trong nhóm ĐTĐ rõ là 77.9%, trong khi tỷ lệ điều trị Insulin của nhóm ĐTĐTK là 6.7%. Tỷ lệ điều trị Insulin trong nhóm ĐTĐ rõ cao gấp 9 lần so với nhóm ĐTĐTK, khác biệt có ý nghĩa thống kê với p < 0.001. Tỉ lệ điều trị Insulin của các thai phụ ĐTĐTK trong nghiên cứu của các tác giả Thái Thị Thanh Thúy năm 2012, sử dụng tiêu chuẩn chẩn đoán ADA 2011 là 1.5%, tác giả Vũ Bích Nga tỷ lệ 22.3%, theo Jovanovic thì tỷ lệ này là 15 %.
Như vậy tỷ lệ phải sử dụng Insulin trong nhóm ĐTĐ rõ của chúng tôi cao hõn tất cả các nhóm ÐTÐTK rất nhiều. Ngoài ra, tỷ lệ ðiều trị Insulin của nhóm ÐTÐTK trong nghiên cứu của chúng tôi và Thái Thị Thanh thúy cùng sử dụng tiêu chuẩn ADA 2011 ðể chẩn ðoán thấp hõn so với các tác giả Vũ Bích Nga và Jovanovic là kết quả của việc hạ thấp tiêu chuẩn chẩn đoán.
Tỉ lệ thai phụ đạt mục tiêu điều trị:
Tỷ lệ thai phụ đạt mục tiêu điều trị ở nhóm ĐTĐ rõ là 73,1%, trong nhóm ĐTĐTK là 86.6%, sự khác biệt có ý nghĩa thống kê với p < 0.01. Do nồng độ glucose máu của các thai phụ nhóm ĐTĐ rõ rất cao nên khó khăn để đạt được mục tiêu điều trị, các thai phải sử dụng Insulin nhiều hơn vì vậy tuân thủ điều trị cũng kém hơn, so với nhóm ĐTĐTK.
4. Tai biến sản khoa và trẻ sơ sinh
Tỉ lệ tai biến ở nhóm ĐTĐ rõ cao hơn gần 2 lần so với nhóm ĐTĐTK (59.3% so với 32,45%, p < 0.01), đặc biệt với số lượng bệnh nhân theo dõi 104 bệnh nhân, trong đó 86 thai phụ đã kết thúc thai kỳ có hơn một nửa số ca (51/86) xảy ra các tai biến và gặp cả những tai biến nặng hiếm gặp như thai chết lưu hay tử vong chu sinh.
4.1. Tai biến sản khoa
Đẻ non: tỉ lệ đẻ non của thai phụ nhóm ĐTĐ rõ là 25,6%, trong khi tỉ lệ đẻ non trong nhóm ĐTĐTK ít hơn 10,1%, sự khác biệt có ý nghĩa thống kê với p < 0.01. Theo chúng tôi, đa số thai phụ ĐTĐTK đều kiểm soát tốt glucose máu bằng chế độ ăn cho đến khi sinh, do vậy tỉ lệ sinh non cũng ít hơn so với thai phụ ĐTĐ rõ.
Tăng huyết áp: Tỷ lệ tăng huyết áp trong nhóm ĐTĐ rõ 12%, cao hơn so với nhóm ĐTĐTK 2.8% (p < 0.01). Thai phụ ĐTĐ rõ có glucose máu tăng cao ngay khi chẩn đoán, không loại trừ thai phụ có ĐTĐ trước khi mang thai do vậy, tăng huyết áp nhẹ có thể tiềm tàng ngay trước khi mang thai.
Ngoài ra, thừa cân, béo phì cũng là yếu tố nguy cơ của tăng huyết áp. Vì vậy dẫn tới tỷ lệ tăng huyết áp cao hơn trong nhóm thai phụ ĐTĐ rõ.
Nghiên cứu Sugiyama cho thấy tỷ lệ tăng huyết áp và bệnh lý võng mạc của các thai phụ nhóm ĐTĐ rõ cao hơn rất nhiều so với nhóm ĐTĐTK.
Tiền sản giật – sản giật: thai phụ ĐTĐ rõ có tỉ lệ cao huyết áp cao hơn so với nhóm ĐTĐTK, đây cũng là lí do dẫn tới tăng tỉ lệ tiền sản giật – sản giật. Tỉ lệ TSG – SG trong nhóm ĐTĐ rõ là 7% (6/86 thai phụ), trong nhóm ĐTĐTK là 0,6%, sự khác biệt có ý nghĩa thống kê với p < 0.05.
Thai chết lưu:
Trong nhóm ĐTĐTK có 1 trường hợp (0.6%) thai chết lưu 36 tuần, thai phụ chẩn đoán ĐTĐTK, kiểm soát glucose máu bằng Insulin. Nguyên nhân thai lưu được xác định do thai chậm phát triển trong buồng tử cung.
Đa ối: Trong nhóm ĐTĐTK, thì đa ối cũng là tai biến hay gặp nhất 12.8%, tỉ lệ đa ối nhóm ĐTĐ rõ là 22,1% cao hơn so với nhóm ĐTĐTK tuy nhiên sự khác biệt không có ý nghĩa thống kê.
4.2. Tai biến trẻ sơ sinh
Hạ glucose máu sơ sinh: trong các tai biến trẻ sơ sinh nhận thấy có sự khác biệt có ý nghĩa thống kê giữa tỉ lệ hạ glucose máu sơ sinh ở 2 nhóm nghiên cứu (p < 0.05). Kết quả nghiên cứu của tôi cũng tương tự như nghiên cứu của Wong.
Tuy nhiên, trong nghiên cứu của Sugiyama, thực hiện trên số lượng thai phụ lớn hơn, không cho thấy sự khác biệt về tỉ lệ hạ glucose máu sơ sinh giữa nhóm ĐTĐ rõ và ĐTĐTK.
Trong nghiên cứu của chúng tôi, tỷ lệ thai to, sơ sinh nhẹ cân, dị tật bẩm sinh ở 2 nhóm là không khác biệt.
Trong 179 trẻ sơ sinh của thai phụ ĐTĐTK, không có trẻ mắc hội chứng suy hô hấp cấp sơ sinh và tử vong chu sinh.
TÀI LIỆU THAM KHẢO
- Nga, V.B., Nghiên cứu ngưỡng glucose máu lúc đói để sàng lọc đái tháo đường thai kỳ và bước đầu đánh giá hiệu quả điều trị. 2009: Luận án tiến sỹ y học, chuyên ngành nội- nội tiết, Trường Đại Học Y Hà Nội.
- Thúy, T.T.T.,Nghiên cứu tỷ lệ đái tháo đường thai kỳ theo tiêu chuẩn ADA năm 2011 và các yếu tố nguy cơ. 2012: Luận văn thạc sỹ y khoa, chuyên ngành Nội khoa Trường đại học Y Hà Nội
- Metzger, B.E. and D.R. Coustan, Summary and recommendations of the Fourth International Workshop-Conference on Gestational Diabetes Mellitus. The Organizing Committee. Diabetes Care. 1998 Aug; 21 Suppl 2:B161-7.
- Association, A.D., Gestational Diabetes Mellitus. Diabetes Care, 2011. 27
(Suppl 1): p. S88-S90 - Wong, T., et al., The clinical significance of overt diabetes in pregnancy. Diabet Med, 2013. 30(4): p. 468-74.
- 6. Metzger, B.E., et al., Hyperglycemia and adverse pregnancy outcomes. N Engl J Med, 2008. 358(19): p. 1991-2002.
- Jovanovic, L., Role of diet and insulin treatment of diabetes in pregnancy. Clin Obstet Gynecol, 2000. 43(1): p. 46-55.
- Sugiyama, T., et al., Comparison of pregnancy outcomes between women with gestational diabetes and overt diabetes first diagnosed in pregnancy: a retrospective multi-institutional study in Japan. Diabetes Res Clin Pract, 2014. 103(1): p. 20-5
- Chew EY, Mills JL, Metzger BE, et al.; NationalInstitute of Child Health and Human DevelopmentDiabetes in Early Pregnancy Study.Metabolic control and progression of retinopathy: the Diabetes in Early Pregnancy Study. DiabetesCare 1995; 18:631–637
- Clausen TD,Mathiesen E, Ekbom P, HellmuthE, Mandrup-Poulsen T, Damm P. Poor pregnancyoutcome in women with type 2 diabetes. DiabetesCare 2005; 28:323–328
- Cundy T, Gamble G, Neale L, et al. Differingcauses of pregnancy loss in type 1 and type 2diabetes. Diabetes Care 2007; 30:2603–2607
- Stuebe AM, Rich-Edwards JW, Willett WC,Manson JE, Michels KB. Duration of lactationand incidence of type 2 diabetes. JAMA 2005;294:2601–2610
- Pereira PF, Alfenas RdeCG, Ara ´ ujo RM. Doesbreastfeeding influence the risk of developingdiabetes mellitus in children? A review of currentevidence. J Pediatr (Rio J) 2014;90:7–15
- Kim C, Newton KM, Knopp RH. Gestationaldiabetes and the incidence of type 2 diabetes: asystematic review. Diabetes Care 2002;25:1862–1868
- Tobias DK, Hu FB, Chavarro J, Rosner B,Mozaffarian D, Zhang C. Healthful dietary patternsand type 2 diabetes mellitus risk amongwomen with a history of gestational diabetesmellitus. Arch Intern Med 2012;172:1566–1572
- Villamor E, Cnattingius S. Interpregnancyweight change and risk of adverse pregnancyoutcomes: a population-based study. Lancet2006; 368:1164–1170
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam