ỨNG DỤNG NGHIỆM PHÁP KÍCH THÍCH GLUCAGON TRONG
CHẨN ĐOÁN THIẾU HỤT HORMON TĂNG TRƯỞNG Ở TRẺ THẤP LÙN.
Nguyễn Thu Hà, Nguyễn Ngọc Khánh, Vũ Chí Dũng, Bùi Phương Thảo,
Cấn Thị Bích Ngọc, Đỗ Thị Thanh Mai,Bùi Thị Xuân,
Trần Thị Thuỳ Linh, Bùi Thị Hương
Khoa nội tiết – Chuyển hóa – Di truyền, Bệnh viện Nhi Trung ương
ABSTRACT
The Glucagon stimulation test in the diagnosis of growth hormone deficiency in children with short stature.
Growth hormone deficiency is one of the most common cause of short stature in children. Using Glucagon stimulation test can identify growth hormone deficiency. Objective: diagnosis childhood growth hormone deficiency. Method: A cross-sectional study was conducted in 125 short stature children from June-2017 to July-2018. Results: Boys patients’ accounted 65.6%, popular age ranged from 2 – 7 years old and from 7 -14 years old. Their median height sd score (SDS) at diagnosis was -3.2 ± 1.28SD. 57% patients in our study had growth hormone deficiency. Conclusion: Glucagon stimulation test is necessary to diagnosis growth hormone deficiency in short stature children.
Key words: Glucagon stimulation test, short stature, growth hormone deficiency.
TÓM TẮT
Đặt vấn đề: Thiếu hụt Hormon tăng trưởng (GH) là một trong số những nguyên nhân phổ biến của thấp lùn ở trẻ em. Sử dụng Glucagon trong nghiệm pháp kích thích bài tiết GH giúp chẩn đoán xác định thiếu hụt GH. Mục tiêu: Chẩn đoán những bệnh nhân thiếu hụt hormon tăng trưởng trong số những trẻ thấp lùn. Đối tượng và phương pháp nghiên cứu: 125 bệnh nhân được chuẩn đoán thấp lùn từ tháng 6/2017 đến tháng 7/2018. Kết quả: Trẻ nam chiếm 65.6%, độ tuổi trung bình phổ biến từ 2 đến 7 tuổi và từ 7 đến 14 tuổi (44.4% và 55.6%). Những bệnh nhân dưới 7 tuổi có chiều cao chậm ở mức -3.2 ± 1.28SD (WHO).Tỉ lệ thiếu GH là 57%, trong đó thiếu GH toàn bộ chiếm 34.1%. Kết luận: Nghiệm pháp Glucagon là cần thiết để chẩn đoán thiếu hụt hormone tăng trưởng ở trẻ thấp lùn.
Chịu trách nhiệm chính: Nguyễn Thu Hà
Ngày nhận bài: 01/10/2018
Ngày phản biện khoa học: 10/10/2018
Ngày duyệt bài: 15/10/2018
1. ĐẶT VẤN ĐỀ
Tỷ lệ mắc thiếu hụt GH dao động ở các nước khác nhau trong các báo cáo, trung bình từ 1/3500 đến 1/4000 trẻ [1]. Tại Bệnh viện Nhi Trung ương, Trong 10 năm, từ 2003 đến 2013 có 125 bệnh nhân được chẩn đoán thiếu hụt hormon tăng trưởng[2]. Thiếu hụt GH có thể do nhiều nguyên nhân khác nhau, bao gồm cả bệnh lý bẩm sinh hoặc mắc phải. Thiếu hụt GH nếu không được điều trị sẽ ảnh hưởng rất nhiều đến chiều cao tuổi trưởng thành.
Nếu không được điều trị, trẻ nam chỉ đạt từ 134 – 146 cm, trẻ nữ chỉ đạt 128 – 134 cm[3]. Chẩn đoán thiếu hụt GH ở trẻ thấp lùn thường dựa vào biểu hiện lâm sàng. Những trẻ thiếu hụt hormone tăng trưởng thường biểu hiện bằng chiều cao thấp, tốc độ tăng trưởng thấp so với tuổi và mức độ dậy thì.
Sự bài tiết hormone GH được điều hòa bởi rất nhiều các yếu tố bao gồm tuổi, mức độ dậy thì, tình trạng dinh dưỡng và cân nặng. Bài tiết GH thường theo nhịp, nồng độ GH trong máu thường thấp vào ban ngày. Chính vì vậy, các nghiệm pháp động giúp bài tiết GH có giá trị hơn một mẫu GH đơn độc trong xác định mức độ bài tiết của hormone này.
Ở những trẻ thấp lùn, chẩn đoán thiếu hụt Hormone tăng trưởng được xác định khi nồng độ GH < 10ng/mL sau khi kích thích bằng nghiệm pháp động. Sự kích thích bài tiết GH có thể sử dụng bằng insulin, glucagon, arginine, clonidine, L-dopa…
Hầu hết các thuốc này đều có những hạn chế nhất định.Nghiệm pháp kích thích bằng Insulin có chống chỉ định với trẻ dưới 2 tuổi và thường gây hạ đường huyết nặng.Clonidine thường gây hạ huyết áp nặng.So với các thuốc này, Glucagon đem lại nhiều lợi ích hơn và đặc biệt có giá trị với trẻ nhỏ.
Thứ nhất, trẻ được uống nước trong suốt quá trình làm nghiệm pháp.
Thứ 2, Glucagon gây tăng đường huyết sau đó gây hạ đường huyết ở mức độ nhẹ đến trung bình, và thường không cần cấp cứu. Thứ 3, nghiệm pháp glucagon thường ít tác dụng phụ.
Cuối cùng, nghiệm pháp Glucagon cho phép đánh giá cả trục tuyến yên – tuyến thượng thận, có rất ít chống chỉ định và dung nạp tốt, ngay cả với bệnh nhân suy tuyến yên toàn bộ.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
-
- Đối tượng nghiên cứu:
Từ tháng 6/2017 đến tháng 7/2018, chúng tôi tiến hành nghiệm pháp Glucagon cho 125 bệnh nhân nghi ngờ thiếu hụt GH.
- Phương pháp nghiên cứu:
Nghiên cứu mô tả, cắt ngang
- Cỡ mẫu và cách chọn mẫu
- Cỡ mẫu: Chọn mẫu thuận tiện.
- Tiêu chuẩn lựa chọn bệnh nhân
– Chiều cao < – 2SD
– Tốc độ tăng trưởng theo tuổi < -1SD trong vòng 1 năm hoặc chiều cao theo độ lệch chuẩn giảm 0.5SD trong vòng 1 năm (Với trẻ trên 2 tuổi).
– Với trẻ không có ngoại hình thấp, thiếu hụt tăng trưởng được gợi ý khi
+ Tốc độ tăng trưởng < – 2SD trong vòng 1 năm
+ Tốc độ tăng trưởng < – 1.5SD trong vòng 2 năm
- Tiêu chuẩn loại trừ
- Gia đình bệnh nhân không đồng ý, hoặc trẻ đang mắc bệnh cấp tính
- Chống chỉ định làm nghiệm pháp
- U tủy thượng thận hoặc u tiết insulin bởi có thể gây ra đột quị
- Nhịn đói trên 48 giờ hoặc có các biểu hiện của bệnh dự trữ Glycogen.
- Cortisol máu thấp ( <100nmol/L)
- Chức năng tuyến giáp thấp.
- Tiến hành
- Đặt kim luồn (24G) và lấy mẫu máu đầu tiên (t = – 15ph). Đợi 15 phút trước khi lấy mẫu máu tại thời điểm t = 0 bởi vì GH có thể tăng khi đặt kim luồn
- Kiểm tra đường máu
+ Nếu đường máu < 2.6mmol/L, không tiêm Glucagon
+ Nếu đường máu > 2.6mmol/L, Tiêm Glucagon với liều 100mcg/kg cân nặng, tối đa 1mg.
- Lấy máu tại các thời điểm 30, 60, 90, 120, 150, 180 phút sau tiêm
- Theo dõi các triệu chứng hạ đường huyết trong suốt quá trình làm test và ghi lại trong hồ sơ bệnh án
- Ghi nhớ kiểm tra đường máu tại giường và đáp ứng của bệnh nhân mỗi khi lấy máu
- Uống nước đường và ăn no (dung nạp hoàn toàn) sau khi làm test và trẻ cần được theo dõi ít nhất 1 giờ sau khi làm test. Đường máu > 4mmol/L trước khi xuất viện
| Thời gian lấy máu sau tiêm Glucagon | Xét nghiệm | Chú ý |
| -15ph | GH, Glucose, Cortisol, IGF1 | Kiểm tra đường máu tại giường ở mỗi mẫu máu |
| 0ph | GH, Glucose, Cortisol | |
| 30ph | GH, Glucose, Cortisol | |
| 60ph | GH, Glucose, Cortisol | |
| 90ph | GH, Glucose, Cortisol | |
| 120ph | GH, Glucose, Cortisol | |
| 150ph | GH, Glucose, Cortisol | |
| 180ph | GH, Glucose, Cortisol |
- Nhận định kết quả
– Đỉnh GH ≥ 10µg/L: Không thiếu GH
– Đỉnh GH từ 7 – 10 µg/L : thiếu 1 phần GH
– Đỉnh GH < 7µg/L: thiếu hoàn toàn GH
3. KẾT QUẢ
-
- Tuổi
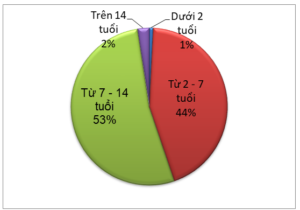
Biểu đồ 1. Phân bố độ tuổi bệnh nhân trong nghiên cứu
- Đặc điểm chiều cao
| Nhóm | < -2SD | Từ -2SD
đến -3SD |
Từ – 3 SD
trở lên |
Trung bình |
| Dưới 2 tuổi | 0 | 0 | 1 | -3.94SD |
| 2 – 7 tuổi | 8 | 24 | 23 | -3.2 ± 1.29SD |
| Tổng | 8 | 24 | 24 | -3.28 ± 1.31SD |
Bảng 1. Phân bố và trung bình chiều cao của bệnh nhân tại thời điểm chẩn đoán
| Nhóm | < -2SD | Từ -2SD đến -3SD | > -3SD | Trung bình | |
| 7 – 14 tuổi | WHO | 8 | 23 | 35 | -3.34 ± 1.25SD |
| VN | 52 | 8 | 5 | – 1.08 ± 1.35SD | |
| Trên 14 tuổi | WHO | 0 | 0 | 3 | -3.28 ± 1.31SD |
| VN | 1 | 1 | 1 | -2.87 ± 2.31SD |
Bảng 2. Phân bố trung bình chiều cao của bệnh nhân tại thời điểm chẩn đoán theo số liệu của WHO (2003) và VN (1997)
- Tỉ lệ mắc bệnh
| Nhóm | Thiếu toàn bộ | Thiếu 1 phần | Không thiếu GH |
| < -2SD
(n = 14) |
13.9%
(n=6) |
20.7%
(n=6) |
7.5%
(n=4) |
| Từ -2SD đến -3SD
(n = 33) |
27.9%
(n=12) |
34.5%
(n=10) |
47.2%
(n=25) |
| Từ – 3SD trở lên
(n = 48) |
58%
(n=25) |
44.8%
(n=13) |
45.3%
(n=24) |
| Tổng | 43 | 29 | 53 |
Bảng 3. Tỉ lệ chẩn đoán thiếu GH theo chiều cao
4. BÀN LUẬN
Trong quá trình nghiên cứu, chúng tôi đã tiến hành làm nghiệm pháp kích thích Glucagon cho 125 bệnh nhân.Trong số đó, chỉ có 1 bệnh nhân dưới 2 tuổi, Bệnh nhân thường đến trong độ tuổi từ 2 – 14 tuổi. Lứa tuổi từ 2 – 7 tuổi chiếm 53%, lứa tuổi từ 7 – 14 tuổi chiếm 44%, lứa tuổi trên 14 tuổi chiếm tỉ lệ thấp 2%. Độ tuổi trung bình của bệnh nhân trong nghiên cứu là 7.8 ± 3.3 tuổi.
Theo nghiên cứu của Vũ Thị An (2014), tuổi trung bình của bệnh nhân khi được phát hiện bệnh là 9,92 tuổi, trong đó lứa tuổi hay gặp nhất là 11 – 15 tuổi (41,6%), sau đó là lứa tuổi 6 – 10 tuổi (32%). Ngoài ra, theo tác giả Salah (2013), tuổi trung bình của bệnh nhân thiếu GH là 9.6 ± 3.2 tuổi. Các nghiên cứu này đều có tuổi chẩn đoán cao hơn so với nghiên cứu của chúng tôi.
Chiều cao thấp và tốc độ tăng trưởng chậm là lí do khiến trẻ được đưa đến khám. Trong nghiên cứu của chúng tôi, chiều cao trung bình của nhóm trẻ từ 2 đến 7 tuổi chậm ở mức -3.37 ± 1.46SD. Riêng ở nhóm trẻ trên 7 tuổi, chúng tôi so sánh mức chậm chiều cao theo 2 số liệu khác nhau: của WHO (2003) và của Việt Nam (1997), thấy có sự khác biệt đáng kể (Bảng 2).
Ở nhóm từ 7 đến 14 tuổi thì chậm ở mức -3.34 ± 1.2SD (WHO) song chiều cao trung bình so với người Việt Nam (1997) lại nằm trong giới hạn bình thường: – 1.08 ± 1.35SD. Tương tự với nhóm trên 14 tuổi.
Bệnh nhân trong nghiên cứu của Vũ Thị An lại thấy trung bình khi trẻ đến viện chiều cao chậm -4,23± 1.59 SD.
Với trẻ dưới 5 tuổi, mức độ chậm chiều cao chỉ là -3,50 ± 1,53 SD, nhưng trẻ trên 15 tuổi, sự chậm chiều cao ở mức độ nặng hơn -6,00 ± 1,93 SD.
Trẻ thiếu hụt GH trong nghiên cứu của Nermin Salah và cộng sự năm 2013 cũng được chẩn đoán khi chiều cao chậm -4,4 ± 1,3 SD.
Từ đó cho thấy, thời điểm bệnh nhân được chẩn đoán trong nghiên cứu của chúng tôi sớm hơn, do đó mức độ chậm chiều cao có cải thiện hơn so với một số tác giả khác.
Điều này có thể được lí giải bởi nhận thức của cha mẹ bệnh nhân về bệnh thấp lùn nói chung và thiếu hụt hormone tăng trưởng nói riêng đã được nâng cao đáng kể.
Bên cạnh đó, khi xác định mức độ thấp của trẻ trên 7 tuổi, không chỉ cần so sánh với số liệu của WHO, mà cũng rất cần thiết phải so sánh với chỉ số tham chiếu của người Việt Nam để có nhìn nhận chính xác hơn về chậm tăng trưởng.
Trong quá trình làm nghiệm pháp, chúng tôi đã chẩn đoán được 72/125 bệnh nhân thiếu GH ở các mức độ. Trong đó, thiếu toàn bộ GH chiếm 34.4%, thiếu GH một phần chiếm 23.2%, có tới hơn 40% bệnh nhân thấp lùn mà không thiếu GH (thấp lùn vô căn). Thậm chí có bệnh nhân GH còn ở mức cao (cao nhất là 49.47µg/L).
Trong nghiên cứu của tác giả Christoforidis (2013) tại Hy Lạp, trong 87 bệnh nhân tiến hành làm nghiệm pháp kích thích GH có 40 bệnh nhân (46%) được chẩn đoán thiếu GH, 47 bệnh nhân (54%) được chẩn đoán thấp lùn vô căn[5] .
Từ đó cho thấy giá trị của nghiệm pháp động trong chẩn đoán thiếu hormone tăng trưởng ở bệnh nhân thấp lùn.
Theo bảng 3 có thể thấy tỉ lệ bệnh nhân thiếu hụt hormone tăng trưởng tăng dần theo mức độ nặng của chiều cao thấp.
Bệnh nhân càng thấp càng có nguy cơ cao bị thiếu hormone tăng trưởng.
Tuy nhiên mối liên quan này chưa thực sự rõ ràng.
Trong các xét nghiệm giúp hỗ trợ chẩn đoán, các bệnh nhi được đánh giá tuổi xương, chúng tôi nhận thấy có sự chênh lệch tuổi xương /tuổi thực khá rõ: 2.9 ± 2.2 năm.
KẾT LUẬN
Nghiệm pháp động là cần thiết để chẩn đoán thiếu hụt hormone tăng trưởng ở trẻ em.Từ đó giúp định hướng và đem lại hiểu quả tốt hơn trong điều trị.
TÀI LIỆU THAM KHẢO
- Dattani, M. and M. Preece,Growth hormone deficiency and related disorders: insights into causation, diagnosis, and treatment. Lancet, 2004. 363(1977 – 1987).
- Vũ Thị An,Nghiên cứu đặc điểm dịch tễ học lâm sàng và hiệu quả của hormon tăng trưởng trong điều trị thiếu hụt hormon tăng trưởng, in Bộ môn Nhi. 2014, Đại học Y Hà nội.
- Takeda, A., et al.,Recombinant human growth hormone for the treatment of growth disorders in children: a systematic review and economic evaluation. Health Technol Assess, 2010. 14(42): p. 1-209, iii-iv.
- Khánh, T.Q.,Điều trị thiếu hụt hormon tăng trưởng tại Bệnh viện Đại học Y Dược thành phố Hồ Chí Minh. Hội nghị khoa học Nhi khoa Việt Úc lần V, 2007: p. 43 – 49.
- Christoforidis, A., et al.,Clonidine and glucagon stimulation for testing growth hormone secretion in children and adolescents: can we make it with fewer samples? J Endocrinol Invest, 2013. 36(11): p. 1046-50.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam