KIỂM SOÁT GLUCOSE MÁU VÀ MỐI LIÊN QUAN VỚI CÁC YẾU TỐ NGUY CƠ TIM MẠCH Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2
Lê Quang Minh,
Nguyễn Nguyên Trang
Trường Đại học Kỹ thuật Y – Dược Đà Nẵng
DOI: 10.47122/vjde.2021.49.3
TÓM TẮT
Đặt vấn đề: Đái tháo đường là một bệnh lý phức tạp, mạn tính đòi hỏi vừa kiểm soát glucose máu vừa kết hợp kiểm soát làm giảm các yếu tố nguy cơ. Việc kiểm soát tốt glucose máu giúp ngăn ngừa và làm chậm diễn tiến của các biến chứng tim mạch, thận, võng mạc, thần kinh đái tháo đường. Đề tài được tiến hành nhằm đánh giá tình trạng kiểm soát glucose máu và mối liên quan với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2. Đối tượng và phương phá p nghiên cứu: Nghiên cứu mô tả cắt ngang ở 165 bệnh nhân đái tháo đường típ 2. Thu thập các dữ liệu: chỉ số khối cơ thể, vòng bụng, huyết áp, yếu tố nguy cơ tim mạch của đái tháo đường, xét nghiệm glucose máu, HbA1c, biland lipid máu. Kết quả: Glucose máu đói trung bình là 12,44 ± 6,79 mmol/L, nhóm bệnh nhân kiểm soát tốt Glucose máu đói chiếm tỷ lệ 18,8%; Chỉ số HbA1c trung bình là 8,88 ± 2,06 %, nhóm bệnh nhân kiểm soát tốt HbA1c chiếm 21,8%; Có mối liên quan giữa thời gian phát hiện đái tháo đường ≥10 năm và tình trạng rối loạn lipid máu với tình trạng kiểm soát glucose máu (p<0,05); Không có mối liên quan giữa giới tính, tuổi ≥60, hút thuốc lá, ít hoạt động thể lực, thừa cân béo phì, tăng vòng bụng, tăng huyết áp, mức lọc cầu thận ước tính <60 ml/phút/1,73 m2 với tình trạng kiểm soát glucose máu (p>0,05).
Kết luận: Tỷ lệ bệnh nhân có kiểm soát glucose máu tốt dựa vào glucose máu đói là 18,8% và dựa theo HbA1c là 21,8%. Có mối liên quan giữa thời gian phát hiện đái tháo đường và rối loạn lipid máu với tình trạng kiểm soát glucose máu.
Từ khóa: Đái tháo đường, Rối loạn lipid máu, Yếu tố nguy cơ
ABSTRACT
Glycemic control and the relationship with cardiovascular risk factors in type 2 diabetic patients
Le Quang Minh,
Nguyen Nguyen Trang
Danang University of Medical Technology and Pharmacy
Background: Diabetes is a complex, chronic illness requiring both of glycemic control beyond multifactorial risk-reduction strategies. Good glycemic control helps prevent and slow down the progression of cardiovascular, renal, retinal, neuropathy complications in diabetic patients. The study was conducted to evaluate glycemic control and the relationship with cardiovascular risk factors in type 2 diabetic patients. Materials and methods: Cross-sectional descriptive study in 165 tips 2 diabetic patients, collected with body mass index, waist circumference, blood pressure, cardiovascular risk factors, blood glucose test, HbA1c, blood lipid biland. Results: The average fasting blood glucose was 12,44 ± 6,79 mmol/L, group of patients with good control of fasting blood glucose is 18,8%; The average HbA1c index was 8,88 ± 2,06%, group of patients with good control of HbA1c is 21,8%; There is a relationship between the time to detect diabetes ≥10 years and dyslipidemia with glycemic control (p<0,05); There was no relationship between sex, age ≥60 years, smoking, physical inactivity, overweight and obesity, increased waist circumference, hypertension, estimated glomerular filtration rate <60 ml/min/1,73m2 with glycemic control (p>0,05). Conclusions: The proportion of patients with good glycemic control based on fasting blood glucose was 18,8% and based on HbA1c was 21,8%. There is a relationship between the time to detect diabetes and dyslipidemia with blood glucose control.
Key words: Diabetes mellitus, Dyslipidemia, risk factors.
Chịu trách nhiệm chính: Nguyễn Nguyên Trang
Ngày nhận bài: 4/7/2021
Ngày phản biện khoa học: 04/7/2021
Ngày duyệt bài: 28/7/2021
Email: [email protected]
Điện thoại: 0976100805
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một bệnh mạn tính, phức tạp, đòi hỏi sự chăm sóc y tế không ngừng, vừa kết hợp kiểm soát làm giảm các yếu tố nguy cơ vừa kiểm soát glucose máu [7]. Theo ước tính, năm 2017 hiện có khoảng 451 triệu người bị ĐTĐ trên thế giới, dự kiến đến năm 2045 con số này sẽ đạt lên đến 693 triệu người. Và điều đặc biệt quan trọng là có đến khoảng một nửa số bệnh nhân (49,7%) bị ĐTĐ mà không được chẩn đoán [10]. ĐTĐ cũng là nguyên nhân trực tiếp dẫn đến 5 triệu ca tử vong trên toàn cầu. Hàng năm, chi phí cho các dịch vụ chăm sóc sức khỏe cho người ĐTĐ chiếm tới 5 – 10% tổng ngân sách y tế của mỗi quốc gia, trong đó chủ yếu cho điều trị biến chứng [10].
ĐTĐ là yếu tố nguy cơ lớn của các bệnh lý tim mạch và các bệnh lý tim mạch cũng chính là những nguyên nhân phổ biến nhất gây tử vong ở bệnh nhân ĐTĐ [17]. Trên thực tế lâm sàng, cũng đã có quan điểm cho rằng “Đái tháo đường cũng là bệnh lý tim mạch” [15]. Các biến chứng tim mạch hiện tại vẫn là nguyên nhân hàng đầu của tỷ lệ mắc bệnh cũng như tỷ lệ tử vong ở cả bệnh nhân ĐTĐ típ 1 lẫn ĐTĐ típ 2 [13], [16], [19]. Các biến chứng tim mạch bệnh nhân ĐTĐ típ 2 chịu ảnh hưởng của yếu tố kiểm soát glucose máu, vì vậy nếu kiểm soát tốt glucose máu thì các biến chứng tim mạch sẽ giảm đi tới 50% [18]. Kiểm soát glucose máu chặt chẽ trên bệnh nhân ĐTĐ típ 2 sẽ giúp làm giảm tỉ lệ tử vong và mức độ tàn phế lên tới 60 – 70% [22].
Với tần suất mắc bệnh ngày càng gia tăng và xu hướng ngày càng trẻ hóa của ĐTĐ, đặc biệt là ĐTĐ típ 2 [10], việc quản lý điều trị và chăm sóc bệnh nhân ĐTĐ, kiểm soát tốt glucose máu lại càng chiếm nhiều vai trò quan trọng. Kiểm soát tốt glucose máu và quản lý các yếu tố nguy cơ tim mạch giúp làm giảm biến cố suy tim cũng như tỷ lệ tử vong liên quan đến tim mạch và nâng cao chất lượng sống cho bệnh nhân ĐTĐ. Xuất phát từ các lí do trên, chúng tôi tiến hành đề tài: “Nghiên cứu tình trạng kiểm soát glucose máu và mối liên quan với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2” với 2 mục tiêu sau:
- Mô tả tình trạng kiểm soát glucose máu và đặc điểm các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2.
- Khảo sát mối liên quan giữa tình trạng kiểm soát glucose máu với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- Đối tượng nghiên cứu
Tất cả các bệnh nhân được chẩn đoán ĐTĐ típ 2 thỏa mãn tiêu chuẩn chọn bệnh bệnh và tiêu chuẩn loại trừ.
- Tiêu chuẩn chọn bệnh
– Tiêu chuẩn chẩn đoán xác định ĐTĐ: Bệnh nhân được chẩn đoán ĐTĐ theo khuyến cáo của Hiệp hội Đái tháo đường Hoa Kỳ (ADA) 2021, khi thỏa mãn ít nhất 1 trong 4 tiêu chuẩn sau:
+ Nồng độ Glucose huyết tương lúc đói (G0) ≥ 126 mg/dl ( ≥7 mmol/l) (Đói có nghĩa là không được cung cấp đường trong vòng ít nhất 8 giờ). *(1) HOẶC
+ Nồng độ Glucose huyết tương 2 giờ sau khi làm nghiệm pháp dung nạp glucose bằng đường uống (G2) ≥200 mg/dl (≥11,1 mmol/l). Nghiệm pháp dung nạp glucose phải được thực hiện theo đúng mô hình của Tổ chức Y tế Thế giới, sử dụng 75 gam glucose hòa trong nước. *(2) HOẶC
+ HbA1c ≥6,5% (48 mmol/mol). Xét nghiệm được thực hiện tại phòng xét nghiệm sử dụng phương pháp đã được phê duyệt và chuẩn hóa theo phương pháp thực hiện trong nghiên cứu DCCT. *(3) HOẶC
+ Nồng độ Glucose huyết tương bất kì trong ngày ≥ 200 mg/dl (≥11,1 mmol/l) kèm theo các triệu chứng lâm sàng điển hình của hội chứng tăng glucose máu hoặc của cơn tăng glucose máu cấp.
(*: nếu tăng glucose máu không rõ ràng thì cần lập lại xét nghiệm của cùng một mẫu máu hoặc lấy mẫu máu ở một thời điểm khác để xác định chẩn đoán).
Chẩn đoán ĐTĐ típ 2: Chẩn đoán ĐTĐ type 2 dựa theo tiêu chuẩn của nhóm nghiên cứu chiến lược về ĐTĐ típ 2 Châu Á – Thái Bình Dương năm 2005 và ADA 2021 [7],[8]:
+ Tuổi khởi phát sau 30.
+ Khởi bệnh kín đáo, triệu chứng lâm sàng không rõ ràng.
+ Cơ địa thường có béo phì.
+ Tiền sử đã hay đang ổn định glucose máu bằng chế độ ăn, thay đổi lối sống hoặc thuốc viên hạ glucose máu.
2.1.2. Tiêu chuẩn loại trừ
ĐTĐ típ 1, các loại ĐTĐ khác có nguyên nhân.
Bệnh nhân có các bệnh lí đi kèm khác ảnh hưởng lên glucose máu: bệnh to đầu chi, hội chứng Cushing, u tủy thượng thận, cường aldosteron nguyên phát…
Bệnh nhân có các bệnh nhiễm trùng, bệnh nặng khác kèm theo, bệnh nhân đang sử dụng glucocorticoid.
Những bệnh nhân mất máu cấp hoặc mạn, thiếu sắt, xuất huyết tiêu hoá, nhiễm sắc tố sắt, tán huyết, một số bệnh huyết sắc tố ảnh hưởng tới kết quả HbA1c.
Bệnh nhân từ chối tham gia nghiên cứu.
2.2. Phương pháp nghiên cứu
2.2.1. Thời gian và địa điểm nghiên cứu Nghiên cứu được tiến hành từ tháng 01/2021 đến tháng 6/2021 tại khoa Nội Nội tiết, Bệnh viện C Đà Nẵng.
2.2.2. Thiết kế nghiên cứu
Nghiên cứu mô tả cắt ngang kết hợp hồi cứu
2.2.3. Cỡ mẫu và phương pháp chọn mẫu
- Cỡ mẫu: Công thức tính cỡ mẫu:
. Trong đó:
- n: là cỡ mẫu ngẫu nhiên.
- Z: là trị số từ phân phối chuẩn, tùy thuộc vào mức tin cậy mong muốn của ước lượng. Mức tin cậy mong muốn là 95% thì Z = 1,96.
- p: là trị số mong muốn của tỷ lệ, ở đây là tỷ lệ bệnh nhân kiểm soát tốt glucose máu; chọn p = 30% (theo số liệu của chương trình Diabcare Việt Nam năm 2003, tỷ lệ bệnh nhân kiểm soát tốt glucose máu là 30%) [12].
- c: là mức sai lệch cho phép, trong nghiên cứu chọn mức sai lệch cho phép là 7%.
Từ công thức trên, chúng tôi tính được n ≈ 165.
– Phương pháp chọn mẫu: Chọn mẫu thuận tiện.
2.2.4. Các biến số nghiên cứu
– Tuổi: Dùng bộ câu hỏi phỏng vấn, ghi năm sinh bệnh nhân và tính tuổi. Đánh giá nguy cơ tim mạch tăng theo tuổi đã được chứng minh trong nhiều nghiên cứu, vì thế trong nghiên cứu này, chúng tôi chia đối tượng nghiên cứu (ĐTNC) thành 2 nhóm tuổi: không nguy cơ khi < 60 tuổi và có nguy cơ khi ≥ 60 tuổi [11].
– Giới: Chia thành 2 nhóm là nam và nữ.
– Thời gian phát hiện đái tháo đường (TGPHĐTĐ): Ghi nhận mốc thời gian bệnh nhân được chẩn đoán xác định ĐTĐ vào năm nào. Tính TGPHĐTĐ bằng cách lấy năm nghiên cứu 2021 trừ đi năm được chẩn đoán, đơn vị tính là năm. Đánh giá dựa theo các nghiên cứu lớn bệnh nhân ĐTĐ típ 2, biến chứng tim mạch thường xảy ra nhiều hơn tại thời điểm sau 10 năm. Trong nghiên cứu này, chúng tôi phân 2 nhóm: không có nguy cơ khi TGPHĐTĐ < 10 năm và có nguy cơ khi TGPHĐTĐ ≥ 10 năm [11].
– Hút thuốc lá: Dùng bộ câu hỏi để phỏng vấn và ghi nhận tình trạng hút thuốc lá. Đánh giá theo Hội Tim mạch Châu Âu/Hiệp hội nghiên cứu Đái tháo đường Châu Âu (ESC-EASD) năm 2019, phân làm 2 nhóm:
- Không hút thuốc lá: thời gian ngưng hút thuốc lá ≥ 12 tháng.
- Hút thuốc lá: đang hút hay thời gian ngưng hút thuốc lá < 12 tháng [11].
– Hoạt động thể lực: Dùng bộ câu hỏi và phỏng vấn ghi nhận có hay không có hoạt động thể lực, thời gian mỗi lần tập và số ngày tập trung bình trong 1 tuần. Đánh giá hoạt động thể lực là duy trì tập thể dục đều đặn, tối thiểu 150 phút/tuần, ít nhất 3 ngày/tuần và không quá 2 ngày liên tiếp không tập. Chúng tôi phân nhóm như sau:
+ Ít hoạt động: khi không tập luyện, tập luyện không đều đặn hay thời gian tập không đủ thời gian.
+ Có hoạt động: khi tập luyện đều đặn, đủ thời gian theo khuyến cáo [7].
– Chỉ số khối cơ thể (BMI): Dùng cân bàn SMIC có gắn thước đo chiều cao với đơn vị đo cân nặng là kilôgam và chiều cao là mét. Cách đo: bệnh nhân mặc quần áo mỏng, bỏ dép, không mang theo vật dụng trên người, bước nhẹ lên giữa bàn cân, đứng thẳng lưng, mắt nhìn thẳng về phía trước, không dựa lưng, ghi nhận chỉ số cân nặng của bệnh nhân thể hiện trên mặt đồng hồ. Sau đó, đứng thẳng lưng, điều chỉnh 2 gót chân và mông áp sát, chạm nhẹ vào mặt sau của cân, mắt nhìn thẳng về phía trước, kéo từ từ thước đo cho đến khi thước định vị chạm nhẹ và nằm ngang đỉnh đầu, ghi nhận chiều cao. Cách đánh giá:
Chỉ số khối cơ thể (BMI) được tính theo công thức:
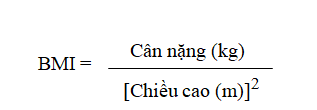
Theo khuyến cáo của Tổ chức Y tế Thế giới đề nghị cho khu vực châu Á Thái Bình Dương, chia BMI làm 2 nhóm:
- Thừa cân, béo phì: BMI ≥ 23 kg/m2.
- Không thừa cân: BMI < 23 kg/m2 [4].
- Vòng bụng: Dùng thước dây không chun giãn có chia vạch. Cách đo: bệnh nhân đứng thẳng, hai bàn chân dạng, thở đều, đo vào cuối thì thở ra để tránh co cơ, ngang qua mào chậu trước trên. Đánh giá theo tiêu chuẩn vòng bụng của người Châu Á, để chia nhóm:
Bảng 2.1. Tiêu chuẩn đánh giá VB dành cho người châu Á [4]
| Giới | VB (cm) | ||
| Tăng |
Không tăng |
||
| Nam | ≥ 90 | < 90 | |
| Nữ | ≥ 80 | < 80 | |
Huyết áp động mạch: Cho bệnh nhân ngồi nghỉ, dựa lưng ghế khoảng 10 phút trước khi đo, đo 2 tay, tối đa không quá 5 phút, lấy trung bình cộng. Cách đo: máy đo huyết áp đồng hồ hiệu ALPKA-2 (Nhật) có băng quấn tay đạt tiêu chuẩn, đặt ngang mức tim ở tư tế ngồi và mép dưới băng quấn trên lằn khuỷu 3 cm kết hợp đặt ống nghe ở vị trí động mạch cánh tay, để xác định huyết áp tâm thu và tâm trương. Chẩn đoán và phân loại tăng huyết áp dựa theo khuyến cáo của Hội Tăng huyết áp Thế giới (ISH) 2020 [23]. Chia thành 2 nhóm:
+ Không THA: HATT < 140 mmHg và HATTr < 90 mmHg.
+ THA: HATT ≥ 140 mmHg và/hoặc HATTr ≥ 90 mmHg.
Bilan lipid máu: Lấy mẫu máu tĩnh mạch của bệnh nhân buổi sáng, lúc đói (cách bữa ăn trước ít nhất 8 giờ), được thực hiện trên máy sinh hóa tự động, định lượng nồng độ các thành phần sau: Cholesterol toàn phần (TC) (mmol/L), TG (mmol/L), LDL-C (mmol/L), HDL-C (mmol/L). Công thức Friedewald tính nồng độ LDL-C theo mmol/L:
LDL-C = (TC) – (HDL-C) – (TG/2,2) [49].
Đánh giá RLLP máu theo khuyến cáo của Bộ Y tế (2014) [2].
Bảng 2.2. Đánh giá bilan lipid máu theo khuyến cáo của Bộ Y tế [2]
| Yếu tố ( đơn vị tính) | Bình thường | Bất thường |
| TC (mmol/L) | ≤ 5,2 | > 5,2 |
| TG (mmol/L) | ≤ 1,7 | > 1,7 |
| LDL-C (mmol/L) | ≤ 2,6 | > 2,6 |
| HDL-C (mmol/L) | ≥ 1,0 | <1,0 |
Chia 2 nhóm:
+ RLLP máu: ít nhất 1 trong 4 chỉ số lipid máu có giá trị bất thường.
+ Không RLLP máu: cả 4 chỉ số lipid máu ở mức bình thường.
– Mức lọc cầu thận ước tính (eGFR): Rút 2 ml máu tĩnh mạch cùng lúc với các xét nghiệm khác, gởi phòng xét nghiệm định lượng creatinine huyết thanh bằng máy tự động. Đo nồng độ creatinin huyết thanh (mg/dL) và áp dụng mức lọc cầu thận ước tính (eGFR) theo công thức MDRD (Modification of Diet in Renal Disease study):
eGFR (ml/phút/1,73 m²) = 175×(Creatinin(mg/dL))-1,154 ×(Tuổi)-0,203 × (0,742 nếu là nữ).
Chia 2 nhóm theo ESC-EASD 2019:
+ Không có nguy cơ: eGFR ≥ 60 ml/phút/1,73 m2.
+ Có nguy cơ: eGFR < 60 ml/phút/1,73 m2 [11].
– Glucose máu đói (G0) và HbA1c: Cách thực hiện: lấy 2 ml máu tĩnh mạch của bệnh nhân buổi sáng, lúc đói (cách bữa ăn trước ít
nhất 8 giờ), đựng vào ống nghiệm đã chuẩn bị, đưa đến khoa xét nghiệm thực hiện tách huyết tương và đo nồng độ bằng phương pháp so màu dùng enzyme trên máy sinh hóa tự động. Đánh giá theo khuyến cáo của ADA 2021 [7]:
Bảng 2.3. Mục tiêu kiểm soát glucose máu ở bệnh nhân ĐTĐ theo ADA 2021 [7]
| Chỉ số | Đơn vị | Kiểm soát tốt | Kiểm sát không tốt |
| G0 | mmol/L | 4,4 – 7,2 | > 7,2 hoặc < 4,4 |
| HbA1c | % | < 7 | ≥ 7 |
Nghiên cứu của chúng tôi chọn HbA1c là chỉ số được dùng để đánh giá mối liên quan với các YTNC tim mạch ở bệnh nhân ĐTĐ típ
- Vì những lý do sau:
- Nồng độ HbA1c là dự báo chính của các biến chứng vi mạch ở bệnh nhân ĐTĐ típ 2. + Nồng độ G0 không liên kết chặt chẽ với các biến chứng vi mạch như HbA1c.
- Phản ánh nồng độ glucose máu dài hạn.
- Độ biến thiên sinh học nhỏ, phản ánh mức glucose máu “thực”. Ngược lại, nồng độ G0 biến thiên rất lớn theo thời gian trong ngày ở cùng một người và giữa những đối tượng khác nhau.
- Không bị ảnh hưởng bởi các yếu tố cấp thời: stress, gắng sức…Ngược lại, nồng độ G0 dễ bị ảnh hưởng bới các yếu tố trên [21].
2.2.5. Tiến trình nghiên cứu
Bệnh nhân ĐTĐ típ 2 tại khoa Nội Nội tiết thỏa mãn tiêu chuẩn chọn bệnh và tiêu chuẩn loại trừ được mời tham gia vào nghiên cứu, sẽ lần lượt được phỏng vấn để khai thác tiền sử, thăm khám lâm sàng, làm cái xét nghiệm cần thiết, tra cứu hồ sơ bệnh án. Tất cả dữ liệu được ghi vào phiếu thu thập số liệu đã được mã hóa.
2.2.6. Xử lý số liệu
Xử lý số liệu bằng phương pháp thống kê y học với sự hỗ trợ của phần mềm SPSS 20.0 và Microsoft Excel 2016.
2.2.7. Đạo đức trong nghiên cứu
Đề tài nghiên cứu đã được thông qua Hội đồng Khoa học và Y đức của Trường Đại học Kỹ thuật Y – Dược Đà Nẵng và Bệnh viện C Đà Nẵng.
Tất cả đối tượng tham gia nghiên cứu được thông báo mục đích nghiên cứu, nội dung nghiên cứu và tự nguyện tham gia trong quá trình nghiên cứu, đối tượng có quyền từ chối tham gia nghiên cứu. Mọi thông tin của đối tượng đều được giữ bí mật và chỉ sử dụng cho mục đích nghiên cứu.
2.2.8. Sơ đồ nghiên cứu
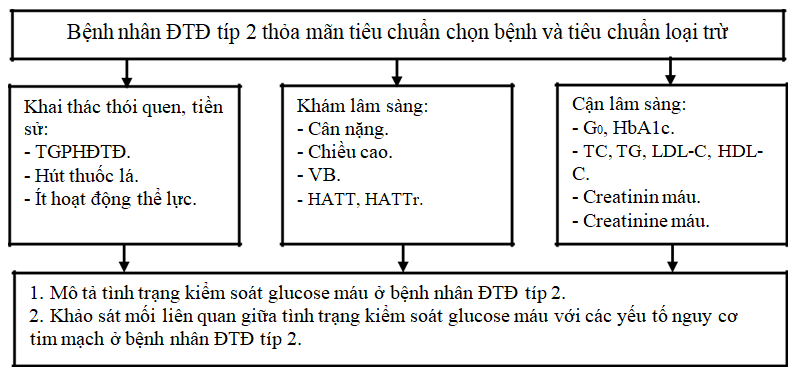
Sơ đồ 2.1. Sơ đồ nghiên cứu
3. KẾT QUẢ NGHIÊN CỨU
3.1. Tình trạng kiểm soát glucose máu và đặc điểm các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
3.1.1. Đặc điểm các yếu tố nguy cơ tim mạch ở bệnh nhân ĐTĐ típ 2
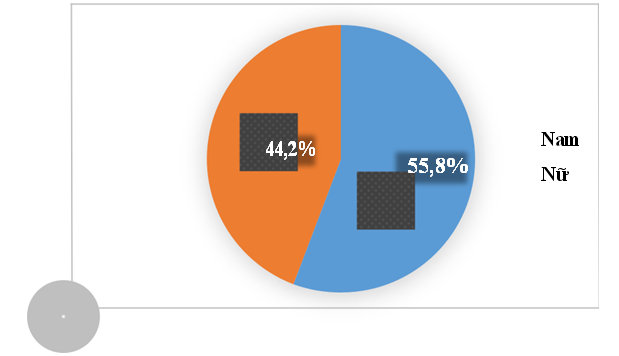
Biểu đồ 3.1. Phân bố ĐTNC theo giới tính
Nhận xét: Nhóm bệnh nhân mắc ĐTĐ típ 2 là nam giới chiếm tỷ lệ 55,8% và nữ giới chiếm 44,2%. Bảng 3.1. Phân bố ĐTNC theo các yếu tố nguy cơ tim mạch truyền thống
| YTNC | Phân nhóm | Tần số (n) | Tỷ lệ (%) | |
| Hút thuốc lá | Có | 51 | 30,9 | |
| Không | 114 | 69,1 | ||
| Ít hoạt động thể lực | Có | 41 | 24,8 | |
| Không | 124 | 75,2 | ||
Nhận xét: Nhóm bệnh nhân hút thuốc lá chiếm tỷ lệ 30,9%, nhóm bệnh nhân ít hoạt động thể lực chiếm 24,8%.
Bảng 3.2. Phân bố ĐTNC theo các yếu tố nguy cơ tim mạch về thời gian
| YTNC | Phân nhóm | Tần số (n) | Tỷ lệ (%) | TB ± ĐLC |
| Nhóm tuổi | < 60 | 21 | 12,7 | 69,19 ± 8,90 |
| ≥ 60 | 144 | 87,3 | ||
| TGPHĐTĐ | < 10 | 104 | 63,0 | 8,44 ± 8,19 |
| (năm) | ≥ 10 | 61 | 37,0 |
Nhận xét: Độ tuổi trung bình của ĐTNC là 69,19 ± 8,90 tuổi. Trong đó, nhóm bệnh nhân ≥60 tuổi chiếm tỷ lệ 87,3%, nhóm bệnh nhân <60 tuổi chiếm tỷ lệ 12,7%. TGPHĐTĐ trung bình là 8,44 ± 8,19 năm. Trong đó, nhóm có TGPHĐTĐ ≥10 năm chiếm 37%, nhóm có TGPHĐTĐ <10 năm chiếm 63%.
Bảng 3.3. Phân bố ĐTNC theo BMI và VB
| YTNC | Phân nhóm | Tần số (n) | Tỷ lệ (%) | TB ± ĐLC |
| BMI (kg/m2) | Thừa cân béo phì | 101 | 61,2 | 24,02 ± 3,24 |
| Không thừa cân | 64 | 38,8 | ||
| VB (cm) | Tăng VB | 84 | 50,9 | 87,42 ± 7,33 |
| Không tăng VB | 81 | 49,1 | ||
Nhận xét: BMI trung bình của ĐTNC là 24,02 ± 3,24 kg/m2. Trong đó, nhóm bệnh nhân thừa cân béo phì chiếm tỷ lệ 61,2%, nhóm không thừa cân béo phì chiếm 38,8% . VB trung bình là 87,42 ± 7,33 cm. Trong đó, nhóm tăng VB chiếm 50,9%, nhóm không tăng VB chiếm 49,1%.
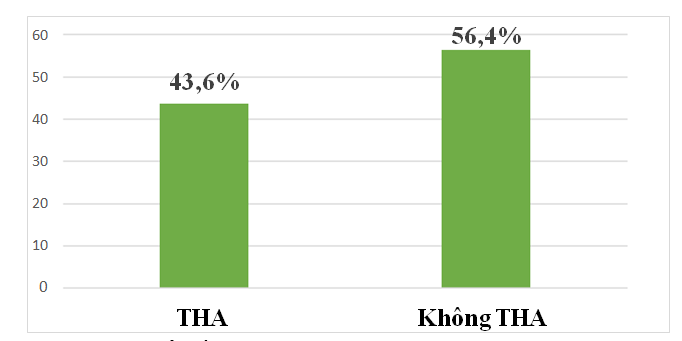
Biểu đồ 3.2. Phân bố ĐTNC theo tình trạng THA
Nhận xét: Nhóm bệnh nhân THA chiếm tỷ lệ 43,6%, nhóm bệnh nhân không THA chiếm 56,4%.
Bảng 3.4. Phân bố ĐTNC theo bilan lipid máu
| YTNC | Phân nhóm | Tần số (n) | Tỷ lệ (%) | TB ± ĐLC |
| TC (mmol/L) | Bình thường | 110 | 72,8 | 4,48 ± 1,24 |
| Bất thường | 41 | 27,2 | ||
| TG (mmol/L) | Bình thường | 79 | 52,3 | 2,03 ± 1,25 |
| Bất thường | 72 | 47,7 | ||
| LDL-C ( mmol/L) | Bình thường | 122 | 80,8 | 2,31 ± 1,31 |
| Bất thường | 29 | 19,2 | ||
| HDL-C (mmol/L) | Bình thường | 96 | 63,6 | 1,18 ± 0,35 |
| Bất thường | 55 | 36,4 | ||
Nhận xét: Giá trị trung bình của các chỉ số lipid máu lần lượt là: TC 4,48 ± 1,24 mmol/L; TG 2,03 ± 1,25 mmol/L; LDL-C 2,31 ± 1,31 mmol/L; HDL-C 1,18 ± 0,35 mmol/L.
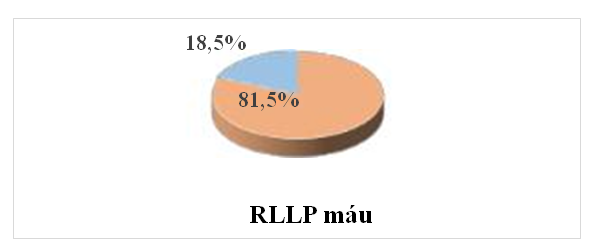
Biểu đồ 3.3. Phân bố ĐTNC theo tình trạng RLLP máu
Nhận xét: Nhóm bệnh nhân RLLP máu chiếm tỷ lệ 81,5%, nhóm bệnh nhân không RLLP máu chiếm 18,5%.
Bảng 3.5. Phân bố ĐTNC theo eGFR
| YTNC | Phân nhóm | Tần số (n) | Tỷ lệ (%) | TB ± ĐLC | |
| eGFR | < 60 | 23 | 13,9 | 86,44 ± 28,61 | |
| (ml/phút/1,73 m2) | ≥ 60 | 142 | 86,1 | ||
Nhận xét: eGFR trung bình của ĐTNC là 86,44 ± 28,61 ml/phút/1,73 m2. Trong đó, nhóm có eGFR < 60 ml/phút/1,73 m2 chiếm tỷ lệ 13,9%.
3.1.2. Tình trạng kiểm soát glucose máu
Bảng 3.6. Đặc điểm kiểm soát G0 và HbA1c của ĐTNC
| Tiêu chuẩn | Kiểm soát tốt | Không kiểm soát tốt | TB ± ĐLC | |||
| n | % | n | % | |||
| G0 (mmol/L) | 31 | 18,8 | 134 | 81,2 | 12,44 ± 6,79 | |
| HbA1c (%) | 36 | 21,8 | 129 | 78,2 | 8,88 ± 2,06 | |
Nhận xét: Chỉ số G0 trung bình của ĐTNC là 12,44 ± 6,79 mmol/L. Trong đó, nhóm bệnh nhân kiểm soát tốt G0 chiếm tỷ lệ 18,8%, nhóm bệnh nhân không kiểm soát tốt G0 chiếm 81,2%. Chỉ số HbA1c trung bình là 8,88 ± 2,06 %. Trong đó, tỷ lệ bệnh nhân kiểm soát tốt HbA1c chiếm 21,8%, tỷ lệ bệnh nhân không kiểm soát tốt HbA1c chiếm 78,2%.
3.2. Mối liên quan giữa tình trạng kiểm soát glucose máu với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
Bảng 3.7. Mối liên quan giữa tình trạng kiểm soát glucose máu và các YTNC tim mạch
| YTNC | Kiểm soát tốt | Không kiểm soát tốt | p | ||||
| n | % | n | % | ||||
| Hút thuốc lá | Không | 26 | 72,2 | 88 | 68,2 | >0,05 | |
| Có | 10 | 27,8 | 41 | 31,8 | |||
| Ít hoạt động thể | Không | 25 | 69,4 | 99 | 76,7 | >0,05 | |
| lực | Có | 11 | 30,6 | 30 | 23,3 | ||
| Nhóm tuổi | < 60 | 2 | 5,6 | 19 | 14,7 | >0,05 | |
| ≥ 60 | 34 | 94,4 | 110 | 85,3 | |||
| TGPHĐTĐ | < 10 | 31 | 86,1 | 73 | 56,6 | <0,05 | |
| (năm) | ≥ 10 | 5 | 13,9 | 56 | 43,4 | ||
| BMI | Không | 13 | 36,1 | 51 | 39,5 | >0,05 | |
| Có | 23 | 63,9 | 78 | 0,5 | |||
| Tăng vòng bụng | Không | 17 | 47,2 | 64 | 49,6 | >0,05 | |
| Có | 19 | 52,8 | 65 | 50,4 | |||
| THA | Không | 23 | 63,9 | 70 | 54,3 | >0,05 | |
| Có | 13 | 36,1 | 59 | 45,7 | |||
| RLLP | Không | 13 | 38,2 | 15 | 12,8 | <0,05 | |
| Có | 21 | 61,8 | 102 | 87,2 | |||
| eGFR < 60 | Không | 31 | 86,1 | 111 | 86,0 | >0,05 | |
| ml/phút/1,73 m2 | Có | 5 | 13,9 | 18 | 14,0 | ||
Nhận xét: Tình trạng kiểm soát glucose máu có mối liên quan với TGPHĐTĐ ≥ 10 năm và RLLP máu (p<0,05). Tình trạng kiểm soát glucose máu không có mối liên quan với giới tính, tuổi ≥60, hút thuốc lá, ít hoạt động thể lực, thừa cân béo phì, tăng VB, THA, eGFR <60 ml/phút/1,73 m2.
4. BÀN LUẬN
4.1. Tình trạng kiểm soát glucose máu và đặc điểm các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
4.1.1. Đặc điểm các yếu tố nguy cơ tim mạch
Giới: Tỷ lệ bệnh nhân ĐTĐ típ 2 là nam giới nhiều hơn so với nữ giới, cụ thể nam giới chiếm 55,8% còn nữ giới chiếm 44,2% (Biểu đồ 3.1). Kết quả này không tương đồng với một số nghiên cứu ở Việt Nam là tỷ lệ nữ giới mắc ĐTĐ thường cao hơn nam giới. Nghiên cứu của tác giả Trần Thị Trúc Linh (2016), tỷ lệ nữ giới là 85,3% còn nam giới là 14,7% [5]. Kết quả của Thạch Thị Phola (2021), 64% nữ và 36% nam [6]. Tác giả Võ Thị Ngọc Dung (2021) cũng ghi nhận tỷ lệ ĐTĐ ở nữ giới cao hơn nam giới [3]. Bệnh viện C Đà Nẵng đa phần các bệnh nhân là cán bộ công viên chức hưu trí, với số lượng cán bộ nhà nước là nam giới chiếm phần nhiều, nên đây có thể là yếu tố gây ra sự khác biệt kết quả nghiên cứu.
Tuổi: Độ tuổi trung bình của đối tượng nghiên cứu là 69,19 ± 8,90 tuổi (Bảng 3.2). Kết quả này cao hơn so với nghiên cứu của Trần Thị Trúc Linh (2016) là 65,60 ± 9,90 tuổi
Tỷ lệ bệnh nhân ≥ 60 tuổi chiếm 87,3% cao hơn so với nhóm < 60 tuổi chiếm tỷ lệ 12,7% (Bảng 3.2) và cao hơn so với nghiên cứu của Trần Thị Trúc Linh (2016), tỷ lệ bệnh nhân từ 60 tuổi trở lên chiếm 68,1% [5]. Khác biệt về độ tuổi trong nghiên cứu của chúng tôi phù hợp với xu hướng tỷ lệ bệnh ĐTĐ gia tăng cùng với tuổi theo dự đoán của Liên đoàn ĐTĐ Thế Giới [10].
Thời gian phát hiện đái tháo đường: Giá trị trung bình của TGPHĐTĐ là 8,44 ± 8,19 năm (Bảng 3.2). Thời gian này là dài hơn so với trong nghiên cứu của Thạch Thị Phola (2021) với thời gian trung bình là 6,92 ± 5,06 năm, Võ Thị Ngọc Dung (2021) là 7,26 ± 6,16 năm [3],[6]. Tỷ lệ nhóm bệnh nhân có TGPHĐTĐ ≥ 10 năm chiếm 37% (Bảng 3.2). Tỷ lệ này cao hơn so với nghiên cứu của Trần Thị Trúc Linh (2016) với 21,6% bệnh nhân có TGPHĐTĐ ≥ 10 năm [5]. TGPHĐTĐ của nghiên cứu cao hơn có lẽ do các đối tượng nghiên cứu có kiến thức tốt về bệnh, có ý thức tầm soát phát hiện sớm bệnh.
Hút thuốc lá: Tỷ lệ hút thuốc lá trong nghiên cứu là 30,9%, thấp hơn so với nhóm không hút thuốc lá (Bảng 3.1). Nghiên cứu của chúng tôi cho kết quả tương đồng so với điều tra quốc gia về YTNC năm 2008 tại Thụy Điển là 22% bệnh nhân ĐTĐ típ 2 có hút thuốc lá hay trong nghiên cứu LOD-DIABETES (2011) đánh giá các YTNC truyền thống bệnh nhân ĐTĐ típ 2, tỷ lệ hút thuốc lá chiếm 23,5% – 25% [13]. Nghiên cứu của Huỳnh Lê Thái Bảo (2021), tỷ lệ hút thuốc lá là 21,2% [1].
Ít hoạt động thể lực: Tỷ lệ ít hoạt động thể lực trong nghiên cứu là 30,3%, thấp hơn nhiều so với nhóm có hoạt động thể lực (Bảng 3.1). Kết quả này tốt hơn so với nghiên cứu của Trần Thị Trúc Linh (2016) với 67,3% ít hoạt động thể lực [5]. Nghiên cứu của Ruckert I.M. và cộng sự (2012) trên 240 bệnh nhân ĐTĐ típ 2, tỷ lệ ít hoạt động thể lực chiếm 71,2% [20]. Giải thích lí do này, đa phần các đối tượng trong nghiên cứu là cán bộ trí thức, họ nhận thức được lợi ích của việc hoạt động thể lực đều đặn đối với tình trạng bệnh của mình. Đồng thời, họ cũng là tầng lớp hưu trí, có thể dành ra nhiều thời gian cho việc hoạt động thể lực.
Chỉ số khối cơ thể và vòng bụng: Giá trị trung bình của BMI trong nghiên cứu là 24,02 3,24 kg/m2, tỷ lệ thừa cân béo phì (BMI ≥ 23 kg/m2) là 61,2% (Bảng 3.3). Trong khi đó, giá trị trung bình của VB là 87,42 ± 7,33 cm,
tỷ lệ tăng VB trong nghiên cứu là 50,9% (Bảng 3.3). Kết quả này tương đồng với nghiên cứu của Võ Thị Ngọc Dung (2021) với lần lượt BMI trung bình là 24,34 ± 3,09 kg/m2, tỷ lệ thừa cân béo phì là 66,5%, VB trung bình 82,27 ± 1,38 cm và tỷ lệ tăng VB là 45% [3].
Huyết áp động mạch: Kết quả nghiên cứu chúng tôi ghi nhận 43,6% bệnh nhân THA và 56,4% bệnh nhân không THA (Biểu đồ 3.2). Nghiên cứu của Trần Thị Trúc Linh (2016), Võ Thị Ngọc Dung (2021) tỷ lệ đạt mục tiêu huyết áp < 140/90 mmHg khá thấp, lần lượt là 40,5% và 20% [3],[5].
Lipid máu: Tỷ lệ bệnh nhân đủ tiêu chuẩn chẩn đoán RLLP máu là 81,5% (Biểu đồ 3.3). Nghiên cứu của chúng tôi cho kết quả tốt hơn so nghiên cứu của Trần Thị Trúc Linh (2016), với tỷ lệ bệnh nhân đủ tiêu chuẩn chẩn đoán RLLP máu là 89,2% [5].
Mức lọc cầu thận ước tính: Trong nghiên cứu, giá trị eGFR trung bình là 86,44 ± 28,61 ml/phút/1,73 m2, tỷ lệ bệnh nhân có eGFR < 60 ml/phút/1,73 m2 chiếm 13,9% (Bảng 3.5). Nghiên cứu của chúng tôi cho kết quả tương đồng với nghiên cứu của Võ Thị Ngọc Dung (2021), ghi nhận eGFR trung bình là 84,51 ± 2,75 ml/phút/1,73 m2 và eGFR < 60 ml/phút/1,73 m2 chiếm tỷ lệ 17,5% [3].
4.1.2. Tình trạng kiểm soát glucose máu ở bệnh nhân đái tháo đường típ 2
Trong nghiên cứu chúng tôi ghi nhận giá trị trung bình G0 là 12,44 ± 6,79 mmol/L và 81,2% bệnh nhân không kiểm soát tốt G0; HbA1c trung bình là 8,88 ± 2,06 % và 78,2% không kiểm soát tốt HbA1c (Bảng 3.6). Nghiên cứu của chúng tôi cho kết quả tương đồng so với nghiên cứu của Trần Thị Trúc Linh (2016), ghi nhận giá trị trung bình G0 là 11,29 ± 5,61 mmol/L, 74,1% không đạt mục tiêu G0; HbA1c trung bình là 8,36 ± 2,49 % và 66,4% không đạt mục tiêu HbA1c [5]. Nhiều nghiên cứu khác cũng cho thấy tỷ lệ kiểm soát tốt glucose máu ở bệnh nhân ĐTĐ típ 2 vẫn còn thấp. Các nghiên cứu của Thạch Thị Phola (2021), Võ Thị Ngọc Dung (2021), tỷ lệ kiểm soát kém HbA1c lần lượt là 60% và 55,1% [3],[6]. Trong nghiên cứu của chúng tôi, đa số đối tượng nghiên cứu là người cao tuổi, TGPHĐTĐ đã lâu nên việc kiểm soát các mục tiêu glucose máu gặp nhiều khó khăn.
4.2. Mối liên quan giữa tình trạng kiểm soát glucose máu với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
Nghiên cứu của chúng tôi ghi nhận có mối liên quan giữa TGPHĐTĐ ≥10 năm và RLLP máu với tình trạng kiểm soát glucose máu ở bệnh nhân ĐTĐ típ 2 có ý nghĩa thống kê (p <0,05) và không có liên quan với giới tính, tuổi ≥60, hút thuốc lá, ít hoạt động thể lực, thừa cân béo phì, tăng VB, THA, eGFR <60 ml/phút/1,73 m2 với tình trạng kiểm soát glucose máu ở bệnh nhân ĐTĐ típ 2 không có ý nghĩa thống kê (p > 0,05) (bảng 3.7).
Kết quả nghiên cứu của chúng tôi cũng tương đồng với nghiên cứu của một số tác giả khác. Theo Thạch Thị Phola (2021) ghi nhận có mối liên quan giữa TGPHĐTĐ với tình trạng kiểm soát glucose máu (p <0,05) [6]. Tương tự, Võ Thị Ngọc Dung (2021), khi so sánh với nhóm kiểm soát tốt glucose máu thì nhóm không kiểm soát tốt có TGPHĐTĐ dài hơn [3]. Đồng thời, nghiên cứu của Võ Thị Ngọc Dung (2021) cũng ghi nhận có mối liên quan giữa RLLP máu và tình trạng kiểm soát glucose máu (p <0,05) và không có mối liên quan giữa eGFR < 60 ml/phút/1,73m2 với tình trạng kiểm soát glucose máu (p > 0,05) [3].
Mặc khác, kết quả nghiên cứu của chúng tôi cũng có một vài đặc điểm khác với kết quả nghiên cứu của một số tác giả khác. Nghiên cứu của Thạch Thị Phola (2021) ghi nhận có mối liên quan giữa ít hoạt động thể lực với tình trạng kiểm soát glucose máu (p <0,05) [6]. Hoạt động thể lực đóng vai trò quan trọng giúp kiểm soát glucose máu và liên quan với biến chứng tim mạch trên bệnh nhân ĐTĐ. Phân tích gộp trên nhiều nghiên cứu cho thấy, nhóm có thời gian hoạt động thể lực kéo dài >150 phút mỗi tuần làm giảm đến 0,9% HbA1c so với nhóm hoạt động thể lực < 150 phút mỗi tuần chỉ giảm được 0,4% HbA1c [11].
5. KẾT LUẬN
5.1. Tình trạng kiểm soát glucose máu và đặc điểm các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
Đặc điểm các YTNC tim mạch ở ĐTNC là: Nhóm bệnh nhân là nữ giới chiếm 44,2%; Bệnh nhân hút thuốc lá chiếm tỷ lệ 30,9%; Bệnh nhân ít hoạt động thể lực chiếm 24,8%; Độ tuổi trung bình của ĐTNC là 69,19 ± 8,90 tuổi, trong đó nhóm bệnh nhân ≥ 60 tuổi chiếm tỷ lệ 87,3%; TGPHĐTĐ trung bình là 8,44 ± 8,19 năm, trong đó nhóm có TGPHĐTĐ ≥ 10 năm chiếm 37%; BMI trung bình là 24,02 ± 3,24 kg/m2, trong đó nhóm bệnh nhân thừa cân béo phì chiếm tỷ lệ 61,2%; VB trung bình là 87,42 ± 7,33 cm,trong đó, nhóm tăng VB chiếm 50,9%; Nhóm bệnh nhân THA chiếm tỷ lệ 43,6%; Giá trị trung bình của các chỉ số lipid máu lần lượt là: TC 4,48 ± 1,24 mmol/L, TG 2,03 ± 1,25 mmol/L, LDL-C 2,31 ± 1,31 mmol/L, HDL-C 1,18 ± 0,35 mmol/L, bệnh nhân RLLP máu chiếm tỷ lệ 81,5%; eGFR trung bình là 86,44 ± 28,61 ml/phút/1,73 m2, trong đó nhóm có eGFR <60 ml/phút/1,73 m2 chiếm tỷ lệ 13,9%.
Tình trạng kiểm soát glucose máu: Chỉ số G0 trung bình của ĐTNC là 12,44 ± 6,79 mmol/L, trong đó nhóm bệnh nhân kiểm soát tốt G0 chiếm tỷ lệ 18,8% và nhóm bệnh nhân không kiểm soát tốt G0 chiếm 81,2%; Chỉ số HbA1c trung bình là 8,88 ± 2,06 , trong đó tỷ lệ bệnh nhân kiểm soát tốt HbA1c chiếm 21,8% và tỷ lệ bệnh nhân không kiểm soát tốt HbA1c chiếm 78,2%.
5.2. Mối liên quan giữa tình trạng kiểm soát glucose máu với các yếu tố nguy cơ tim mạch ở bệnh nhân đái tháo đường típ 2
Mối liên quan giữa TGPHĐTĐ ≥ 10 năm và RLLP máu với tình trạng kiểm soát glucose máu ở bệnh nhân ĐTĐ típ 2 có ý nghĩa thống kê (p < 0,05).
Mối liên quan giữa các yếu tố nguy cơ tim mạch: giới tính, tuổi ≥ 60, hút thuốc lá, ít hoạt động thể lực, thừa cân béo phì, tăng VB, THA, eGFR < 60 ml/phút/1,73 m2 với tình trạng kiểm soát glucose máu ở bệnh nhân ĐTĐ típ 2 không có ý nghĩa thống kê (p > 0,05).
TÀI LIỆU THAM KHẢO
- Huỳnh Lê Thái Bão (2021), “Một số yếu tố nguy cơ tim mạch theo mục tiêu khuyến cáo điều trị của ESC-EASD 2019 ở bệnh
- nhân đái tháo đường típ 2 điều trị ngoại trú tại Trung tâm Y tế huyện Cư Jut, Đắc Nông năm 2020”, Tạp chí Nội tiết và Đái tháo đường, (44), tr. 25-32.
- Bộ Y tế (2014), Hướng dẫn chẩn đoán và điều trị các bệnh lý nội tiết-chuyển hóa, số 3879/QĐ-BYT.
- Võ Thị Ngọc Dung (2021), “Khảo sát tình hình kiểm soát bệnh nhân Đái tháo đường típ 2 tại Bệnh viện Đa khoa Sài Gòn Thành phố Hồ Chí Minh”, Tạp chí Nội tiết và Đái Tháo Đường, (46), tr. 226-231
- Hội Nội Tiết và Đái tháo đường Việt Nam (2016), “Phụ lục 2-Tiêu chuẩn chẩn đoán thừa cân, béo phì dựa vào BMI và số đo vòng eo áp dụng cho người người trưởng thành châu Á”, Chẩn đoán và điều trị một số bệnh nội tiết-chuyển hóa, Nhà xuất bản Y học, tr. 244.
- Trần Thị Trúc Linh (2016), Nghiên cứu mối liên quan giữa biểu hiện tim với mục tiêu theo khuyến cáo ESC-EASD ở bệnh nhân đái tháo đường típ 2 có tăng huyết áp, Luận án Tiến sĩ Y học, Trường Đại học Y dược Huế
- Thạch Thị Phola, “Tỷ lệ đạt mục tiêu kiểm soát đường huyết trên bệnh nhân Đái tháo đường típ 2 tại phòng khám Nội tiết Bệnh viên Đa khoa Hoàn Mỹ Cửu Long”, Tạp chí Nội tiết và Đái tháo đường, (45), tr. 24-31.
- American Diabetes Association (2021), “Standards of Medical care in diabetes – 2021”, Diabetes care, 43(1), pp. S1-S232.
- Asian-Pacific Type 2 Diabetes Policy Group (2005), Type 2 Diabetes-Practical Targets and Treatments, Published by the International Diabetes Institute (IDI), Melbourne, Australia, and In Vivo Communications (Asia) Pte Limited, Singapore, Fourth edition, pp. 1-58.
- Bruce W. B. (2009), Defining the importance of daily glycemic control and implications for type 2 diabetes management, Atlanta Diabetes Associates, 121(5), pp. 82-93.
- Cho N.H., Shaw J.E, Karuranga S., et al (2018), “IDF Diabetes Atlas: Global estimates of diabetes prevalence for 2017 and projections for 2045”, Diabetes Research and Clinical Practice, (138), pp. 271-281.
- Cosentino F., Grant P.J., Aboyans V., et al (2020), 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD, Eur Heart J, 41(2), pp. 255-323.
- Diabcare-Asia (2003), A survey-Study on Diabetes Manageenzymt Complication Status in Asian Countries, Vietnam, pp. 43- 45.
- Gomez-Marcos M.A., Recio-Rodriguez J.I., Patino-Alonso M.C., et al (2011), “Yearly evolution of organ damage markers in diabetes or metabolic syndrome: data from the LOD-DIABETES study”, Cardiovascular Diabetology, 10, pp. 90-99.
- The ADVANCE Collaboration Group (2008), “Intensive blood glucose control and vascular outcome in patient with type 2 diabetes”, New England journal of medicine, 358(24), pp. 2560-2572.
- Gulsin Gaurav , Lavanya Athithan, Perry P. McCann (2019), “Diabetic cardiomyophathy: prevalence, determinants and potential treatments”, Therapeutic Advances in Endocrinology and Metabolism, (10), pp. 1-21.
- Livingstone SJ, Looker HC, Hothersall EJ, et al. (2012), “Risk of cardiovascular disease and total mortality in adults with type 1 diabetes: Scottish registry linkage study”, PLoS Med ;9:e1001321. doi: 10.1371/journal.pmed.1001321.
- Martín-Timón I., Sevillano-Collantes C., Segura-Galindo A., Cañizo-Gómez F.J. (2014), “Type 2 diabetes and cardiovascular disease: Have all risk factors the same strength?”, World Journal of Diabetes; 5(4), pp. 444-470.
- Miller RG, Costacou T, Orchard TJ.(2019), “Risk factor modeling for cardiovascular disease in type 1 diabetes in the Pittsburgh Epidemiology of Diabetes Complications (EDC) study: a comparison with the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications Study (DCCT/EDIC)”, Diabetes, (68), pp. 409-419.
- Paneni F, Beckman JA, Creager MA, Cosentino F. (2013), “Diabetes and vascular disease: pathophysiology, clinical consequences, and medical therapy: part I”, European Heart Journal, (34), pp. 2436-2446.
- Ruckert I.M., Maier W., Mielck A., et al (2012), “Personal attributes that influence the adequate management of hypertension and dyslipidemia in patients with type 2 diabetes. Results from the DIAB-CORE Cooperation”,Cardiovascular Diabetology, 11, 120-135.
- Sacks D.B. (2011), A1C Verus Glucose Testing: A comparison, Diabetes Care, 34(2), pp. 518-523.
- Stratton I.M., Adler A.I., Neil A.W., Matthews D.R. et al (2000), Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study, BMJ, Volume 321, pp. 405-412.
- Unger , Borghi C., Charchar F., et al (2020), “2020 International Society of HypertensionGlobalHypertension Practice Guidelines”, Clinical Practice Guidelines, 75, pp. 1334-1357.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



