METFORMIN TRONG ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TYP2 MẮC COVID-19 CÁCH NHÌN MỚI TRONG ĐẠI DỊCH COVID-19
Đinh Trung Hòa, Trần Thị Thanh Hóa, Lê Đình Tuân
Bệnh viện Nội tiết Trung ương, Học viện Quân y 103
DOI: 10.47122/vjde.2022.52.2
SUMMARY
New perspective in using metformin for treatment of type 2 diabetic patients during the COVID-19 pandemic
Diabetes mellitus (DM) is a chronic disease characterized by disturbances in metabolism and blood sugar regulation due to absolute or relative insulin deficiency. The disease has many different forms, with type 1 diabetes mellitus (T1 diabetes) and type 2 diabetes mellitus (T2 diabetes mellitus) being the two most common. Type 1 diabetes results from autoimmune destruction of insulin-producing pancreatic β-cells, whereas Type 2 diabetes results from a combination of defective β-cell insulin secretion and insulin resistance. The global burden of diabetes is increasing every year, with a prevalence of 9.3% of the population or 463 million people worldwide. People with diabetes usually have co-morbidities and long-term complications, including obesity, hypertension, vascular disease, proinflammatory conditions, and cardiovascular disease.
In the last three years, the COVID-19 pandemic, after being first detected in Wuhan, has rapidly spread to all countries and continents in the world, including Vietnam. Covid-19 has caused the death of tens of millions of people all around the world; among those who died, the proportion of diabetic patients with hypertension accounted for the highest rate. Therefore, some studies on the early use of Metformin in diabetic patients with mild and moderate Covid-19 will reduce mortality, chronic inflammatory factors, and macrovascular and microvascular events. Reduced length of hospital stay in the metformin group compared with the non-metformin group. Metformin should not be used in diabetic patients with severe Covid-19 requiring mechanical ventilation because it will increase the risk of ketoacidosis, lactic acidosis, and death nearly twice as much as in the group not using Metformin. In addition to the benefits of metformin mentioned above, carefully pay attention to the contraindications such as acidosis, renal failure with glomerular filtration rate <30mL/min, liver failure, and conditions causing cellular hypoxia such as respiratory failure due to COVID-19.
Key words: Metformin, COVID-19, DM
TÓM TẮT
Đái tháo đường (ĐTĐ) là một bệnh mãn tính, có đặc trưng bởi tính chất rối loạn chuyển hóa và điều hòa đường máu do tình trạng thiếu hụt insulin tuyệt đối hoặc tương đối. Căn bệnh này bao gồm nhiều thể khác nhau, với đái tháo đường týp 1 (ĐTĐ T1) và đái tháo đường đường týp 2 (ĐTĐ T2) là hai dạng phổ biến nhất. ĐTĐ T1 hình thành do sự phá hủy tự miễn của các tế bào β tuyến tụy sản xuất insulin, trong khi ĐTĐ T2 là kết quả của sự kết hợp giữa khiếm khuyết bài tiết insulin của tế bào β và sự đề kháng insulin. Gánh nặng toàn cầu về bệnh đái tháo đường đang gia tăng hàng năm, với tỉ lệ 9.3% dân số tương đương với 463 triệu người mắc bệnh trên toàn thế giới. Người mắc đái tháo đường thường đồng mắc các bệnh lý khác và các biến chứng lâu dài, bao gồm béo phì, tăng huyết áp, bệnh lý mạch máu, các tình trạng tiền viêm và bệnh lý tim mạch.
Trong 3 năm gần đây, đại dịch COVID-19sau khi được phát hiện đầu tiên tại Vũ Hán đã nhanh chóng lan dần trên tất cả các Quốc gia và châu lục trên thế giới trong đó có Việt Nam. COVID-19 đã gây tử vong cho hàng chục triệu người trên toàn thế giới, trong số những bệnh nhân tử vong thì tỷ lệ bệnh nhân mắc bệnh Đái tháo đường tăng huyết áp chiếm tỷ lệ cao nhất. Do vậy một số các nghiên cứu về việc sử dụng sớm Metformin cho bệnh nhân đái tháo đường mắc COVID-19 ở thể nhẹ và vừa sẽ làm giảm được tỷ lệ tử vong, giảm các yếu tố viêm mạn tính, giảm các biến cố mạch máu lớn và mạch máu nhỏ.Không nên sử dụng Metformin ở nhóm bệnh nhân Đái tháo đường mắc COVID-19 nặng phải thở máy tìnhvì sẽ tăng nguy cơ tăng nhiễm toan xeton, nhiễm toan lactic, tử vong gần gấp hai lần so với nhóm không sử dụng Metformin. Bên cạnh những lợi ích của metformin được nêu trên thì phải lưu ý về những chống chỉ định như nhiễm toan, suy thận với mức lọc cầu thận < 30mL/min, suy gan, các tình trạng gây thiếu oxy tế bào như suy hô hấp trong COVID-19.
Từ khoá : Metformin, COVID-19, ĐTĐ típ 2
Tác giả liên hệ: BS. Đinh Trung Hòa
Email: [email protected]
Ngày nhận bài: 15/03/2022
Ngày phản biện khoa học: 20/03/2022
Ngày duyệt bài: 30 /03/2022
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một bệnh mãn tính, có đặc trưng bởi tính chất rối loạn chuyển hóa và điều hòa đường máu do tình trạng thiếu hụt insulin tuyệt đối hoặc tương đối. Căn bệnh này bao gồm nhiều thể khác nhau, với đái tháo đường týp 1 (ĐTĐ T1) và đái tháo đường đường týp 2 (ĐTĐ T2) là hai dạng phổ biến nhất. ĐTĐ Ty1 hình thành do sự phá hủy tự miễn của các tế bào β tuyến tụy sản xuất insulin, trong khi ĐTĐ Típ 2 là kết quả của sự kết hợp giữa khiếm khuyết bài tiết insulin của tế bào β và sự đề kháng insulin [1].
Gánh nặng toàn cầu về bệnh đái tháo đường đang gia tăng hàng năm, với tỉ lệ 9.3% dân số tương đương với 463 triệu người mắc bệnh trên toàn thế giới [2].
Người mắc đái tháo đường thường đồng mắc các bệnh lý khác và các biến chứng lâu dài, bao gồm béo phì, tăng huyết áp, bệnh lý mạch máu, các tình trạng tiền viêm và bệnh lý tim mạch [3,4].
2. TÌNH HÌNH MẮC COVID-19 TRÊN THẾ GIỚI VÀ Ở VIỆT NAM
Vào tháng 9 năm 2019, sau khi ghi nhận một ca viêm phổi không điển hình với SARS-COV-2, thì COVID-19 đã nhanh chóng lây lan trên khắp thế giới, ảnh hưởng đến hơn 200 quốc gia và vùng lãnh thổ, và trở thành đại dịch thứ 4 trong 20 năm đầu thế kỷ 21 sau khi được WHO công bố vào tháng 3 năm 2020. Tính tới nay thì đã có hơn 220 triệu ca nhiễm đã được xác định, hơn 4.5 triệu ca tử vong trên toàn cầu [5]. Trong thời gian đầu của đại dịch, Việt Nam ta với những chủ trương nhanh chóng và kịp thời đã ngăn chặn được những làn sóng đầu tiên của COVID-19. Tuy nhiên, với sự xuất hiện của biến chủng Delta với sức lây lan nhanh, số ca nhiễm COVID-19 đang tăng lên hàng ngày, và tới thời điểm hiện tại đã ghi nhận hơn 585.051 ca nhiễm ở nước ta [5].
Mức độ nặng của COVID-19 có thể rất khác nhau trên từng cá thể mỗi người, từ không triệu chứng, đến những triệu chứng nhẹ giống cúm mùa như hắt hơi, xổ mũi, mất mùi, mất vị giác, rồi đến tình trạng nặng hơn là viêm phổi, suy hô hấp và tử vong. Những bệnh nhân đái tháo đường vô hình dung là một trong những nhóm dễ bị tổn thương nhất trong mỗi đợt đại dịch xảy ra với tỉ lệ tử vong và biến chứng rất cao như trong dịch cúm A (H1N1) [6], đại dịch SARS [7], và đại dịch MERS [8].
Trong một thế giới không có đại dịch thì người bệnh đái tháo đường cũng đã có tỷ lệ nhập viện do nhiễm trùng cao hơn rất nhiều so với người bình thường trong một nghiên cứu của Luk và cộng sự tại Hong Kong [9].
Khi những đợt sóng COVID-19 đầu tiên tấn công vào nước Mỹ, một nghiên cứu trên 5700 bệnh nhân COVID-19 nhập viện tại 12 cơ sở y tế ở New York đã chỉ ra rằng ĐTĐ là bệnh nền đi kèm phổ biến thử 3 với 33.8% bệnh nhân sau tăng huyết áp (56.6%) và béo phì (41,7%) [10].
Sự liên quan giữa bệnh đái tháo đường và COVID-19 là rất phức tạp, mang tính chất hai chiều. Một mặt, đái tháo đường được xem là một trong những yếu tố nguy cơ khiến tình trạng COVID-19 nặng lên.
Một số yếu tố thường gặp trong người bệnh đái tháo đường góp phần không hề nhỏ vào nguy cơ này như tuổi già, tình trạng tiền viêm và dễ đông máu, đường huyết cao và các bệnh lý nền kèm theo (tăng huyế áp, bệnh tim mạch, bệnh thận mãn tính và béo phì).
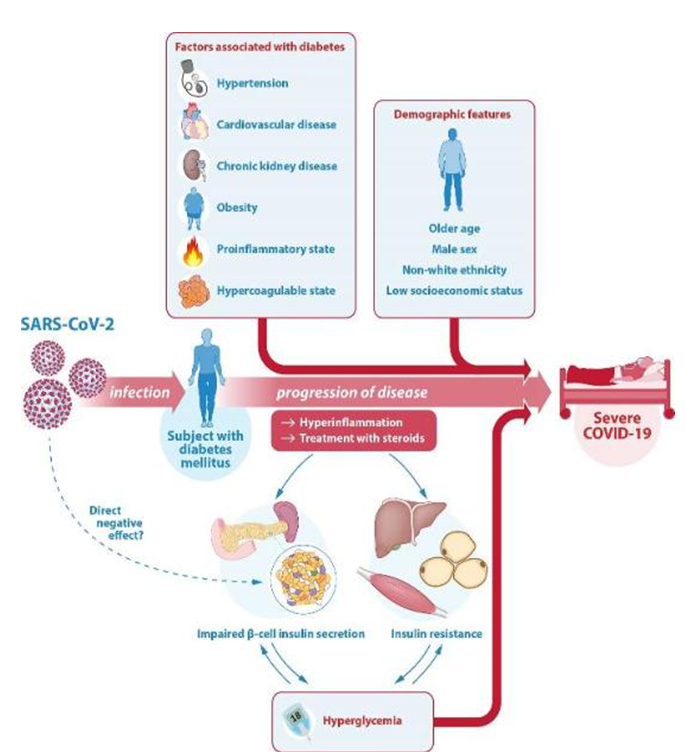
Mặc khác, nhiễm trùng COVID-19 thể nặng kèm theo việc sử dụng các steroid, có tác động tiêu cực đến bệnh đái tháo đường, dẫn đến tình trạng tăng đường huyết khó kiểm soát do tăng đề kháng insulin và giảm chức năng bài tiết của tế bào β. Ngược lại, việc kiểm soát đường huyết kém lại ảnh hưởng xấu đến quá trình điều trị COVID-19 [11]. Những con số thì không biết nói dối, vậy đâu sẽ là giải pháp cứu cánh cho người bệnh đái tháo đường trong thời kì khủng hoảng đại dịch. Liệu một thoại thuốc lâu đời gần nhất trong các nhóm thuốc giảm đường huyết với một cách nhìn mới có thể là chiếc phao cứu sinh cho người bệnh đái tháo đường?
3. THUỐC METFORMIN TRONG ĐIỀU TRỊ BỆNH ĐÁI THÁO ĐƯỜNG
Metformin từ lâu đã được lựa chọn cho thuốc điều trị đầu tay để kiểm soát đường huyết bệnh nhân ĐTĐ týp 2. Metformin có nguồn gốc từ giống thực vật Galega officinalis, một loại cây thảo dược ở châu Âu được tìm thấy rất giàu guanidine và được chứng minh làm giảm đường máu vào những năm 1918 [12] . Vào những năm 20 của thế kỷ trước, các dẫn xuất của guanidine đã được tổng hợp và một số đã được sử dùng để chữa bệnh ĐTĐ. Tuy nhiên đến những năm 30, với sự gia tăng độ phổ biến của Insulin và do nhiều độc tính nên các hợp chất này đã ngừng sản xuất. Phải đến 10 năm sau thì metformin lại được phát hiện trong quá trình tìm kiếm các chất chống bệnh sốt rét. Trong các thử nghiệm lâm sàng khi đó, metformin cho thấy sự hữu ích khi điều trị bệnh cảm cúm và đôi khi còn hạ đường máu [13,14,15].

Những tính chất này đã được bác sỹ người Pháp Jean Sterne theo đuổi nghiên cứu trong nhiều năm và đem vào sử dụng để điều trị ĐTĐ năm 1957 [16]. Khả năng của metformin trong việc chống lại sự đề kháng insulin và giải quyết tình trạng tăng đường huyết khởi phát ở người lớn mà không tăng cân hoặc tăng nguy cơ hạ đường huyết dần dần thu thập được sự tin cậy ở châu Âu, và sau khi nghiên cứu chuyên sâu, metformin đã được đưa vào Hoa Kỳ vào năm 1995 [17].
Lợi ích tim mạch lâu dài của metformin đã được xác định bởi nghiên cứu UKPDS vào năm 1998, đưa ra cơ sở lý luận mới để áp dụng metformin như liệu pháp ban đầu nhằm kiểm soát tình trạng tăng đường huyết ở bệnh đái tháo đường týp 2 [18]. Trong rất nhiều năm, nhiều nghiên cứu về dược động học, dược lực học, hiệu quả lâm sàng và cơ chế tế bào của metformin đã cho thấy rằng cùng với hiệu quả chi phí, tỷ lệ giữa lợi ích và rủi ro nghiêng về lợi ích đã giúp metformin trở thành thuốc điều trị đầu tay trong các hướng dẫn điều trị của các tổ chức trên thế giới [19,20]. Metformin đã trở thành thuốc hạ đường huyết được kê toa nhiều nhất trên thế giới và đã được đưa vào danh sách thuốc thiết yếu của Tổ chức Y tế Thế giới (WHO) [21].

Bên cạnh những tác dụng kinh điểm đã được nghiên cứu về metformin như tăng hấp thụ đường ở ngoại vi, giảm sản xuất đường tại gan, giảm ly giải mỡ, giảm đề kháng insulin tại gan và mô cơ. Tuy các cơ chế phân tử để giải thích cho tác dụng cân bằng đường trong cơ thể chưa được hiểu hoàn toàn nhưng có thể bao gồm việc kích hoạt con đường AMP-activated protein kinase (AMPK) [22], mặc dù đã có chứng minh việc tác dụng liều cao của metformin lên quá trình tổng hợp đường tại gan là không phụ thuộc vào việc kích hoạt AMPK [23]. Việc tìm ra sự liên quan đến AMPK, qua các nghiên cứu thực nghiệm và lâm sàng đã vén ra một lợi ích tiềm năng của metformin không chỉ trong điều trị bệnh đái tháo đường. Một trong những tác dụng đấy chính là khả năng chống viêm trên nhiều loại tế bào [24,25].
Trong một nghiên cứu của Vasamsetti và cộng sự đề xuất rằng metformin ức chế sự biệt hóa của bạch cầu đơn nhân thành đại thực bào bằng cách giảm hoạt động của Signal transducer and activator of transcription 3 (STAT3) bằng cách tăng hoạt hóa của AMPK (Hình 3). Hơn nữa, ức chế STAT3 còn làm giảm sản xuất các cytokines tiền viêm như TNF-α [26].Ngoài ra, nhiều nghiên cứu sử dụng các tế bào động vật cũng như tế bào người cho thấy metformin giúp ngăn chặn tăng đường huyết liên quan đến viêm mức độ thấp thông qua ức chế Nuclear factor kappa B (NF-κB) ở những tế bào khác nhau phụ thuộc hay không phụ thuộc AMPK. Ức chế NF-κB bởi AMPK làm giảm các yếu tố tiền viêm cytokines như interleukin 1β, interleukin 6 and tumor necrosis factor alfa (TNFα). Mặt khác metformin còn giúp tăng cường bài tiết các cytokines chống viêm như IL-4 và IL-10. Metformin cũng cho thấy có khả năng ức chế tình trạng viêm mãn tính gián tiếp thông qua cải thiện độ nhạy insulin, kiểm soát đường huyết, giảm cân và cải thiện rối loạn lipid máu do ĐTĐ [27, 28, 29, 30].
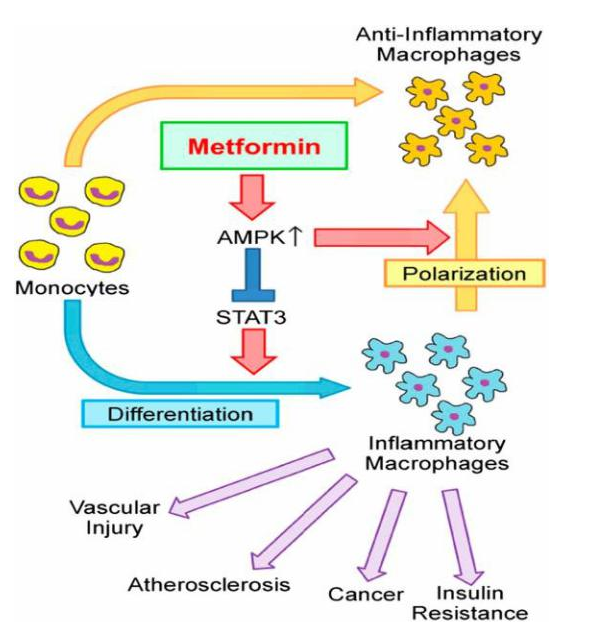
Đánh giá tác dụng chống viêm của metformin trên những người bệnh tiền đái tháo đường và ĐTĐ Typ2 cho thấy sự giảm nồng độ insulin huyết tương, giảm kháng nguyên plasminogen activator type 1 (PAI-1), giảm CRP và fibrinogen [31].Với tình hình dịch COVID-19 phức tạp, càng ngày càng lan rộng và ảnh hưởng nặng nề đến dân số ĐTĐ trên thế giới, liệu những tính năng ít được nhắc đến của metformin bên trên có phần nào giúp đỡ được người bệnh ĐTĐ mắc COVID-19.
4. MỘT SỐ DỮ LIỆU NGHIÊN CỨU ĐIỀU TRỊ METFORMIN Ở BN ĐTĐ MĂC COVID-19
Trong một nghiên cứu mới đây của Đại học Alabama tại bệnh viện Birmingham, 25326 người bệnh mắc COVID-19, trong đó có 5865 bệnh nhân ĐTĐ phần lớn ĐTĐ týp 2, chỉ ra rằng những bệnh nhân sử dụng metformin trước khi được chẩn đoán COVID-19 giảm được tỷ lệ tử vong đáng kể (OR 0.33; 95% CI 0.13–0.84; p=0.0210) không phụ thuộc vào giới tính, sắc tộc, tôn giáo, bệnh nền kèm theo [32].
Phân tích Meta-analysis của 21 nghiên cứu 724,371 bn Đái tháo đường typ2 điều trị Metformin và không ĐT metformin làm giảm được các biến cố tim mạch 17%.
Phân tích Meta-analysis metformin điều trị cho bn suy tim bị đái tháo đường và suy tim không bị ĐTĐ của 9 nghiên cứuở 34.504 ĐTĐ và HF 6.624 sử dụng Metformin>1 năm, metformin làm giảm được tử vong do mọi nguyên nhân chiếm 20% .
Metformin làm giảm các chỉ số viêm mạn tính, qua phân tích Meta-analysis của 13 Nc RCTs, n=1,776 Bn đái tháo đường typ 2 Metformin giảm các yếu tố viêm như, Crp,TNF α, IL6, (NFKB, partly via AMPK).
Sử dụng Metformin ở thể sớm giảm nguy cơ tử vong và nguy cơ nhập viện ở nhóm Bn đái tháo đường mắc covit -19 được 38% so với nhóm ĐTĐ mắc Covid-19 không sử dụng metformin qua phân tích Meta-nanlysis ở 5 nghiên cứu( Kow & Hasan, J Med Virol 2021, 93, 895-7).
Sử dụng Metformin sớm giảm tỷ lệ tử vong không liên quan đến tuổi, tôn giáo,giới tính, BMI, Huyết áp,sắc tộc, insulin, HbA1c.
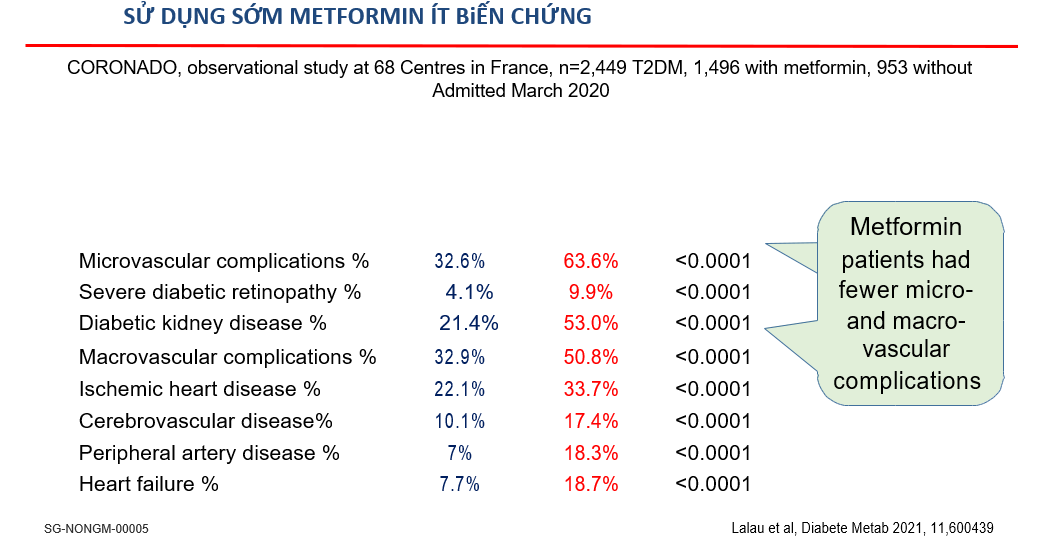
Sử dụng Metformin thời gian dài và sớm hơn 6 ngày làm giảm tỷ lệ tử vong biến cố tim mạch, theo dõi 28 ngày tỉ lệ tử vong ở nhóm không sử dụng Metformin là 50%, còn nhóm sử dụng metformin tỉ lệ tử vong giảm chỉ có 20% ở 68 trung tâm tại Pháp, n=2,449 T2DM, 1,496 sử dụng metformin, 953 không sử dụng Metformin tháng 3 năm 2020.
Nghiên cứu CORONADO tại 68 trung tâm y tế tại Pháp với 2449 bệnh nhân ĐTĐ typ2 trong đó 1496 bệnh nhân sử dụng metformin chỉ ra rằng, sau 28 ngày theo dõi bệnh nhân không sử dụng metformin thì tỷ lệ tử vong chiếm tới 28.6% , trong khi đóbệnh nhân có sử dụng metformin thì có tỷ lệ tử vong giảm còn 16% (OR 0.71; 95% CI 0.53-0.93; p<0.0001) [33]. Ngoài ra nghiên cứu này còn cho thấy nhóm sử dụng metformin có ít các biến chứng mạch máu lớn, mạch máu nhỏ cũng như thời gian ra viện sớm hơn so với nhóm không dùng metformin [34]. Cân nhắc đến tác động tàn phá của đại dịch COVID-19, từ những bằng chứng bên trên, đã củng cố hơn vị trí của metformin trong số các nhóm thuốc điều trị ĐTĐ để phòng ngừa cho người bệnh ĐTĐ T2 và/hoặc béo phì trước khi phơi nhiễm COVID-19. Trong trường hợp mới mắc COVID-19 và ở người bệnh COVID-19 thể nhẹ và vừa, metformin có vẻ đem lại rất nhiều lợi ích cho người bệnh, vậy đối với trường hợp COVID-19 thể nặng, liệu metformin còn được coi là lựa chọn trong việc kiểm soát đường huyết?
Trong một nghiên cứu hồi cứu trên 110 bệnh nhân ở Trung Quốc trong đợt dịch COVID-19 đầu tiên, một kết quả khá là bất ngờ với nhóm bệnh nhân COVID-19 thể nặng có sử dụng metformin cho thấy họ phải trải qua các tình trạng nặng hơn so với nhóm không sử dụng (28.6% (16/56) vs. 7.4% (4/54), P = 0.004) [35].
Trong một nghiên cứu khác trên 1213 bệnh nhân ĐTĐ mắc COVID-19 tại tỉnh Hồ Bắc, Trung Quốc chỉ ra rằng nguy cơ nhiễm toan tăng cao hơn rất nhiều ở nhóm bệnh nhân sử dụng metformin liều cao, có mức lọc cầu thận thấp và COVID-19 thể nặng [36].
Những con số này khiến ta phải hết sức cẩn trọng khi sử dụng metformin trong quá trình điều trị COVID-19 và phải lưu ý về những chống chỉ định như nhiễm toan, suy thận với mức lọc cầu thận < 30mL/min, suy gan, các tình trạng gây thiếu oxy tế bào như suy hô hấp trong COVID-19 [37].
 5. KẾT LUẬN
5. KẾT LUẬN
- Sử dụng sớm Metformin cho bệnh nhân đái tháo đường mắc Covid-19 ở thể nhẹ và vừa sẽ làm giảm được tỷ lệ tử vong, giảm các yếu tố viêm mạn tính, giảm các biến cố mạch máu lớn và mạch máu nhỏ.
- Giảm thời gian nằm viện ở nhóm có sử dụng metformin so với nhóm không sử dụng metformin.
- Không nên sử dụng Metformin ở nhóm bệnh nhân Đái tháo đường mắc Covid-19 nặng phải thở máy tìnhvì sẽ tăng nguy cơ tăng nhiễm toan xeton, nhiễm toan lactic, tử vong gần gấp hai lần so với nhóm không sử dụng Metformin.
Thận trọng khi sử dụng Metformin khi có Covid-19.
- Mất nước
- Giảm PH máu
- Mức lọc cầu thận eGFR <30 mL/min/1.73m2
- Sốt cao
- Suy gan
TÀI LIỆU THAM KHẢO
1. American Diabetes A. 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2021. Diabetes Care (2021) 44(Suppl 1):S15–33. doi: 10.2337/dc21-S002
2. Saeedi P, Petersohn I, Salpea P, et al. Global and Regional Diabetes Prevalence Estimates for 2019 and Projections for 2030 and 2045: Results From the International Diabetes Federation Diabetes Atlas, 9(Th) Edition. Diabetes Res Clin Pract (2019) 157:107843. doi: 10.1016/j.diabres.2019.107843
3. Fazeli Farsani S, Souverein PC, van der Vorst MM, Knibbe CA, de Boer A, Mantel-Teeuwisse AK. Chronic Comorbidities in Children With Type 1 Diabetes: A Population-Based Cohort Study. Arch Dis Child (2015) 100(8):763– 8. doi: 10.1136/archdischild-2014-307654
4. Iglay K, Hannachi H, Joseph Howie P, et al. Prevalence and Co-Prevalence of Comorbidities Among Patients With Type 2 Diabetes Mellitus. Curr Med Res Opin (2016) 32(7):1243–52. doi: 10.1185/03007995.2016.1168291
5. World Health Organization (2021). Available from https://covid19.who.int/
6. Schoen K, Horvat N, Guerreiro NFC, de Castro I, de Giassi KS. Spectrum of clinical and radiographic findings in patients with diagnosis of H1N1 and correlation with clinical severity. BMC Infect Dis. 2019;19(1):964
7. Yang JK, Feng Y, Yuan MY, Yuan SY, Fu HJ, Wu BY, et al. Plasma glucose levels and diabetes are independent predictors for mortality and morbidity in patients with SARS. Diabet Med. 2006;23(6):623-8
8. Song Z, Xu Y, Bao L, Zhang L, Yu P, Qu Y, et al. From SARS to MERS, Thrusting Coronaviruses into the Spotlight. Viruses. 2019 Jan 14;11(1). pii: E59.
9. Luk, A.O.Y., Wu, H., Lau, E.S.H. et al. Temporal trends in rates of infection-related hospitalisations in Hong Kong people with and without diabetes, 2001– 2016: a retrospective study. Diabetologia 64, 109–118 (2021). https: //doi.org/10.1007/s00125-020-05286-2
10. Richardson S, Hirsch JS, Narasimhan M, etal.PresentingCharacteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID- 19 in the New York City Area. JAMA (2020) 323(20):2052–9. doi: 10.1001/jama.2020.6775
11. Landstra CP and de Koning EJP (2021) COVID-19 and Diabetes: Understanding the Interrelationship and Risks for a Severe Course. Front. Endocrinol. 12:649525. doi: 10.3389/fendo.2021.649525
12. Bailey CJ, Day C (2004) Metformin: its botanical background. Pract Diabetes Int 21:115–117
13. Curd FHS, Davey DG, Rose FL (1945) Studies on synthetic antimalarial drugs. Some biguanide derivatives as new types of antimalarial substances with both therapeutic and causal prophylactic activity. Ann Trop Med Parasitol 39:208– 216
14. Chen KK, Anderson RC (1947) The toxicity and general pharmacology of N1-p-chlorophenyl-N5-isopropyl biguanide. J Pharmacol Exp Ther 91:157–160
15. Garcia EY (1950) Flumamine, a new synthetic analgesic and anti-flu drug. J Philippine Med Assoc 26:287–293
16. Sterne J (1957) Du nouveau dans les antidiabétiques. La NN dimethylamine guanyl guanidine (N.N.D.G.) Maroc Med 36:1295–1296 [article in French]
17. DeFronzo RA, Goodman AM, Multicenter Metformin Study Group (1995) Efficacy of metformin in patients with non-insulin-dependent diabetes mellitus. N Engl J Med 333:541–549
18. UK Prospective Diabetes Study (UKPDS) Group (1998) Effect of intensive blood glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). Lancet 352:854–865
19. International Diabetes Federation Clinical Guidelines Task Force (2012). Global guideline for type 2 diabetes. Available from www.idf.org/e-library/guidelines/79-global-guideline-for-type-2-diabetes.
20. Garber AJ, Abrahamson MJ, Barzilay JI et al (2017) Consensus statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the comprehensive type 2 diabetes management algorithm— 2017 executive summary. Endocr Pract 23:207–238
21. World Health Organization (2015). WHO model list of essential medicines. Available from www.who.int/medicines/publication s/essentialmedicines/EML_2015_FINAL_ amended_NOV2015.pdf?ua=1.
22. Tsuchiya S, Kobayashi Y, Goto Y, et a. Induction of maturation in cultured human monocytic leukemia cells by a phorbol diester. Cancer Res 1982;42:1530–1536pmid:6949641
23. Schwende H, Fitzke E, Ambs P, Dieter P. Differences in the state of differentiation of THP-1 cells induced by phorbol ester and 1,25-dihydroxyvitamin D3. J Leukoc Biol 1996;59:555–561pmid:8613704
24. Tucker GT, Casey C, Phillips PJ, Connor, Ward JD, Woods HF. Metformin kinetics in healthy subjects and in patients with diabetes mellitus. Br J Clin Pharmacol 1981;12:235–46pmid:7306436
25. Bain J, Plater L, Elliott M, et al. The selectivity of protein kinase inhibitors: a further update. Biochem J 2007;408:297– 315pmid:17850214
26. Vasamsetti SB, Karnewar S, Kanugula A K, Thatipalli AR, Kumar JM, Kotamraju S. Metformin inhibits monocyte-to-macrophage differentiation via AMPK-mediated inhibition of STAT3 activation: potential role in atherosclerosis. Diabetes 2015;64:2028-041
27. Rena, G.; Hardie, D.G.; Pearson, E.R. The Mechanisms of Action of Metformin. Diabetologia 2017, 60, 1577–1585
28. Zhou, J.; Massey, S.; Story, D.; Li, L. Metformin: An Old Drug with New Applications. Int. J. Mol. Sci. 2018, 19, 2863
29. Saisho, Y. Metformin and Inflammation: Its Potential Beyond Glucose-Lowering Effect. Endocr. Metab. Immune Disord. Drug Targets 2015, 15, 196–205
30. Kuryłowicz, A.; Ko ´zniewski, K. Anti- Inflammatory Strategies Targeting Metaflammation in Type 2 Diabetes. Molecules 2020, 25, 2224
31. Sobel, B.E.; Hardison, R.M.; Genuth, S.; Brooks, M.M.; McBane, R.D.; Schneider, D.J.; Pratley, R.E.; Huber, K.; Wolk, R.; Krishnaswami, A.; et al. Profibrinolytic, Antithrombotic, and Antiinflammatory Effects of an Insulin-Sensitizing Strategy in Patients in the Bypass Angioplasty Revascularization Investigation 2 Diabetes (BARI 2D) Trial. Circulation 2011, 124, 695–703.
32. Crouse AB, Grimes T, Li P, Might M, Ovalle F and Shalev A (2021) Metformin Use Is Associated With Reduced Mortality in a Diverse Population With COVID-19 and Diabetes. Front. Endocrinol. 11:600439. doi: 10.3389/fendo.2020.600439
33. Lalau et al, Diabete Metab 2021, 11, 600439
34. Wargny M, Potier L, Gourdy P, Pichelin M, Amadou C, Benhamou PY, Bonnet JB, Bordier L, Bourron O, Chaumeil C, Chevalier N, Darmon P, Delenne B, Demarsy D, Dumas M, Dupuy O, Flaus-Furmaniuk A, Gautier JF, Guedj AM, Jeandidier N, Larger E, Le Berre JP, Lungo M, Montanier N, Moulin P, Plat F, Rigalleau V, Robert R, Seret-Bégué D, Sérusclat P, Smati S, Thébaut JF, Tramunt B, Vatier C, Velayoudom FL, Vergès B, Winiszewski P, Zabulon A, Gourraud PA, Roussel R, Cariou B, Hadjadj S; CORONADO investigators. Predictors of hospital discharge and mortality in patients with diabetes and COVID-19: updated results from the nationwide CORONADO study. Diabetologia. 2021 Apr;64(4):778-794. doi: 10.1007/s00125- 020-05351-w. Epub 2021 Feb 17. PMID: 33599800; PMCID: PMC7890396.
35. Gao Y, Liu T, Zhong W, Liu R, Zhou H, Huang W, Zhang W. Risk of Metformin in Patients With Type 2 Diabetes With COVID-19: A Preliminary Retrospective Report.ClinTranslSci.2020 Nov;13(6):1055-1059.doi: 10.1111/cts.12897. Epub 2020 Oct 19. PMID: 32955785; PMCID: PMC7537216.
36. Cheng et al., 2020, Cell Metabolism 32, 537–547 https://www.medicines.org.uk/emc/medici ne/1043#gref
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam