NGHIÊN CỨU MỐI LIÊN QUAN GIỮA ĐƯỜNG KÍNH TĨNH MẠCH CHỦ DƯỚI VÀ ÁP LỰC TĨNH MẠCH TRUNG TÂM Ở BỆNH NHÂN TĂNG ÁP LỰC THẨM THẤU DO ĐÁI THÁO ĐƯỜNG
Nguyễn Văn Hồng, Phan Thế Dũng, Võ Thị Phương Thảo
Bệnh viện Nội tiết Nghệ An
DOI: 10.47122/vjde.2022.56.19
ABSTRACT
Overview: Evaluation of intravascular fluid volume is a very important issue in the treatment of hyperosmolar hyperglycemic state. Measurement of diameter (IVCd) and inferior vena cava collapse index (IVC-CI) by bedside ultrasound is increasingly common. Objectives: Describe clinical, and paraclinical features and evaluate the relationship between inferior vena cava diameter and central venous pressure (CVP). Subjects and methods: Cross-sectional description of 30 patients with hyperosmolar hyperglycemic state. Subjects had a central venous catheter that measured CVP (cmH2O). IVCd was measured immediately after measuring CVP by bedside ultrasound with M mode, measuring IVCdmax, IVCdmin (cm), calculating IVC-CI (%). Results: 40% of patients were comatose, the average value of pulse was: 107.4 ± 18.01; CVP: 5.20 ± 4.65; glucose: 43.97 ± 8.12 and ALTT is: 327.26 ± 7.61. There is a relationship between IVCdmax, IVCdmin, IVC-CI with CVP (p<0.001). There is a positive correlation between IVCdmax, IVCdmin and CVP, (r= 0.943; 0.841. p<0.001). There is a negative correlation between IVC-CI and CVP (r= -0.798; p<0.001). Conclusion: There is a relationship and correlation between inferior vena cava diameter and central venous pressure in patients with hyperosmalar hyperglycemic state.
Keywords: inferior vena cava, hyperosmalar hyperglycemic state
TÓM TẮT
Tổng quan: Đánh giá thể tích dịch trong lòng mạch là vấn đề rất quan trọng trong truyền dịch điều trị tăng áp lực thẩm thấu do Đái tháo đường. Đo đường kính (IVCd) và chỉ số xẹp tĩnh mạch chủ dưới (IVC-CI) bằng siêu âm tại giường ngày càng phổ biến. Mục tiêu: Mô tả triệu chứng lâm sàng, cận lâm sàng và đánh giá mối liên quan giữa đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm (CVP). Đối tượng và phương pháp: Mô tả cắt ngang trên 30 bệnh nhân tăng áp lực thẩm thấu do Đái tháo đường. Các đối tượng được đặt catheter tĩnh mạch trung tâm đo CVP (cmH2O). IVCd được đo ngay sau khi đo CVP bằng siêu âm tại giường với M mode, đo IVCdmax, IVCdmin (cm), tính IVC-CI (%). Kết quả: Có 40% bệnh nhân hôn mê, giá trị trung bình của mạch là: 107,4 ± 18,01; CVP: 5,20 ± 4,65; glucose: 43,97 ± 8,12 và ALTT là: 327,26 ± 7,61. Có mối liên quan giữa IVCdmax, IVCdmin, IVC-CI với CVP (p<0,001). Có mối tương quan thuận giữa IVCdmax, IVCdmin với CVP, (r= 0,943; 0,841. p<0,001). Có mối tương quan nghịch giữa IVC-CI với CVP (r= -0,798; p<0,001).
Kết luận: Có mối liên quan và tương quan giữa đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm ở bệnh nhân tăng áp lực thẩm thấu do Đái tháo đường.
Từ khóa: tĩnh mạch chủ dưới, tăng áp lực thẩm thấu
Tác giả liên hệ: Nguyễn Văn Hồng
Email: [email protected]
Ngày nhận bài: 01/9/2022
Ngày phản biện khoa học: 1/10/2022
Ngày duyệt bài: 28/10/2022
1. ĐẶT VẤN ĐỀ
Đái tháo đường là một bệnh rối loạn về chuyển hóa mạn tính phổ biến. Bệnh đái tháo đường gây ra các biến chứng cấp tính nguy hiểm như: tăng áp lực thẩm thấu (ALTT), hôn mê do nhiễm toan ceton, hôn mê do nhiễm toan latic,…
Trong đó tăng ALTT do đái tháo đường chiếm 5-10% trong các loại biến chứng, tỷ lệ tử vong cao [1], [2]. Bệnh đặc trưng bởi tình trạng tăng đường huyết rất cao kèm mất nước nặng, điều trị đòi hỏi phải bù một lượng dịch lớn. Để đánh giá được tình trạng dịch trong lòng mạch để đưa ra phác đồ hồi sức dịch phù hợp nhất cho bệnh nhân cần đặt catheter đo áp lực tĩnh mạch trung tâm [3].
Việc sử dụng rộng rãi và thường quy thủ thuật xâm lấn này bị hạn chế bởi nguy cơ biến chứng như nhiễm trùng, huyết khối catheter và rối loạn nhịp tim [4].
Đánh giá tình trạng thể tích tuần hoàn và hướng dẫn bồi phụ dịch bằng đường kính tĩnh mạch chủ dưới đo qua siêu âm để đã trở nên phổ biến [5].
Tại Việt Nam nói chung và Nghệ An nói riêng, đã có những nghiên cứu về tĩnh mạch trung tâm và đường kính tĩnh mạch chủ dưới, tuy nhiên trên bệnh nhân tăng ALTT do Đái tháo đường thì ít được báo cáo.
Vì vậy, chúng tôi tiến hành nghiên cứu đề tài với hai mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng và đánh giá mối liên quan giữa đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm ở bệnh nhân tăng ALTT do Đái tháo đường.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Tiêu chuẩn lựa chọn: Bệnh nhân được chẩn đoán tăng ALTT do Đái tháo đường điều trị tại Bệnh viện Nội tiết Nghệ an từ tháng 2 đến tháng 9 năm 2022.
2.2. Thiết kế nghiên cứu: Mô tả cắt ngang
2.3. Cỡ mẫu: Thuận tiện, số lượng bệnh nhân trong nghiên cứu là 30 bệnh nhân
2.4. Phương pháp tiến hành
Bệnh nhân được khám lâm sàng và cận lâm sàng để chẩn đoán và điều trị tăng ALTT do Đái tháo đường. Catheter tĩnh mạch trung tâm được đặt sau khi chẩn đoán tăng áp lực thẩm thấu để đo CVP và truyền dịch điều trị. Đường kính IVC được đo bằng máy siêu âm tại giường ngay sau khi đo CVP, ghi nhận đường kính IVC lớn nhất (IVCdmax), nhỏ nhất (IVCdmin) bằng M mode theo khuyến cáo của hội siêu âm tim Hoa Kì (ASE), tính chỉ số xẹp IVC (IVC-CI) theo công thức: IVC-CI = 100*(IVCdmax – IVCdmin)/IVCdmax [6].
2.5. Xử lý số liệu
Số liệu được xử lý bằng phần mềm thống kê SPSS
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung
Bảng 1. Đặc điểm về tuổi và giới
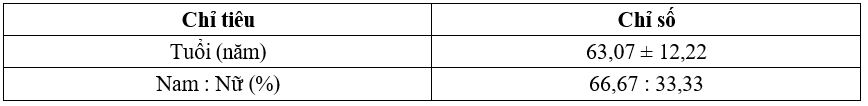
Nhận xét: Tuổi trung bình là 63,07 ± 12,22. Nam chiếm tỷ lệ cao hơn nữ.
3.2. Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu
Bảng 2. Đặc điểm ý thức lúc vào viện

Nhận xét: Bệnh nhân hôn mê chiếm tỷ lệ 40%.
Bảng 3. Giá trị trung bình mạch, huyết áp trung bình và IVCd
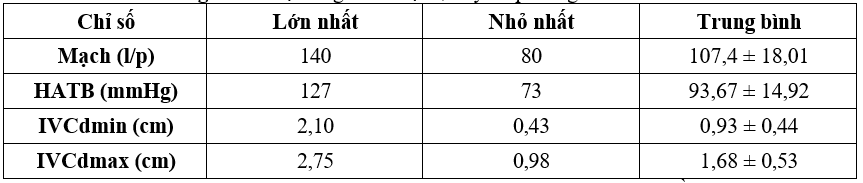
Nhận xét: Giá trị trung bình của mạch, HATB, IVCdmin, IVCdmax lần lượt là: 107,4 ± 18,01 (l/p); 93,67 ± 14,92 (mmHg); 0,93 ± 0,44 (cm); 1,68 ± 0,53 (cm).
Bảng 4. Đặc điểm CVP của đối tượng nghiên cứu
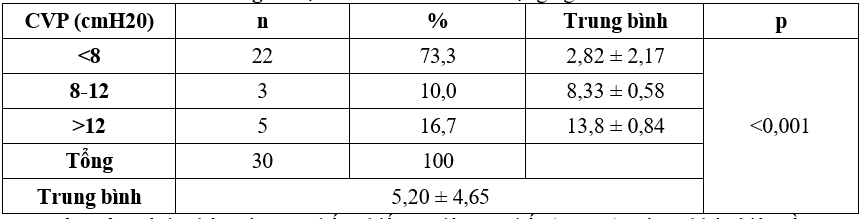
Nhận xét: Bệnh nhân có CVP thấp chiếm tỷ lệ cao nhất (73,3%), có sự khác biệt về trung bình CVP giữa 3 nhóm với p<0,001.
Bảng 5. Giá trị trung bình một số chỉ số sinh hóa
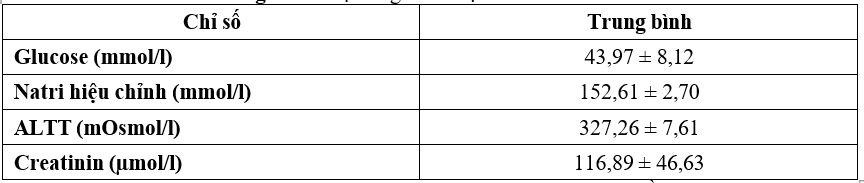
Nhận xét: Trung bình của glucose, natri hiệu chỉnh, ALTT, creatinin lần lượt là: 43,97 ± 8,12 (mmol/l); 152,61 ± 2,70(mmol/l); 327,26 ± 7,61(mOsmol/l); 116,89 ± 46,63(µmol/l).
3. Mối liên quan giữa đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm
Bảng 6. Mối liên quan giữa IVCdmax với CVP

Nhận xét: CVP trung bình tăng theo IVCdmax, khác biệt có ý nghĩa thống kê, p<0,001
Bảng 7. Mối liên quan giữa IVCdmin với CVP

Nhận xét: CVP trung bình tăng theo IVCdmin, khác biệt có ý nghĩa thống kê, p<0,001.
Bảng 8. Mối liên quan giữa chỉ số xẹp IVC với CVP

Nhận xét: Các bệnh nhân với IVC ≥50 % có CVP thấp và ngược lại, các bệnh nhân với IVC- CI <50% có CVP cao (p<0,001).
Bảng 9. Mối tương quan giữa IVC với CVP
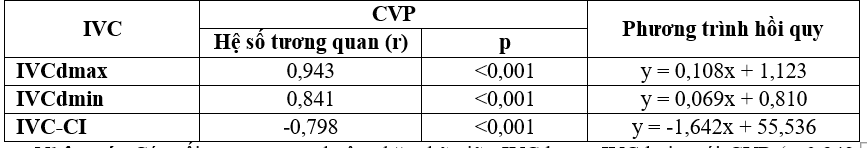
Nhận xét: Có mối tương quan thuận chặt chẽ giữa IVCdmax, IVCdmin với CVP (r=0,943; 0,841. P<0,001), phương trình hồi quy lần lượt là: y = 0,108x + 1,123; y = 0,069x + 0,810. Có mối tương quan nghịch chặt chẽ giữa IVC-CI với CVP (r= -0,798; p<0,001), phương trình hồi quy là: y = -1,642x + 55,536.
4. BÀN LUẬN
4.1. Đặc điểm chung
Qua nghiên cứu thực hiện trên 30 đối tượng, tuổi trung bình là 63,07 ± 12,22 tuổi. Tỷ lệ về giới trong nghiên cứu chúng tôi có nam nhiều hơn nữ (66,67: 33,33%). Kết quả nghiên cứu của của chúng tôi tương đồng với nghiên cứu của tác giả Lê Hùng Vương (2012) có tuổi trung bình là 65,46 [7]. Kết quả này phù hợp với độ tuổi mắc đái tháo đường typ 2. Lứa tuổi càng cao thì tỷ lệ bị tăng ALTT cao do phản xạ khát nước ở người già ngày càng giảm.
4.2. Đặc điểm lâm sàng, cận lâm sàng của đối tượng nghiên cứu
Tình trạng glucose máu cao kéo dài gây các triệu chứng thần kinh như ngủ gà và tiến triển tới hôn mê ở giai đoạn muộn. Các triệu chứng thần kinh này rất phổ biến trong tăng ALTT do đái tháo đường. Kết quả nghiên cứu của chúng tôi cho thấy, có 40% bệnh nhân hôn mê, kết quả này cũng phù hợp với báo cáo của tác giả Aidar R Gosmanov và CS (2021) với tỷ lệ bệnh nhân hôn mê là 38,4% [8].
Bệnh nhân tăng glucose máu gây lợi niệu thẩm thấu dẫn đến cơ thể mất nước, giảm thể tích lòng mạch. Cơ thể phản ứng bù trừ bằng cách tăng tần số tim để đảm bảo cung lượng tim gây mạch nhanh. Kết quả nghiên cứu chúng tôi có mạch nhanh với trung bình là 107,4±18,01 (l/p) tương đồng với kết quả của tác giả Lê Hùng Vương (2012) là 102,7 ± 11,3 (l/p) [7].
Tĩnh mạch chủ dưới dẫn máu trở về nhĩ phải, khi bệnh nhân xuất hiện tình trạng mất nước trong lòng mạch, đường kính tĩnh mạch chủ dưới (IVCd) xẹp lại. IVCd thay đổi theo chu kỳ hít vào, thở ra của lồng ngực. Giá trị trung bình của IVCdmax và IVCdmin trong nghiên cứu chúng tôi lần lượt là 1,68 ± 0,53 và 0,93 ± 0,44(cm). Kết quả chúng tôi phù hợp với nghiên cứu của tác giả Lê Văn Tuấn và Cs năm 2018 với giá trị trung bình IVCdmax và IVCdmin là 1,61 ± 0,26; 0,98 ± 0,34 (cm) [9].
CVP trung bình trong nghiên cứu là 5,20 ± 4,65 (cmH20), trong đó bệnh nhân có CVP thấp <8 chiếm tỷ lệ cao nhất (73,3%). Có sự khác biệt CVP trung bình giữa 3 nhóm CVP <8, 8-12 và >12 (p<0,001) với CVP trung bình lần lượt 2,82 ± 2,17; 8,33 ± 0,58; 13,8 ± 0,84.
Kết quả tương đồng với tác giả Lê Văn Tuấn nghiên cứu trên đối tượng có bệnh cảnh mất nước khác là bệnh nhân sốc có tỷ lệ CVP < 8 chiếm tỷ lệ cao nhất với 57,8%, và CVP trung bình các nhóm là 3,13 ± 1,96; 10,27 ± 1,22; 16,33 ± 2,87 [9].
Glucose máu trung bình của nhóm nghiên cứu là 43,97 ± 8,12. Natri hiệu chỉnh trung bình là 152,61 ± 2,70, tương đương với nghiên cứu của Lê Hùng Vương (2012) có kết quả glucose máu trung bình là 40,14 ± 8,2 và natri hiệu chỉnh là 158 ± 10,6 [7].
ALTT trung bình của nhóm nghiên cứu là 327,26 ± 7,61. Kết quả này thấp hơn với nghiên cứu Lê Hùng Vương là 364,74 ± 18,7 và tác giả Aidar R Gosmanov với ALTT 380 ± 5,7 [7], [8]. Sự khác biệt này có lẽ do nghiên cứu của Lê Hùng Vương là toàn bộ bệnh nhân hôn mê, còn nghiên cứu của chúng tôi có 40% bệnh nhân hôn mê.
Bệnh nhân tăng ALTT có tình trạng giảm tưới máu qua thận gây ra biến chứng suy thận cấp. Kết quả nghiên cứu chúng tôi cho kết quả nồng độ Creatinin trung bình là 116,89 ± 46,63. Kết quả chúng tôi cũng tương đương với báo cáo của tác giả Aidar R Gosmanov có nồng độ Creatinin trung bình là 123,76 ± 8,84 [8].
4.3. Mối liên quan giữa đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm
Trong nghiên cứu chúng tôi cho thấy có mối liên quan giữa đường kính tĩnh mạch chủ dưới (IVCd) với CVP. CVP tăng dần theo IVCd. Giá trị trung bình của CVP ở các nhóm có IVCdmax <1,5; 1,5-2,5; >2,5 lần lượt là: 1,36 ± 0,5; 6,18 ± 1,83; 13,8 ± 0,84, khác biệt có ý nghĩa thống kê với p< 0,001. Tương tự, Giá trị trung bình của CVP ở các nhóm có IVCdmin <1,5; 1,5-2,5 lần lượt là: 3,48 ± 2,74; 13,8 ± 0,84, khác biệt có ý nghĩa thống kê với p<0,001. Kết quả nghiên cứu chúng tôi cũng tương đồng với tác giả Phạm Ngọc Kiếu (2016) và báo cáo của tác giả L. G. Rudski và Cs (2010) [6],[10].
Trong nghiên cứu, bệnh nhân có chỉ số xẹp tĩnh mạch chủ dưới (IVC-CI) <50% có CVP cao (9,83 ± 3,69) và ngược lại, bệnh nhân có IVC-CI ≥ 50% có CVP thấp (2,11 ± 1,68), sự khác biệt có ý nghĩa thống kê với p< 0,001. Kết quả tương tự nghiên cứu của tác giả Phạm Ngọc Kiếu, với IVC-CI <50% có CVP cao hơn (7,8 ± 0,3) nhóm IVC-CI ≥50% (5,3 ± 0,6) [10].
Kết quả nghiên cứu chúng tôi cho thấy: Có mối tương quan thuận chặt chẽ giữa IVCdmax và IVCdmin với CVP với hệ số tương quan lần lượt r=0,943, r=0,841 (p<0,001). Phương trình hồi quy tuyến tính lần lượt y = 0,108x + 1,123; y = 0,069x + 0,810. Kết quả cũng tương đương với nghiên cứu của tác giả Lê Văn Tuấn và Cs (2018), có mối tương quan thuận giữa IVCd với CVP với hệ số tương quan r=0,74, p<0,01 [9].
Kết quả cũng cho thấy có mối tương quan nghịch chặt chẽ giữa IVC-CI với CVP với hệ số tương quan r= -0,798 (p<0,001). Phương trình hồi quy tuyến tính là y = -1,642x + 55,536. Kết quả cũng tương đương với nghiên cứu của tác giả Lê Văn Tuấn, có mối tương quan nghịch giữa IVC-CI với CVP với hệ số tương quan r= -0,86, p<0,01 [9].
5. KẾT LUẬN
Đánh giá tình trạng dịch trong điều trị tăng áp lực thẩm thấu do Đái tháo đường là rất quan trọng. Ngoài việc đặt catheter tĩnh mạch trung tâm để đo CVP, có thể dùng siêu âm để đo IVC như là phương pháp không xâm lấn để theo dõi thể tích dịch trong lòng mạch. Qua nghiên cứu chúng tôi cho thấy có mối tương quan chặt chẽ giữa đường kính tĩnh mạch chủ dưới và chỉ số xẹp đường kính tĩnh mạch chủ dưới với áp lực tĩnh mạch trung tâm. Qua đó những trường hợp không đủ tiêu chuẩn đặt catheter tĩnh mạch trung tâm thì có thể dùng siêu âm để đánh giá tình trạng mất nước bằng cách đo đường kính tĩnh mạch chủ dưới nhằm kịp thời điều trị cho bệnh nhân.
TÀI LIỆU THAM KHẢO
- Tạ Văn Bình (2000), “Tình hình chăm sóc bệnh nhân bệnh đái tháo đường ở Việt Nam và một số quốc gia Châu Á”, Tạp chí Nội tiết và các rối loạn chuyển hóa, (2), tr 8-14.
- Brian P. Kavanagh (2010), Glycemic control in the ICU”, NEM,263,pp2540-
- Bộ Y tế (2015), “Hướng dẫn chẩn đoán và điều trị hồi sức tích cực”, ban hành kèm theo quyết định số 1493/QĐ – BYT ngày 22 tháng 4 năm 2015, tr 173 – 177.
- Ciozda, I. Kedan, D. W. Kehl, R. Zimmer, R. Khandwalla, and A. Kimchi, “The efficacy of sonographic measurement of inferior vena cava diameter as an estimate of central venous pressure,” Cardiovasc Ultrasound, vol. 14, p. 33, Aug. 2016, doi: 10.1186/s12947-016-0076-1.
- Arora S., Singh P. M., Goudra B. G. (2014), Changing trends of hemodynamic monitoring in ICU – from invasive to non- invasive methods: Are we there yet?, Int J Crit Illn Inj Sci. 4(2), pp. 168-77.
- G. Rudski et al., “Guidelines for the Echocardiographic Assessment of the Right Heart in Adults: A Report from the American Society of Echocardiography,” Journal of the American Society of Echocardiography, vol. 23, no. 7, Art. no. 7, Jul. 2010, doi: 10.1016/j.echo.2010.05.010.
- Lê Hùng Vương và CS (2012), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị của hôn mê tăng áp lực thẩm thấu do đái tháo đường”, kỷ yếu hội nghị Nội tiết – đái tháo đường toàn quốc, tr174-
- Gosmanov A. R., Gosmanova E. O., and Kitabchi E., Hyperglycemic Crises: Diabetic Ketoacidosis and Hyperglycemic Hyperosmolar State. MDText.com, Inc., 2021. Accessed: Sep. 23, 2022. [Online]. Available: https://www.ncbi.nlm.nih.gov/books/NBK 279052/
- Lê văn Tuấn và cs (2018), Nghiên cứu đường kính tĩnh mạch chủ dưới trên siêu âm và áp lực tĩnh mạch trung tâm ở bệnh nhân sốc. Tạp chí Y dược học – Trường Đại học Y dược Huế, tập 8, số 2 – tháng 4/2018, tr 67-72.
- Phạm Ngọc Kiếu và cs (2016), Tương quan giữa đường kính tĩnh mạch chủ dưới trên siêu âm với áp lực tĩnh mạch trung tâm. Kỷ yếu hội nghị khoa học Bệnh viện An Giang tháng 10/2016, tr 1- 8.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam