NHẬN XÉT MỘT SỐ ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG BỆNH ĐỘNG MẠCH CHI DƯỚI DO XƠ VỮA Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2 TẠI BỆNH VIỆN NỘI TIẾT NGHỆ AN
Nguyễn Thanh Bình, Nguyễn Đình Tuyên, Trần Thị Ngọc Ly
Bệnh viện Nội tiết Nghệ An
DOI: 10.47122/vjde.2022.56.18
SUMMARY
Objectives: 1. Clinical and subclinical characteristics of lower extremity artery disease (CAD) caused by atherosclerosis in patients with type 2 diabetes. 2. To study the relationship between some risk factors and arterial disease. Lower extremity artery disease caused by atherosclerosis in patients with type 2 diabetes. Subjects and methods: A cross-sectional descriptive study on 90 patients with type 2 diabetes with lower extremity artery disease diagnosed and treated at an internal hospital. Nghe An weather from March 2022 to September 2022. Result: Mean age: 69.53 ± 11.0, male accounted for 56.7%, female 43.3%, average duration of diabetes ± 7.03 years. The most common symptom was lower extremity pain when exercising 82.2% and lower limb pain at rest 61.1%. The normal dorsal pulse rate of patients accounted for 47.8%, the lowest rate of pulse loss was 6.7%. HbA1C ≥ 7% accounted for 88.9%. The rate of patients with dyslipidemia was 86.7%. The rate of mild lower extremity arterial disease is 70%, severe is 8.9%. The proportion of patients with moderate and severe lower extremity artery disease in men was higher than in women, and at the age of over 60 years was significantly higher than the age of less than 60 years old with p < 0.05. Smoking increases the severity of lower extremity artery disease 12,143 times more than not smoking. There is a relationship between the severity of lower extremity arterial disease and macrovascular complications in patients with diabetes. Conclusion: Claudication is a common symptom of lower extremity artery disease. There is a relationship between smoking and severity of lower extremity artery disease.
Keywords: Lower extremity artery disease in patients with type 2 diabetes
TÓM TẮT
Mục tiêu: 1. Đặc điểm lâm sàng, cận lâm sàng bệnh động mạch chi dưới (BĐMCD) do xơ vữa ở bệnh nhân đái tháo đường típ 2. 2. Tìm hiểu mối liên quan giữa một số yếu tố nguy cơ với bệnh động mạch chi dưới do xơ vữa ở bệnh nhân đái tháo đường típ 2. Đối tượng và phương pháp: Nghiên cứu mô tả cắt ngang trên 90 bệnh nhân ĐTĐ típ 2 có bệnh động mạch chi dưới được chẩn đoán và điều trị tại bệnh viện nội tiết Nghệ An từ tháng 3 năm 2022 đến tháng 9 năm 2022. Kết quả: Tuổi trung bình: 69,53 ± 11,0, nam chiếm 56,7%, nữ 43,3%, thời gian mắc bệnh ĐTĐ trung bình 12.02 ± 7,03 năm. Triệu chứng thường gặp nhất là đau chi dưới khi vận động chiếm 82,2% và đau chi dưới khi nghỉ ngơi 61,1%. Tỷ lệ bắt mạch mu chân bình thường của bệnh nhân chiếm 47,8%, tỷ lệ mất mạch thấp nhất chiếm 6,7%. HbA1C ≥ 7% chiếm 88,9%. Tỷ lệ bệnh nhân có rối loạn mỡ máu là 86,7%. Tỷ lệ bệnh động mạch chi dưới mức độ nhẹ là 70%, mức độ nặng là 8,9%. Tỷ lệ bệnh nhân BĐMCD mức độ vừa và nặng ở nam cao hơn nữ và ở độ tuổi trên 60 tuổi cao hơn độ tuổi dưới 60 tuổi có ý nghĩa với p
<0,05. Hút thuốc lá làm gia tăng mức độ nặng BĐMCD gấp 12,143 lần so với không hút thuốc. Có mối liên quan giữa mức độ nặng BĐMCD với biến chứng mạch máu lớn ở bệnh nhân ĐTĐ. Kết luận: Đau cách hồi là triệu chứng phổ biến của BĐMCD, có mối liên quan giữa hút thuốc lá với mức độ nặng của BĐMCD.
Từ khóa: Bệnh động mạch chi dưới ở bệnh nhân đái tháo đường típ 2
Tác giả liên hệ: Nguyễn Đình Tuyên
Email: [email protected]
Ngày nhận bài: 01/9/2022
Ngày phản biện khoa học: 1/10/2022
Ngày duyệt bài: 28/10/2022
1. ĐẶT VẤN ĐỀ
Bệnh động mạch chi dưới do xơ vữa là tình trạng bệnh lý của động mạch chủ bụng và các động mạch chi dưới trong đó lòng động mạch bị hẹp/ tắc do xơ vữa gây giảm tưới máu cơ và các bộ phận liên quan (da, thần kinh) phía hạ lưu. Bệnh nhân BĐMCD có thể biểu hiện triệu chứng lâm sàng hoặc chưa, nhưng chỉ số huyết áp cổ chân – cánh tay (gọi tắt là ABI – Ankle Brachial Index) giảm so với giá trị bình thường [1].
BĐMCD tại Việt Nam nói riêng và trên thế giới nói chung trong những năm gần đây diễn biến theo xu hướng tăng dần về số lượng bệnh nhân cũng như mức độ phức tạp của bệnh. Theo thống kê dịch tễ năm 2015 trên thế giới có đến 200 triệu người mắc BĐMCD, trong đó trên 30% người trên 80 tuổi mắc bệnh. Nhiều nghiên cứu đã chỉ ra sự gia tăng nguy cơ tử vong, tử vong do tim mạch và các bệnh lý (nhồi máu cơ tim, đột quỵ) ở BN BĐMCD có triệu chứng hoặc không có triệu chứng ngay cả sau khi đã điều chỉnh các yếu tố nguy cơ thường gặp [2]. ABI ≤ 0,90 có liên quan đến việc tăng hơn gấp đôi tỉ lệ biến cố mạch vành, tử vong do tim mạch và tổng số tử vong trong 10 năm[3].
Tại bệnh viện Nội tiết Nghệ An, chưa có nghiên cứu nào về BĐMCD, do đó chúng tôi tiến hành đề tài: “Nhận xét một số đặc điểm lâm sàng, cận lâm sàng của bệnh động mạch chi dưới do xơ vữa ở bệnh nhân đái tháo đường típ 2 tại bệnh viện Nội tiết Nghệ An” với hai mục tiêu:
- Đặc điểm lâm sàng, cận lâm sàng bệnh động mạch chi dưới do xơ vữa ở bệnh nhân đái tháo đường típ 2.
- Tìm hiểu mối liên quan giữa một số yếu tố nguy cơ với bệnh động mạch chi dưới do xơ vữa ở bệnh nhân đái tháo đường típ 2
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Các bệnh nhân đái tháo đường típ 2 có bệnh động mạch chi dưới đến khám và điều trị tại bệnh viện nội tiết Nghệ An. Tiêu chuẩn chọn: Bệnh nhân chẩn đoán Đái tháo đường típ 2 theo ADA và làm ABI < 0,9. Tiêu chuẩn loại trừ: Tắc động mạch chi dưới cấp, viêm tắc tĩnh mạch chi dưới, các bệnh lý ĐMNV không phải do nguyên nhân xơ vữa mạch máu gây ra.
2.2. Thiết kế nghiên cứu: Nghiên cứu mô tả cắt ngang
2.3. Địa điểm và thời gian nghiên cứu: Tại Bệnh viện Nội tiết Nghệ An, từ tháng đến tháng
2.4. Xử lý số liệu
Các số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 20.0.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung
Nghiên cứu gồm 90 bệnh nhân ĐTĐ típ 2 có tuổi trung bình 69,53±11,00, tuổi cao nhất là 87, thấp nhất là 39 tuổi. Tỷ lệ mắc bệnh cao nhất ở nhóm 60-80 tuổi (68,9 %). Nam chiếm 56,7% cao hơn nữ. BMI trung bình là 21,85± 2,73, thời gian mắc bệnh trung bình là 12.02±7.03 năm.
3.2. Đặc điểm lâm sàng, cận lâm sàng của BĐMCD
Bảng 3.1. Đặc điểm triệu chứng lâm sàng


Nhận xét: Triệu chứng thường gặp nhất là đau chi dưới khi vận động chiếm 82,2% và đau chi dưới khi nghỉ ngơi 61,1%.
Bảng 3.2. Đặc điểm bắt mạch mu chân trên lâm sàng

Nhận xét: Tỷ lệ bắt mạch mu chân bình thường của bệnh nhân chiếm 47,8%, tỷ lệ mất mạch thấp nhất chiếm 6,7%.
Bảng 3.3. Đặc điểm chỉ số HbA1c
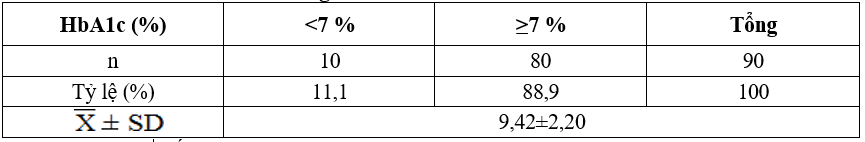
Nhận xét: Chỉ số HbA1c trung bình của chúng tôi là 9,42±2,20%. Trong đó tỷ lệ HbA1c không đạt mục tiêu chiếm đa số (88,9 %).
Bảng 3.4. Đặc điểm rối loạn mỡ máu
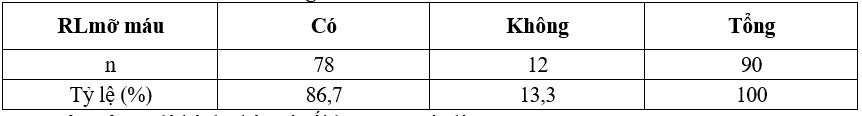
Nhận xét: Tỷ lệ bệnh nhân có rối loạn mỡ máu là 86,7%.
Bảng 3.5. Phân loại ABI
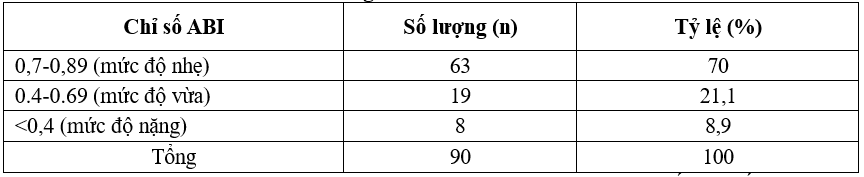
Nhận xét: Bệnh động mạch chi dưới mức độ nhẹ ở nhóm nghiên cứu chiếm đa số với tỷ lệ 70%. Mức độ nặng chiếm tỷ lệ thấp nhất 8,9%.
Bảng 3.6. Đặc điểm siêu âm động mạch chi dưới
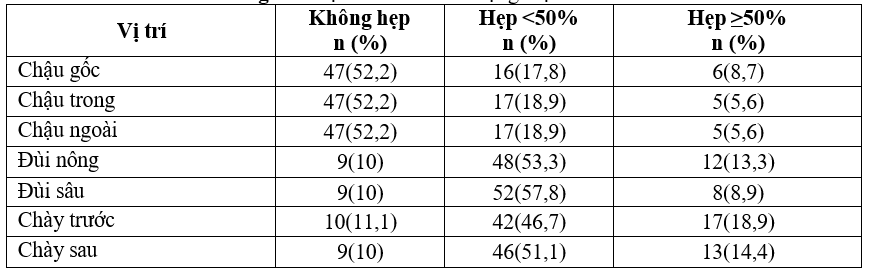
Nhận xét: Bệnh nhân hẹp động mạch chậu là 26,5%, tỷ lệ bệnh nhân hẹp động mạch đùi và động mạch chày chiếm tỷ lệ cao, tuy nhiên hẹp chủ yếu < 50% với tỷ lệ 46,7% đến 57,8%.
3.3. Mối liên quan của BĐMCD với một số yếu tố nguy cơ
Bảng 3.7. Mối liên quan giữa ABI với tuổi

Nhận xét: Tỷ lệ bệnh nhân có ABI mức độ vừa và nặng ở nhóm ≥ 60 tuổi là 33,8% cao hơn so với nhóm < 60 tuổi: 12,5%, sự khác biệt có ý nghĩa thống kê với p < 0,05.
Bảng 3.8. Mối liên quan của thời gian mắc bệnh ĐTĐ típ 2 với BĐMCD
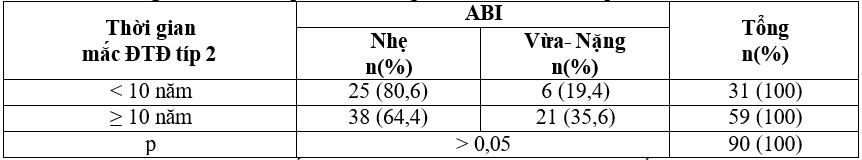
Nhận xét: Tỷ lệ bệnh nhân mắc bệnh ĐTĐ típ 2 trên 10 năm có chỉ số ABI mức độ vừa và nặng là 35,6% cao hơn so với nhóm bệnh nhân dưới 10 năm. Tuy nhiên sự khác biệt không có ý nghĩa thống kê với p > 0,05.
Bảng 3.10. Mối liên quan giữa ABI với tiền sử hút thuốc lá
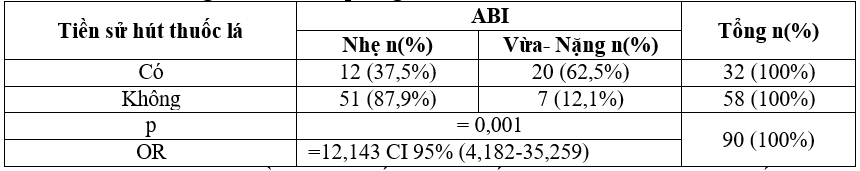
Nhận xét: Bệnh nhân có tiền sử hút thuốc lá có chỉ số ABI mức độ vừa và nặng chiếm 62,5% cao hơn có ý nghĩa thống kê so với nhóm không hút thuốc lá với p = 0,001.
Bảng 3.11. Mối liên quan giữa biến chứng mạch máu lớn với ABI

Nhận xét: Bệnh nhân có biến chứng mạch máu lớn có chỉ số ABI mức độ vừa và nặng chiếm 53,1% cao hơn có ý nghĩa thống kê so với nhóm không có biến chứng mạch máu lớn với p = 0,001.
4. BÀN LUẬN
4.1. Đặc điểm chung của nhóm đối tượng nghiên cứu
Tuổi mắc bệnh trung bình là 69,53±11 tuổi. Trong đó cao nhất là 87, thấp nhất là 39 tuổi. Bệnh nhân nam chiếm tỷ lệ 56,7% cao hơn so với nữ. Chỉ số BMI trung bình là 21,85± 2,73. Trong đó tỷ lệ bệnh nhân thừa cân chiếm 36,7%.
Thời gian mắc bệnh trung bình là 12,02±7,03 năm. Trong đó tỷ lệ mắc bệnh > 10 năm chiếm đa số (56,7%). Kết quả của chúng tôi cao hơn so với kết quả của Vũ Thị Thu Trang (2013)với 7,3 ± 7,6 năm[4] và kết quả của Nông Thùy Linh (2021) 10,96 ± 8,93 năm[5].
4.2. Đặc điểm lâm sàng, cận lâm sàng của nhóm đối tượng nghiên cứu
Đa số bệnh nhân đều có triệu chứng, thường gặp nhất là đau chi dưới khi vận động chiếm 82,2% và đau chi dưới khi nghỉ ngơi là 61,1%. Kết quả của chúng tôi tương đương với nghiên cứu của Javed Akram, Aziz-ul- hassan Aamir, Abdul Basi và cộng sự tại Pakistan từ năm 2004 đến năm 2005[6] và kết quả của Nông Thùy Linh (2021)[5], Vũ Thị Thu Trang (2013)[4]. Trong phần thăm khám bắt mạch, tỷ lệ mạch yếu và mất mạch mu chân có tỷ lệ cao chiếm 52,2%. So sánh với kết quả của Nông Thùy Linh (2021)[5] tương đương. Kết quả của chúng tôi tỷ lệ bắt mạch mu chân bình thường chiếm 47,8% phù hợp với kết luận của nghiên cứu của Collin và cộng sự (2006) rằng triệu chứng không bắt được mạch không đủ độ nhạy để chẩn đoán sớm bệnh động mạch chi dưới, có tới 2/3 số bệnh nhân mới mắc bệnh động mạch chi dưới mạch vẫn bắt rõ [7].
Trong nghiên cứu UKPDS, các tác giả đã chỉ rõ tình trạng tăng đường máu mà chỉ số đại diện là HbA1c có liên quan đến sự gia tăng nguy cơ mắc BĐMCD, cứ tăng 1% HbA1c làm tăng 28% nguy cơ mắc BĐMCD. Nghiên cứu của chúng tôi tỷ lệ HbA1c trung bình là 9,42±2,20 % cao hơn so với kết quả của Nông Thùy Linh (2021)[5], Vũ Thị Thu Trang (2013)[4], tỷ lệ BN đạt mục tiêu kiểm soát HbA1c còn thấp. Sở dĩ tỷ lệ này cao một phần là do bệnh phát hiện chậm, không tuân thủ điều trị và thời gian mắc bệnh ĐTĐ lâu năm.
Tỉ lệ bệnh nhân có rối loạn mỡ máu khá cao chiếm 86,7% thấp hơn so với kết quả của Nông Thùy Linh (2021) với 100% [5], cao hơn so với kết quả của Vũ Thị Thu Trang (2013) với 71,4% [4].
Kết quả siêu âm Doppler động mạch chi dưới với 69/90 bệnh nhân nghiên cứu, cho thấy bệnh nhân hẹp động mạch chậu là 26,5
%. Bệnh nhân hẹp động mạch đùi và động mạch chày chiếm tỷ lệ cao, tuy nhiên hẹp chủ yếu < 50% với tỷ lệ 46,7% đến 57,8%, tương đương kết quả của Nông Thùy Linh (2021). Tổn thương động mạch trên siêu âm có tính chất lan tỏa, vị trí bên phải và bên trái tổn thương như nhau, càng về phía hạ lưu càng tổn thương nặng[5].
4.3. Mối liên quan của BĐMCD với một số yếu tố nguy cơ
4.3.1. Mối liên quan của BĐMCD với tuổi và giới
Các nghiên cứu giải phẫu bệnh cho thấy các tổn thương xơ vữa có thể bắt đầu rất sớm, trước 20 tuổi. Tuy nhiên các biến chứng thường xảy ra sau 50 tuổi. Do đó, tuổi càng cao tỷ lệ mắc BĐMCD càng cao[8].
Bệnh nhân có ABI mức độ vừa và nặng ở nhóm ≥ 60 tuổi là 33,8% cao hơn so với nhóm < 60 tuổi là 12,5%. Sự khác biệt có ý nghĩa thống kê với p < 0.05. Theo Selvin (2004) phân tích dữ liệu từ 2174 người tham gia từ 40 tuổi trở lên ở Hoa Kỳ. Tỷ lệ BĐMNB (chỉ số ABI <0,90) ở người lớn từ 40 tuổi trở lên là 4,3%, những người từ 70 tuổi trở lên có tỷ lệ hiện nhiễm là 14,5%. Tỷ lệ hiện mắc BĐMNB tăng lên đáng kể theo độ tuổi. [9]. Nghiên cứu của chúng tôi tương đương với nghiên cứu của UKPDS tuổi trung bình lần lượt là 57,6 và 60 với p < 0,001.
Tỷ lệ nam giới có chỉ số ABI mức độ vừa và nặng là 39,2 % cao hơn có ý nghĩa thống kê so với nữ giới với p < 0,05. Khác so với nghiên cứu của Nông Thùy Linh (2021)[5], nghiên cứu của Lê Hoàng Bảo (2012) ở nhóm ABI
<0,91 giới nữ chiếm 69,4% trường hợp, không có sự khác biệt giữa 2 giới (OR 1,15, p>0,05)[10], nghiên cứu của Nguyễn Hoài Mảnh (2010) ở nhóm ABI <0,9 giới nữ chiếm 48%, không có sự khác biệt giữa 2 giới[11]. Sự khác biệt này có thể do đối tượng nhóm nghiên cứu của chúng tôi là nam, tuân thủ điều trị kém hơn kèm theo tình trạng hút thuốc lá nhiều.
4.3.2. Mối liên quan của BĐMCD với thời gian mắc bệnh ĐTĐ típ 2
Bệnh nhân mắc bệnh ĐTĐ típ 2 trên 10 năm có chỉ số ABI mức độ vừa và nặng là 35,6% cao hơn so với nhóm bệnh nhân dưới 10 năm. Sự khác biệt này không có ý nghĩa thống kê với p >0,05, tương đương với kết quả của Nông Thùy Linh (2021)[5].
Tuy nhiên, theo W.K. Al-Delaimy và cộng sự (2004) trên 48607 nam giới được theo dõi trong 12 năm cho thấy thời gian mắc bệnh ĐTĐ típ 2 liên quan chặt chẽ với nguy cơ phát triển bệnh động mạch ngoại biên. Sự khác biệt này có thể do nghiên cứu của chúng tôi có cỡ mẫu nhỏ.
4.3.3. Mối liên quan của BĐMCD với thói quen hút thuốc lá
Bệnh nhân có tiền sử hút thuốc lá có chỉ số ABI mức độ vừa và nặng chiếm 62,5% cao hơn có ý nghĩa thống kê so với nhóm không hút thuốc lá với p = 0,001 (OR=12,143 CI 95% (4,182-35,259)), ở bệnh nhân có hút thuốc lá có nguy cơ mắc bệnh động mạch chi dưới gấp 12,143 lần so với nhóm bệnh nhân không hút thuốc lá tương đương với kết quả của Nông Thùy Linh( 2021)[5], Vũ Thị Thu Trang (2013)[4]. Nhiều nghiên cứu chứng minh hút thuốc lá góp phần quan trọng trong sự phát triển của BĐMCD và là yếu tố nguy cơ hàng đầu của bệnh này [8].
4.3.4. Mối liên quan của BĐMCD với lipid máu và BMI
Bệnh nhân có RLMM có chỉ số ABI mức độ vừa và nặng chiếm 32,1 % cao hơn không có ý nghĩa thống kê so với nhóm không có RLMM với p > 0,05. Bệnh nhân có BMI < 23 kg/m2 có chỉ số ABI mức độ vừa và nặng chiếm 36,8 % cao hơn không có ý nghĩa thống kê so với nhóm có BMI ≥23 kg/m2 với p > 0,05. tương đương kết quả Nông Thùy Linh (2021)[5], Tuy nhiên, nghiên cứu PAD – SEARCH trên 6625 bệnh nhân ĐTĐ kết qủa có mối liên quan giữa THA, thuốc lá, rối loạn mỡ máu, thừa cân với BĐMCD[12]. Sự khác biệt này có thể do nghiên cứu của chúng tôi có cỡ mẫu nhỏ.
4.3.5. Mối liên quan của BĐMCD biến chứng mạch máu lớn
Bệnh nhân có tiền sử mắc biến chứng mạch máu lớn có chỉ số ABI mức độ vừa và nặng chiếm 53,1% cao hơn có ý nghĩa thống kê so với nhóm không có tiền sử mắc biến chứng mạch máu lớn với p = 0,001. Kết quả này tương đương với kết quả của Vũ Thị Thu Trang (2013) [4].
5. KẾT LUẬN
– Triệu chứng đau cách hồi chiếm tỉ lệ cao nhất 82,2%. Mạch mu chân bình thường và mạch mu chân yếu chiếm tỷ lệ lần lượt 47,8% và 45,6%.Siêu âm doppler động mạch chi dưới với bệnh nhân hẹp động mạch chậu là 26,5 %, bệnh nhân hẹp động mạch đùi và động mạch chày cao, tuy nhiên hẹp chủ yếu < 50% với tỷ lệ 46,7% tới 57,8%.
– Có mối liên quan giữa hút thuốc lá, biến chứng mạch máu lớn do đái tháo đường với mức độ nặng của BĐMCD.
TÀI LIỆU THAM KHẢO
- Đinh Thị Thu Hương, Nguyễn Tuấn Hải, and và tiểu ban mạch máu, Khuyến cáo 2010 của hội tim mạch học Việt Nam về chẩn đoán và điều trị bệnh động mạch chi dưới. Khuyến cáo 2010 về các bệnh lý tim mạch và chuyển hóa, 2010: p. 163-192.
- Criqui, M.H. and V. Aboyans, Epidemiology of peripheral artery Circ Res, 2015. 116(9): p. 1509- 26.
- Fowkes FG, G., Butcher I, et al, , Ankle brachial index combined with Framingham Risk Score to predict cardiovascular events and mortality: a meta-analysis. JAMA, 2008. 300: p. 197- 208.
- Vũ Thị Thu Trang and Nguyễn Khoa Diệu Vân, Đặc điểm lâm sàng và cận lâm sàng của bệnh động mạch ngoại biên ở bệnh nhân Đái tháo đường típ 2, 2013.
- Nông, T.L. and B.N. Vũ, Đặc điểm lâm sàng, cận lâm sàng của bệnh động mạch chi dưới ở bệnh nhân đái tháo đường típ
- Vietnam Journal of Diabetes and Endocrinology, 2021(46): p. 123-128.
- Akram, , et al., Prevalence of peripheral arterial disease in type 2 diabetics in Pakistan. J Pak Med Assoc, 2011. 61(7): p. 644-8.
- Collins, C., M. Suarez-Almazor, and N.J. Peterson, An absent pulse is not sensitive for the early detection of peripheral arterial disease. Fam Med, 2006. 38(1): p. 38-42.
- Minh, H.V. and N.A. Vũ, Bệnh viêm tắc động mạch chi dưới. Giáo trình sau đại học tim mạch học. 2014, NXB Đại học Huế.
- Selvin, E. and T.P. Erlinger, Prevalence of and risk factors for peripheral arterial disease in the United States: results from the National Health and Nutrition Examination Survey, 1999-2000. Circulation, 2004. 110(6): p. 738-43.
- Bảo, L.H. and N.T.B. Đào, tỷ lệ bệnh động mạch chi dưới trên bệnh nhân đái tháo đường tý p 2 xác định bằng chỉ số cổ chân – cánh tay và các yếu tố có liên Tạp chí nội tiết đái tháo đường – Kỷ yếu toàn văn các đề tài khoa học Hội nghị nội tiết – đái tháo đường toàn quốc lần thứ VI, 2012. số 7: p. tr. 507-513.
- Mảnh, N.H., Nghiên cứu tổn thương động mạch 2 chi dưới ở bệnh nhân đái tháo đường qua chỉ số huyết áp tâm thu cổ chân – cánh tay và siêu âm Doppler. 2010, Trường Đại học Y Dược Huế.
- Sang Youl Rhee, Heng Guan, and E. al, Multicountry study on the prevalence and clinical features of peripheral arterial disease in asian type 2 diabetes patients at high risk of atherosclerosis, Diabetes Research and Clinical Practice, 76(1): p. 82-92.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam